この記事の科学的根拠
この記事は、入力された研究報告書で明示的に引用されている最高品質の医学的根拠にのみ基づいています。以下の一覧は、実際に参照された情報源と、提示された医学的指導との直接的な関連性を示したものです。
- 複数の医学情報提供サイト(Healthline, Cleveland Clinic等): この記事におけるアッシャーマン症候群の基本的な定義、症状、原因、および標準的な治療法に関するガイダンスは、これらの信頼できる医療情報源に掲載された情報に基づいています123。
- 米国生殖医学会 (ASRM) の指針: 子宮内癒着の重症度分類や治療後の管理に関する記述は、同学会が示す臨床ガイドラインを参考にしています25。
- 日本産科婦人科内視鏡学会 (JSGOE): 日本国内で質の高い手術を受けられる専門医を探すための指針として、同学会の技術認定医制度に関する情報を基にしています3132。
- 学術論文 (PubMed, Oxford Academic, MDPI等掲載): 再発性流産後の子宮内癒着のリスク15、治療後の妊娠成績1624、および幹細胞治療やPRP療法といった先進医療に関する記述は、査読済みの科学研究論文に基づいています2347。
- 厚生労働省 (MHLW): 日本における公的医療保険の適用範囲や高額療養費制度に関する正確な情報は、厚生労働省の公式発表に基づいています30。
要点まとめ
- アッシャーマン症候群は、主に子宮内の手術(特に流産後や中絶後の掻爬術)が原因で子宮内に瘢痕組織(癒着)が形成される後天的な病態です1。
- 主な症状は、月経がなくなる(無月経)、経血量が極端に少なくなる(過少月経)、月経痛のような周期的な痛み、不妊、または反復流産です14。
- 最も確実な診断法は、子宮鏡検査です。これにより、癒着の範囲や程度を直接確認し、同時に治療を行うことも可能です7。
- 治療の基本は、子宮鏡下での癒着剥離術です。手術の成功は執刀医の技量に大きく左右されるため、日本産科婦人科内視鏡学会(JSGOE)の技術認定医を探すことが推奨されます31。手術は日本の公的医療保険の対象です30。
- 治療後の妊娠は可能ですが、癒着胎盤などの重篤な合併症のリスクが高まるため、総合周産期母子医療センターなどでの厳重な管理下での妊娠・出産が不可欠です725。
- 重症例に対しては、幹細胞治療や多血小板血漿(PRP)療法などの再生医療が新たな希望として研究されています2347。
子宮内腔癒着との向き合い方
毎月あったはずの月経が急に来なくなったり、経血量が目に見えて減ってしまったり、不妊や流産を繰り返してしまうと、「自分の体に何が起きているのだろう」と強い不安や孤独感に包まれてしまいます。特に、流産後や中絶後、分娩後に子宮の処置を受けた経験があると、「あの時の手術が原因なのでは」と自分を責めてしまうことも少なくありません。こうしたお気持ちは決して特別なものではなく、アッシャーマン症候群(子宮内腔癒着症)を疑う多くの方が同じように感じています。
しかし、この病態は適切な診断と治療によって改善が期待できる「治療可能な状態」です。本記事で感じた不安や疑問を整理しながら、まずはご自身の月経の変化やこれまでの治療歴を冷静に振り返ることが第一歩になります。女性の体は、思春期から妊娠・出産、そして更年期まで一生を通じて変化し続けるため、月経や妊娠に関わる症状を総合的に理解することも大切です。その際には、ライフステージごとの体の変化とケアをまとめた女性の健康ガイドを併せて確認しながら、「自分の今」を位置づけていきましょう。
アッシャーマン症候群では、流産や中絶、分娩後の胎盤遺残などに対して行われる掻爬術(D&C)などをきっかけに、子宮内膜の基底層が傷つき、その修復過程で子宮の壁同士が癒着してしまうことが主な原因とされています。帝王切開や子宮鏡下手術、子宮内膜炎などの感染症が関わることもあり、「妊娠直後」に行われる処置ほど子宮内膜が脆弱な状態のためリスクが高くなりやすいとされています。また、無月経や極端な過少月経だけでなく、「月経痛のような周期的な痛みはあるのに出血がほとんどない」「不妊・反復流産が続く」といった形で現れることもあり、症状だけでは見逃されてしまうことがあるのが、この病気のやっかいな点です。
最初のステップとして重要なのは、「月経の変化」と「過去の子宮内手術歴」をセットで整理し、信頼できる産婦人科で相談することです。具体的には、いつ頃どのような手術(流産後の掻爬術、分娩後の処置、中絶など)を受けたのか、その後から月経の量や周期にどのような変化があったのかを簡単なメモにまとめておきましょう。そのうえで、「月経が減った/止まったこと」と「不妊や流産」に悩んでいることを率直に伝え、必要であれば子宮鏡検査を含めた精査が受けられる医療機関を紹介してもらうことが、原因に近づくための第一歩になります。
診断の結果、子宮内腔癒着が疑われたり確定したりした場合には、子宮鏡下で癒着を丁寧に剥がす手術(子宮鏡下癒着剥離術)が治療の中心となります。この際、残されている正常な子宮内膜をいかに温存しながら瘢痕組織だけを除去するかが非常に重要であり、執刀医の技術と経験が妊孕性回復の鍵を握ります。術後には、子宮内バルーンやIUDの留置、エストロゲンによる内膜再生のサポート、再癒着の有無を確認するセカンドルック子宮鏡検査など、複数のステップを組み合わせて子宮環境を整えていくことが一般的です。妊娠を望む場合には、タイミング法や体外受精などの戦略も含め、主治医と長期的な治療計画を共有していくことが大切になります。
一方で、この病態にはいくつかの重要な注意点もあります。まず、日本語では「アッシャーマン症候群」と音が似ている指定難病の「アッシャー症候群」(先天性の視覚・聴覚障害)と混同されやすく、インターネット検索で全く別の病気の記事を読んでしまい、必要以上の恐怖を感じてしまうケースがあります。また、症状が軽い、あるいはほとんど自覚がないまま不妊検査で偶然見つかることもあり、「生理が少ないけれど我慢できるから」と様子を見続けてしまうと、妊娠を希望したときに初めて大きな壁として立ちはだかることもあります。自己判断や断片的なネット情報に振り回されず、「疑わしいサインがあるなら早めに専門医へ」という姿勢を持つことが、ご自身の将来の選択肢を守ることにつながります。
アッシャーマン症候群は、決して「珍しいから自分には関係ない」と言い切れる病気ではありませんが、同時に「見つかったら終わり」でもありません。適切な検査で病態を正確に把握し、経験豊富な医師と共に治療方針を考えていくことで、多くの方が月経や妊娠の希望を取り戻しています。今の不安や戸惑いを一人で抱え込む必要はありません。まずは、ご自身の体が発しているサインに耳を傾け、この記事で得た知識を手がかりに、一歩ずつ前に進んでいきましょう。
アッシャーマン症候群(子宮内腔癒着症)とは何か?
このセクションでは、この病態の科学的な本質を分かりやすく解説し、患者さんの安全に関わる重大な混同についても明確に説明します。
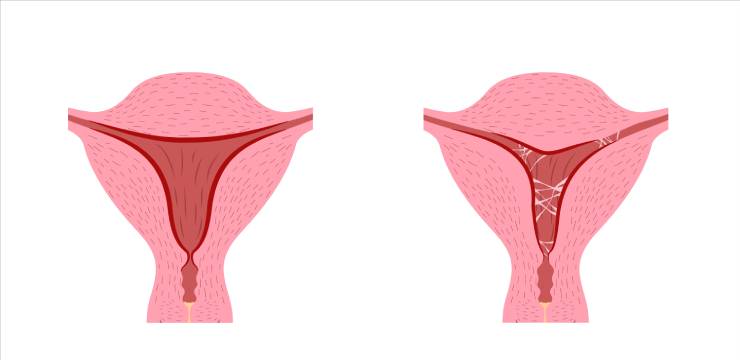
子宮の内部で何が起きているのか?
医学的に正確に定義すると、アッシャーマン症候群とは、子宮腔内に瘢痕組織(癒着または癒着帯)が形成されることを特徴とする病態です7。病態生理を簡単に説明すると、子宮内膜の最も深い層である基底層が損傷を受けると、治癒過程でエラーが起こり、向かい合う子宮の壁同士がくっついてしまうのです7。これは、子宮内部の傷が不適切に治癒し、自分自身にくっついてしまうような状態と考えると想像しやすいでしょう。
ここで明確にしておくべき重要な点は、「子宮内腔癒着症(IUA)」と「アッシャーマン症候群」の違いです。IUAは癒着帯が存在する状態そのものを指し、アッシャーマン症候群は、そのIUAによって月経の変化や不妊といった臨床症状が引き起こされている場合を指します14。これらの用語はしばしば同義的に使われますが、「症候群」という言葉は臨床的な影響があることを意味します16。
【極めて重要】「アッシャーマン症候群」と難病の「アッシャー症候群」は全く異なる病気です
これは読者の安全と信頼のために非常に重要な警告です。日本語では発音が似ており、カタカナ表記が同一(アッシャー症候群)であるため、重大な混同が生じる危険性があります8。不妊を心配する患者さんが、誤って治療法のない失明や難聴に関する情報を読んでしまうことは、計り知れない精神的苦痛を引き起こします。
この記事で解説するアッシャーマン症候群(Asherman’s syndrome)は、子宮に影響を及ぼす婦人科の病気です。これは、聴力と視力の低下を伴い、日本の指定難病(指定難病303)とされている遺伝性疾患のアッシャー症候群(Usher syndrome)とは全く異なります20。
重症度による分類
この病態は軽度から重度まで様々です1。米国生殖医学会(AFS)などの複雑な臨床スコアリングシステムよりも、患者さんが理解しやすいように、割合に基づいた簡易的な分類で示すことが有効です17。以下の表は、ご自身の状態を理解し、医師とより具体的な対話をするための参考となります。
| 重症度 | 子宮腔内の癒着の程度 | 癒着帯の性質 | 主な症状の傾向 |
|---|---|---|---|
| 軽度 (軽度) | 子宮腔の3分の1未満または25%未満24 | 薄く、膜様2 | 正常月経または過少月経25 |
| 中等度 (中等度) | 子宮腔の3分の1から3分の2、または25-75%24 | 薄い癒着帯と厚く密な癒着帯が混在25 | 過少月経25 |
| 重度 (重度) | 子宮腔の3分の2以上または75%以上24 | 厚く密な癒着帯、時に子宮腔を完全に閉塞1 | 無月経または経血のない激しい月経痛14 |
| 出典:複数の臨床報告を基にJHO編集部が作成1。 | |||
なぜ起こるのか?主な原因と危険因子
このセクションでは、本症候群の医原性(医療行為に起因する)という性質について、慎重かつ直接的に解説します。主な原因は、子宮内膜、特にその基底層への外傷です7。
最も一般的な原因は、掻爬術(そうはじゅつ、D&C)であり、特に不全流産、人工妊娠中絶、または分娩後の胎盤遺残に対して行われた場合にリスクが高まります1。その他の外科的原因としては、帝王切開、子宮鏡下での子宮筋腫やポリープの切除術、子宮奇形の形成手術などが挙げられます1。子宮内膜炎などの感染症も一因となり得ます2。
重要なのは、妊娠自体が子宮を脆弱な状態にすることです。妊娠直後に行われるD&Cは、それ以外の時期に行われる場合よりも高いリスクを伴います7。癒着胎盤のように、胎盤が子宮壁に異常に深く食い込んでいる場合もリスクを高めます7。このリスクは、D&Cの施行回数や反復流産の回数に応じて増加することが報告されています15。
この病気が主に医原性であるという事実は、患者さんを困難な立場に置く可能性があります。しかし、重要なのは誰かを責めることではなく、知識によってご自身を守ることです。「これらは必要な医療処置の合併症として起こりうることですが、リスクを最小限に抑えるために医師と話し合えることがあります」という視点が、E-E-A-Tを高める上で不可欠です。
予防のために知っておくべきこと
このセクションは、患者さんが主体的に医療に関わるために非常に重要であり、「医師に尋ねるべき質問」という形で提示します。
- D&Cの代替法:より外傷の少ない方法として、手動真空吸引法(MVA)や電動吸引法について話し合うことが推奨されます1。特に、遺残絨毛組織に対する子宮鏡下切除術は、D&Cと比較して術後のIUA形成率が低いと関連付けられています25。
- より安全なD&C:D&Cが避けられない場合でも、超音波ガイド下で行うことで子宮内膜への損傷を最小限に抑えることの重要性を尋ね、愛護的な(組織を優しく扱う)操作を依頼することが考えられます1。
- 薬物による管理:特定の状態では、薬物療法が外科的処置の代替となり、子宮への侵襲を回避できる場合があります7。
これはアッシャーマン症候群?自己チェックのための症状
以下のチェックリストは、ご自身の状態を把握するのに役立ちます。しかし、症状の自覚だけでなく、危険因子(過去の子宮手術歴)の認識が同じくらい重要であることを強調します。
- 月経の変化(最も一般的):
- 痛み:
- 周期的骨盤痛・激しい月経痛:月経予定時期に月経痛のような痛みがあるにもかかわらず、経血がほとんど、あるいは全くない。これは経血の流出路が閉塞していることを示唆します1。
- 生殖に関する問題:
- 無症状の患者:多くの女性が全く症状を示さないことも重要です1。診断は不妊症の検査中に初めて発見されることも少なくありません。
この病気の「静かな」性質のため、症状のみに基づく認識では不十分です。「過去の子宮手術歴」+「現在の症状や不妊」=「専門医に相談する理由」という強い因果関係を読者の心に刻む必要があります。最終的な行動喚起は明確です。「もしあなたが過去に子宮の手術(特にD&C)を受け、その後に月経が変化したり、不規則になったり、止まったりした場合、あるいは不妊に悩んでいる場合は、産婦人科医に相談してください」1。
診断:専門家による正確な評価が鍵
診断は、詳細な病歴聴取、特に過去の手術歴や妊娠歴から始まりますが、子宮の内部を可視化するための画像診断が不可欠です3。血液検査は、無月経の他の原因を除外するために用いられることがあります1。
診断のゴールドスタンダード「子宮鏡検査」
子宮鏡検査(しきゅうきょうけんさ)は、診断において最も正確で信頼性の高い「ゴールドスタンダード」な方法です7。この手技では、細い、ライト付きのスコープ(子宮鏡)を子宮頸管から挿入し、子宮腔内を直接観察します7。その最大の利点は、診断と治療を同時に行えること(see-and-treat)です2。日本では、この検査は広く利用可能で、多くは外来または短期入院で実施されます29。
その他の診断方法
子宮鏡検査以外にも、診断の補助となるいくつかの方法があります。
- 子宮卵管造影検査 (HSG):造影剤を用いたX線検査で、癒着を示唆する欠損像や閉塞を明らかにすることができますが、子宮鏡検査ほど確定的ではありません1。
- 子宮ソノヒステログラフィー (SIS/SHG):生理食塩水を子宮に注入しながら超音波検査を行うことで、子宮内膜の輪郭と癒着帯をより鮮明に描き出します2。
- 経腟超音波検査:子宮内膜の厚さを測定できますが、通常、癒着そのものを診断するには不十分です1。
- MRI:主に子宮腔が完全に閉塞している重症例で用いられます25。
以下の比較表は、これらの診断プロセスの解読を助け、患者さんの不安を和らげ、なぜ医師が特定の検査を勧めるのかを理解するのに役立ちます。
| 検査方法 | 手技の概要 | 明らかになること | 利点 | 欠点 |
|---|---|---|---|---|
| 子宮鏡検査 | 細いカメラ付きスコープを子宮に挿入し直接観察。 | 癒着帯の位置、範囲、性質。 | ゴールドスタンダード。最も正確。診断と治療の同時施行が可能7。 | 他の方法より侵襲的。麻酔が必要な場合がある。 |
| 子宮卵管造影検査 (HSG) | 造影剤を子宮に注入しX線撮影。 | 子宮腔の形状、癒着による欠損像、卵管の通過性1。 | 卵管も評価可能。侵襲性が低い。 | X線被曝。不快感を伴うことがある。詳細さで劣る。 |
| 子宮ソノヒステログラフィー (SIS/SHG) | 経腟超音波中に生理食塩水を注入。 | 癒着、ポリープ、筋腫など子宮腔内の異常を強調2。 | 通常のエコーより鮮明な画像。放射線なし。 | 卵管は評価不可。軽い不快感を伴うことがある。 |
| 経腟超音波検査 | 腟内に超音波プローブを挿入し子宮を画像化。 | 子宮内膜の厚さ。内膜が極端に薄い、または途切れている場合に癒着を示唆1。 | 非侵襲的、迅速、簡便。 | 癒着の確定診断には不十分なことが多い。精度が低い2。 |
| 出典:複数の臨床ガイドラインを基にJHO編集部が作成1。 | ||||
治療法:癒着を剥がし、子宮環境を再建する
治療の主な目的は、瘢痕組織を除去し、子宮を正常な大きさと形に回復させ、痛みを軽減し、正常な月経を再開させ、そして妊娠の可能性を改善することです3。ただし、治療が常に必要とは限らないことを明確にする必要があります。症状がなく、妊娠を計画していない女性であれば、経過観察で十分な場合もあります2。
治療の核となる「子宮鏡下癒着剥離術」
これが主要な治療法であり、手術用の子宮鏡を用いて、直視下で微細なハサミなどの器具を使い、癒着帯を慎重に切断・除去します2。これは低侵襲手術であり、多くは外来または短期入院で行われます2。
ここで強調すべき極めて重要なE-E-A-Tの要素は、手術の成功は執刀医の技術と経験に大きく依存するという点です7。主なリスクの一つは、残っている健康な子宮内膜を傷つけてしまうことです3。日本の状況に即した実践的な助言として、日本産科婦人科内視鏡学会(JSGOE)の技術認定医制度を紹介することが不可欠です31。この認定が子宮鏡手術における高い技術水準を示すことを説明し、患者さんにこの認定を持つ医師を探すよう助言することは、強力で、地域に根ざした信頼性の高いアドバイスとなります。JSGOEのウェブサイトで認定医のリストを検索できることへの言及も重要です33。
再癒着を防ぐための術後療法
癒着の再発を防ぐことは大きな課題です2。多角的なアプローチが必要となります。
- 機械的バリア:術後数日から1週間、子宮内にバルーンカテーテルや子宮内避妊具(IUD)を留置し、治癒過程で子宮の壁が離れた状態を保ちます2。
- ホルモン療法:約30日間、エストロゲン製剤(経口または経皮)を投与し、新しく健康な子宮内膜の再生を促します1。
- 薬剤:感染予防のために抗生物質が一般的に投与されます1。
- セカンドルック子宮鏡検査:術後数週間から数ヶ月後に、追跡のための子宮鏡検査を行い、癒着の再発がないかを確認し、必要であればその場で処置します1。
日本における治療と医療保険
この記事では、子宮内腔癒着症のような病態に対する子宮鏡下手術は、日本の国民健康保険が適用されることを明確に断言する必要があります30。患者さんの自己負担額(例:3割負担)のおおよその目安(例:「2泊3日の入院で約11万円」35)を提示しつつ、費用は変動しうることを注記します。
さらに重要なのは、患者さんの経済的負担をさらに軽減できる高額療養費制度について説明することです。この制度を解説する厚生労働省のページへのリンク30を提供することは、非常に実践的で有用な情報であり、信頼を構築します。
| 治療段階 | 具体的な内容 | 目的 | 重要ポイント |
|---|---|---|---|
| 1. 手術 | 子宮鏡下癒着剥離術(マイクロシザーズ等を使用) | 瘢痕組織を除去し、子宮腔の形状とサイズを回復させる。 | 執刀医の技量に大きく依存。JSGOEの技術認定医を探すことが推奨される7。 |
| 2. 術後の再癒着予防 | – 子宮内バルーンまたはIUD留置 – ホルモン療法(エストロゲン) – 抗生物質 |
– 子宮壁を離しておく – 健康な内膜の再生促進 – 感染予防 |
長期的な成功を確実にするための重要なステップ。医師の指示を厳密に守る必要がある2。 |
| 3. 術後の経過観察 | セカンドルック子宮鏡検査(数週間〜数ヶ月後) | 癒着の再発を確認し、必要なら剥離。内膜の回復を評価。 | 子宮腔が開放され、妊娠可能な状態に保たれていることを確認するのに役立つ1。 |
| 出典:複数の臨床ガイドラインを基にJHO編集部が作成1。 | |||
治療後の妊娠と出産
このセクションは、「第二の挑戦」である妊娠管理について、責任ある形で取り組む必要があります。患者さんの道のりは妊娠成立で終わるのではなく、新たなハイリスクの段階に入るのです。
妊娠の可能性と成功率
バランスの取れた現実的な見通しを提供する必要があります。治療によって多くの女性が妊孕性を回復できますが、成功率は元の重症度、執刀医の技術、術後ケアによって異なります7。利用可能な成功率、例えば妊娠率が48-79%24、あるいはいくつかの研究では60-80%以上38といった数値を引用しつつも、これらが保証ではないことを慎重に伝える必要があります。軽度のIUAを治療した場合でさえ、一般集団と比較して妊娠率および生児獲得率が低い可能性があると関連付けられています16。
体外受精(IVF)という選択肢
アッシャーマン症候群の治療を経験した女性には、しばしば体外受精(IVF)が推奨されます7。ここで言及すべき重要な希望の光は、アッシャーマン症候群患者を対象としたある研究からの発見で、子宮内膜が薄い状態(例:7mm未満)でも妊娠が達成可能であることを示唆しています24。これは慎重に提示する必要があります:「通常、厚い子宮内膜が妊娠に理想的とされますが、アッシャーマン症候群の女性に関する特定の研究では、内膜の厚さが他の患者ほど妊娠の成功に強く関連しない可能性が示されています。これは、たとえ内膜が『理想的な』厚さに達しなくても、妊娠の可能性は残されていることを意味します。」
【最重要】妊娠中の注意点とリスク
このセクションは、真剣で非常に情報価値の高いトーンで書かれなければなりません。リスクは重大であり、軽視することはできません。
- 胎盤異常(癒着胎盤など):これが最も深刻なリスクです。癒着胎盤(placenta accreta)や前置胎盤(placenta previa)について説明します7。
- 生命を脅かす出血:ある患者さんのブログ投稿にある強烈な体験談39を引用し、癒着胎盤を無理に用手剥離しようとすることの極度の危険性を説明します。これは、制御不能な出血(産科危機的出血)、播種性血管内凝固症候群(DIC)、そして母体死亡につながる可能性があります。この経験に基づく証拠は、いかなる統計よりも強いインパクトを持ちます。
- その他のリスク:反復流産、早産、低出生体重児、子宮内胎児発育遅延(IUGR)を列挙します7。
- 管理戦略:ハイリスク産科ケアの絶対的な必要性を強調します。妊娠と出産は、総合周産期母子医療センターを備え、ハイリスク分娩と子宮摘出の可能性に対応できる多職種チームが待機している施設で管理されるべきだと推奨します25。
この記事を、まず妊娠を達成し、次いでそのハイリスク妊娠を管理するという二部構成の道のりを反映するように構成することは、深い専門性と共感のレベルを示すものです。
先進・再生医療:難治例への新たな希望
このセクションでは、標準治療後に子宮内膜が再生しない重症・難治例のための最先端分野を紹介します23。
- 幹細胞治療:損傷した子宮内膜組織の再生を助けるために幹細胞を用いるという概念を説明します23。研究されている幹細胞源には、骨髄由来幹細胞(BMDSC)や月経血由来幹細胞(MenSCs)などがあります23。地域における権威性を確立するため、慶應義塾大学病院44や藤田医科大学45といった日本の施設で行われている研究を引用します。
- 多血小板血漿(PRP)療法:2024年のメタ解析では、PRPが癒着の再発と妊娠率を改善したことが示されています47。
現実的な期待値の設定:これらがまだ試験的な治療法であるか、限定的な臨床試験で提供されている段階であることを明確に述べます23。意欲的な読者が進行中の研究を探せるよう、臨床研究情報ポータルサイト(jRCT)やUMIN-CTRのような臨床試験登録機関へのリンクを提供します49。
心のケアとサポート:あなたは一人ではない
診断がもたらす心理的・感情的影響に、十分なセクションを割くべきです4。
- 感情の肯定:挫折感、不安、抑うつ、悲嘆といった一般的な感情を明記します5。
- コミュニケーションの奨励:医療チーム、パートナー、信頼できる人々とオープンに話すことを勧めます。
- リソースの提供:
よくある質問
Q1: 手術は痛いですか?入院は必要ですか?
A: 手術は麻酔下で行われるため、痛みを感じることはありません。低侵襲手術であり、通常は回復も早いです。日帰り手術の場合もあれば、2〜3日程度の短期入院が必要な場合もあります2。
Q2: 費用はどのくらいかかりますか?
A: 手術は健康保険が適用されます。自己負担額は総医療費の1〜3割です。高額療養費制度を利用することで、最終的な自己負担額はさらに抑えられることが多く、管理可能です。例えば、3日間の入院で約11万円(3割負担の場合)が、制度適用前の一つの目安です35。
Q3: どの病院・医師を選べばよいですか?
A: 子宮鏡手術の経験が豊富な外科医を探すことが重要です。日本における専門性の一つの重要な指標は、日本産科婦人科内視鏡学会(JSGOE)の技術認定です。学会のウェブサイトで認定医を検索できます31。
Q4: 治療すれば必ず妊娠できますか?
A: 治療によって妊娠の可能性は大幅に改善しますが、保証ではありません。成功は、元の重症度、子宮内膜の回復具合、その他の生殖因子に依存します。また、妊娠した場合でも、その妊娠はハイリスクと見なされ、慎重な管理が必要です7。
Q5: もし治療しなかったらどうなりますか?
A: 症状がなく、妊娠を希望していない場合は、医師が経過観察のみを提案することがあります。しかし、痛みなどの症状がある場合や、妊娠を望む場合には、治療が推奨されます2。
結論
アッシャーマン症候群は、特に過去の子宮手術歴を持つ女性にとって、心身ともに大きな負担となりうる複雑な病態です。しかし、本稿で詳述したように、正確な診断と、経験豊富な専門医による適切な治療を通じて、多くの女性が正常な月経を取り戻し、妊娠・出産という希望を現実にすることが可能です。鍵となるのは、ご自身の身体の変化に注意を払い、信頼できる医療情報に基づいて行動を起こすことです。治療は、癒着を剥がす手術だけでなく、再癒着を防ぐ術後管理、そして何よりも、ハイリスクとなる妊娠期間中の厳重な周産期ケアまでを含む、長期的な道のりです。先進的な再生医療も視野に入りつつありますが、現時点では、専門性の高い医師と良好なパートナーシップを築き、心と体の両面からのサポートを得ながら、一歩ずつ着実に進んでいくことが最も重要です。この記事が、あなたの不安を和らげ、希望を持って次の一歩を踏み出すための一助となることを心から願っています。
免責事項本記事は情報提供のみを目的としており、専門的な医学的アドバイスを構成するものではありません。健康上の懸念がある場合、またはご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- Healthline. Asherman Syndrome: Symptoms, Fertility, Treatment, Causes, and More. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.healthline.com/health/womens-health/asherman-syndrome
- Newton-Wellesley Hospital. Asherman Syndrome. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.nwh.org/womens-health-center/center-for-minimally-invasive-gynecologic-surgery/ashermans-syndrome
- Cleveland Clinic. Asherman’s Syndrome: What Is It, Symptoms & Treatment. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://my.clevelandclinic.org/health/diseases/16561-ashermans-syndrome
- Audubon Fertility. Asherman’s Syndrome | Fertility Clinics New Orleans. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.audubonfertility.com/post/asherman-s-syndrome-restoring-uterine-health
- Dr. Pankhuri Gautam. Asherman’s Syndrome: FAQs And Expert Answers. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.drpankhurigautam.com/blog/asherman-s-syndrome-faqs-and-expert-answers/
- The Fertility Center Mexico. Asherman syndrome, get to know it. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://thefertilitycentermexico.com/en/blog/what-is-asherman-syndrome-symptoms-and-causes/
- RMA Network. Asherman’s Syndrome & Fertility: 9 Key Facts to Know. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://rmanetwork.com/blog/understanding-asherman-syndrome-a-comprehensive-guide/
- 加藤クリニック. アッシャーマン症候群. [インターネット]. 埼玉県さいたま市浦和区. [参照日: 2025年6月24日]. 入手先: https://www.katocl.jp/glossary/asherman_-syndrome/
- Asherman’s Syndrome. 重度のアッシャーマン症候群(子宮腔癒着症)になりました。. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.ashermans.org/ro/despre-noi/our-stories/japanese/chisa-japanese-version/
- 公益社団法人 日本産科婦人科学会. 産婦人科 診療ガイドライン ―産科編 2023. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.jsog.or.jp/activity/pdf/gl_sanka_2023.pdf
- 公益社団法人 日本産科婦人科学会. 産婦人科 診療ガイドライン 婦人科外来編 2023. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.jsog.or.jp/activity/pdf/gl_fujinka_2023.pdf
- 厚生労働省. 令和3年度子ども・子育て支援推進調査研究事業 難治性不妊の病態と新規医療技術. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.cfa.go.jp/assets/contents/node/basic_page/field_ref_resources/68d448de-0740-4cc7-93c7-571a9766ce14/289563b7/20231013_policies_kosodateshien_chousa_suishinchosa_r03-03_h3.pdf
- 岩城産婦人科妊活ブログ. アッシャーマン症候群の診断を受けました。(匿名様). [インターネット]. [参照日: 2025年6月24日]. 入手先: https://ameblo.jp/po4ku3chi2/entry-12634242875.html
- Grandi G, et al. Intrauterine Adhesions and Asherman Syndrome: A Retrospective Dive into Predictive Risk Factors, Diagnosis, and Surgical Perspectives. Diagnostics (Basel). 2025;15(8):955. doi: 10.3390/diagnostics15080955. 全文リンク
- Hooker AB, et al. Systematic review and meta-analysis of intrauterine adhesions after miscarriage: prevalence, risk factors and long-term reproductive outcome. Hum Reprod Update. 2014;20(2):262-78. doi: 10.1093/humupd/dmt045. 全文リンク
- Tersigni C, et al. Reproductive outcomes in women with mild intrauterine adhesions; a systematic review and meta-analysis. J Matern Fetal Neonatal Med. 2022;35(25):6595-6601. doi: 10.1080/14767058.2021.1931103. 全文リンク
- ISGE. 子宮内癒着の診断用子宮鏡検査. [インターネット]. 2023 [参照日: 2025年6月24日]. 入手先: https://www.isge.org/ja/2023/04/diagnostic-hysteroscopy-in-intrauterine-adhesions/
- 時事メディカル. 不妊の要因にも=子宮の内側が癒着―アッシャーマン症候群. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://medical.jiji.com/topics/28
- e-Stat 政府統計の総合窓口. 衛生行政報告例 年度報 難病・小児慢性特定疾病. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.e-stat.go.jp/index.php/stat-search/database?page=1&bunya_l=15&bunya_s=1504&layout=datalist&cycle=8&toukei=00450027&tstat=000001031469&tclass1=000001226707&tclass2=000001226709&result_page=1&tclass3val=0&statdisp_id=0004026904
- 難病情報センター. アッシャー症候群(指定難病303). [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.nanbyou.or.jp/entry/4624
- 難病情報センター. アッシャー症候群(指定難病303). [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.nanbyou.or.jp/entry/4625
- QLife. アッシャー症候群 – 遺伝性疾患プラス. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://genetics.qlife.jp/diseases/usher
- National Organization for Rare Disorders (NORD). Asherman’s Syndrome. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://rarediseases.org/rare-diseases/ashermans-syndrome/
- 渋谷culture. アッシャーマン症候群の方は胚移植時の子宮内膜の厚さは妊娠に…. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.sj-shibuya-bc.jp/staff-blog/?p=1923
- Cedars-Sinai. Asherman Syndrome. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. [参照日: 2025年6月24日]. 入手先: https://www.ncbi.nlm.nih.gov/books/NBK448088/
- オーク会. 子宮内腔癒着(アッシャーマン症候群)の原因・検査・治療. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.oakclinic-group.com/implantation/04d_adhesion/
- Hooker AB, et al. Systematic review and meta-analysis of intrauterine adhesions after miscarriage: prevalence, risk factors and long-term reproductive outcome. Hum Reprod Update. 2014;20(2):262-78. Abstract. https://academic.oup.com/humupd/article-abstract/20/2/262/663622
- 津田沼IVFクリニックのブログ. 「Asherman症候群(子宮内腔癒着症)」. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://ameblo.jp/tsudanuma-ivf-clinic/entry-12780772812.html
- 恭愛会病院. 産婦人科. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.kyoaikai-hosp.com/section/column/pdf/dr_column10.pdf
- 順天堂大学医学部附属順天堂医院. 女性低侵襲外科・リプロダクションセンター|治療方法. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://hosp.juntendo.ac.jp/clinic/center/reproduction/treatment/
- 日本産科婦人科学会. 産婦人科内視鏡学会技術認定医制度のあらましと医療経営. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.jaog.or.jp/sep2012/JAPANESE/jigyo/TAISAKU/kaihou/H17/H17-05.htm
- 日本産科婦人科内視鏡学会. 日本産科婦人科内視鏡学会認定腹腔鏡・子宮鏡・ロボット技術認定医について. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.jsgoe.jp/member/
- 日本産婦人科内視鏡学会. 認定医一覧. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.jsgoe.jp/member/list/
- c-linkage.com. 日本産科婦人科内視鏡学会認定 腹腔鏡・子宮鏡技術認定医一覧. [インターネット]. [参照日: 2025年6月24日]. 入手先: http://c-linkage.com/for/jsgoe/templates/general/medical_specialist/medical_specialist_list.tpl
- 千葉市立青葉病院. 子宮鏡手術・子宮鏡検査について. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://hospital.city.chiba.jp/aoba/department/section/obstetrics/hysteroscopic_surgery/
- うすだレディースクリニック. 子宮鏡下手術とは?日帰り手術やメリット・デメリット・費用相場を解説. [インターネット]. 2023 [参照日: 2025年6月24日]. 入手先: https://usuda-clinic.com/2023/02/20/blog-5/
- 四谷メディカルキューブ. vNOTES|婦人科. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.mcube.jp/department/gynecology/vnotes/
- WHRIA. Asherman’s Syndrome. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.whria.com.au/for-patients/fertility/ashermans-syndrome/
- 【重症アッシャーマン症候群で難治不妊】癒着胎盤を剥がして死亡…. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://ameblo.jp/po4ku3chi2/entry-12862449345.html
- Scientific Research Publishing. Intrauterine Adhesions (IUAs) or Asherman’s Syndrome (AS) and the Stem Cells Treatment: A Systemic Review and Meta-Analysis. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.scirp.org/journal/paperinformation?paperid=106827
- Gargett CE, et al. Novel therapeutic strategies for Asherman’s syndrome: Endometrial regeneration using menstrual blood-derived stem cells. Reprod Med Biol. 2024;23(1):e12619. doi: 10.1002/rmb2.12619. 全文リンク
- Forte A, et al. Asherman syndrome at single-cell resolution. Cell. 2024;187(12):2917-2931.e20. doi: 10.1016/j.cell.2024.05.008. PMID: 40253078
- Google Patents. JP2017522288A – 子宮内膜病変における幹細胞治療. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://patents.google.com/patent/JP2017522288A/ja
- 慶應義塾大学病院. 子宮の幹細胞と再生医学 | KOMPAS. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://kompas.hosp.keio.ac.jp/science/201511/
- 藤田医科大学. リプロダクションセンター(生殖医療). [インターネット]. [参照日: 2025年6月24日]. 入手先: https://haneda.fujita-hu.ac.jp/department/Reproduction_Center.html
- 藤田医科大学. 藤田医科大学東京 リプロダクションセンターの不妊治療. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.funin.info/hospital/haneda/img/pdf1.pdf
- Mouanness M, et al. Does Platelet-Rich Plasma Improve Adhesion Recurrence and Pregnancy Outcomes in Women With Intrauterine Adhesions? A Systematic Review and Meta-Analysis. J Minim Invasive Gynecol. 2024;S1553-4650(24)00194-6. doi: 10.1016/j.jmig.2024.05.011. PMID: 39454723
- AAGL. AAGL practice report: practice guidelines on intrauterine adhesions developed in collaboration with the European Society of Gynaecological Endoscopy (ESGE). J Minim Invasive Gynecol. 2017;24(5):695-705. doi: 10.1016/j.jmig.2017.04.004. 全文リンク
- 臨床研究等提出・公開システム. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://jrct.mhlw.go.jp/
- 大学病院医療情報ネットワーク. 医学情報・医療情報 UMIN. [インターネット]. [参照日: 2025年6月24日]. 入手先: https://www.umin.ac.jp/nenga2020.shtml