はじめに
乳房に発生する悪性腫瘍である乳がんは、早期に発見し適切に治療を受けることで、長期的な生存率を大きく向上させられる病気として知られています。なかでも乳がんの早期段階(多くの場合、病期Iと呼ばれる状態)では、がん細胞が比較的限られた範囲にとどまっており、リンパ節へのわずかな浸潤が疑われる程度か、まったく転移がないケースも少なくありません。そのため適切な治療法を選択しやすく、比較的良好な予後が期待できます。ところが初期症状ははっきりしない場合もあり、見過ごされると進行してしまう可能性があります。本記事では、乳がんが早期段階にある場合の特徴や治療方法、治療後の予後(生存率)について、最新の知見もあわせてわかりやすく解説していきます。
専門家への相談
本記事では、乳がん治療における医療機関や世界的に信頼されている各種研究・機関(たとえばCancer Research UKやMayo Clinicなど)の情報を参考にしています。また、本文中に登場する治療法や検査法については、学術研究や臨床データに基づいています。さらに、薬物治療などの分野で医療従事者として長年指導経験があり、現在も大学などで後進を育成しているThạc sĩ – Dược sĩ – Giảng viên Lê Thị Maiの見解(情報源)も反映しています。ただし、個別の症状やご不安がある場合は、必ず医師・薬剤師など専門家に直接ご相談ください。
乳がんの早期段階とは
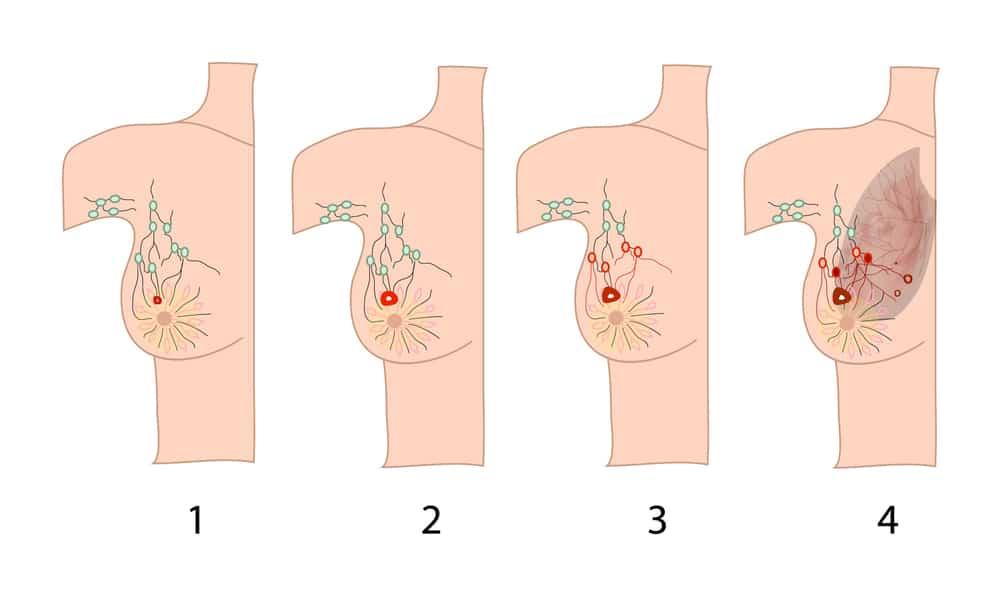
乳がんの病期I(いわゆる早期乳がん)
乳がんの病期I(多くの場合、早期乳がんと呼ばれます)は、腫瘍の大きさが小さく、乳房や乳房付近のリンパ節にごく限られた範囲でしか広がっていない段階を指します。具体的には、
- 腫瘍の大きさがおおむね2cm以下
- リンパ節への転移はないか、あるいはごく少量のがん細胞がわずかにみられる程度
といった状態を想定します。乳がんは、病期(ステージ)が進むにつれてリンパ節や他臓器への転移が増えるため、病期Iの段階で診断・治療が進められると予後は非常に良好になることが多いとされています。
さらに病期Iは、より詳細にIaとIbに分けられます。
- 病期Ia
腫瘍の大きさが2cm以下で、リンパ節への転移がまったく認められない状態。 - 病期Ib
乳房付近のリンパ節に2mm以下のがん細胞がわずかにみられる一方、乳房の腫瘍は2cm以下であるか、画像上は腫瘍をはっきり確認できないものの細胞レベルの病変が疑われる状態。
近年では、画像診断や組織検査などの進歩によって小さな異変をとらえやすくなり、ごく初期の乳がんを発見できる可能性が高まっています。しかしながら、症状が目立たないケースもあるため、定期的な検診が推奨されています。
早期乳がんの症状とセルフチェックポイント
早期乳がんにみられやすい症状
乳がんが早期段階(病期Iなど)のときは、自覚症状がほとんどないか、あっても軽微なことが多いため、見逃されるケースもあります。代表的なサインとしては以下のようなものが挙げられます。
- 乳房に触れるしこりや、一部分のみ触感がかたい・厚みを感じる
- 脇の下(腋窩)のリンパ節が腫れている、痛みを伴う
- 乳頭から血性の分泌液や透明感のある液が出る
- 乳房の形状・サイズが部分的に変化する
- 皮膚表面がくぼんでいる、あるいはみかんの皮のように厚ぼったい状態になる
- 乳頭が内側へ陥没する
- 乳房や乳輪付近の肌が赤くなっている、皮がむける、かさぶた状に乾燥している
こうした変化に気づいた場合は、たとえマンモグラフィや超音波検査で異常なしと言われた直後でも、改めて医療機関を受診したほうが安心です。特に乳頭からの分泌物や、皮膚の明らかな変化は放置すると進行してしまうリスクもあるため、早期の段階で専門家に相談することが大切です。
早期乳がんの治療法
治療の全体像
病期Iの乳がん治療では、以下のような治療法を組み合わせるケースが多いとされています。
- 手術療法(外科的切除)
- ホルモン療法(ホルモン受容体陽性の場合)
- 化学療法(抗がん剤)
- 分子標的治療(HER2陽性の場合)
- 放射線療法
- 骨を保護する治療(必要に応じて)
乳房の温存や術後の生活の質を考慮しながら、腫瘍の性質や大きさ、リンパ節転移の有無、ホルモン受容体やHER2受容体の状態などに基づいて最適な組み合わせを決定します。
手術療法
乳房温存手術(部分切除・腫瘍摘出術)
がんの病巣とその周囲の一定の正常組織を切除し、乳房そのものは温存する方法です。多くの場合、術後は放射線療法(主に乳房への照射)が追加されます。乳房温存手術と放射線療法を組み合わせることで、切除範囲を最小限にとどめつつ再発リスクを低減できると考えられています。
全乳房切除(乳房切除術)
がんの位置や大きさ、複数病巣の有無などによっては、乳房全体を切除する治療法が選択されることもあります。この場合、リンパ節に転移が見られない、あるいは極めて限局的であれば術後に放射線療法を省略することもあります。ただし腋窩リンパ節への転移が高リスクと判断された場合には、手術後に放射線療法を行うケースもあります。
リンパ節郭清(かくせい)
病期Iでも腋窩リンパ節への転移が疑われる場合、実際にリンパ節を切除し病理検査を行うことがあります。腫瘍が2cm以下でも、リンパ節転移の有無や程度によって治療方針が変化することがあるため、手術時にセンチネルリンパ節生検などを併用して正確に診断します。
術後に行われる治療
ホルモン療法
乳がん細胞のなかには、女性ホルモン(エストロゲンやプロゲステロン)と結合する受容体が存在する場合があります。これをホルモン受容体陽性といいます。ホルモン受容体陽性乳がんでは、エストロゲンなどを抑制する薬剤を最低5年、場合によってはそれ以上服用して再発リスクを低減します。
- 閉経前の患者には、卵巣機能を抑制する薬(ゴナドトロピン放出ホルモン作動薬など)や選択的エストロゲン受容体モジュレーター(タモキシフェン)などが使われることがあります。
- 閉経後の患者には、アロマターゼ阻害薬(レトロゾールなど)を中心に服用し、体内で作られるエストロゲン量を大きく減少させる治療が行われます。
最近の研究では、ホルモン受容体陽性乳がんの再発率をさらに下げる目的で、術後5年以上にわたり投与期間を延長する意義が検討されています。海外の大規模試験である2021年発表のHenryら(Journal of Clinical Oncology, doi:10.1200/JCO.21.01392)のガイドライン更新報告などでは、内分泌治療の延長により一部の患者で再発リスクが減少する可能性が示唆されていますが、副作用とのバランスも重要とされています。
化学療法(抗がん剤)
病期Iの乳がんでは、腫瘍が特に大きい(たとえば1cm超~2cmに近い)場合や、リンパ節転移リスクが高い場合に、再発を予防する目的で術後に化学療法が追加されることがあります。ホルモン受容体陰性・HER2陰性などのタイプでは、化学療法の有効性が比較的高いケースも報告されています。しかし腫瘍が非常に小さく、術後の再発リスクが低いと判断される場合には化学療法が省かれることも多く、個々の病態に合わせた判断が求められます。
分子標的治療(HER2陽性の場合)
HER2というタンパク質の受容体が過剰に発現しているHER2陽性乳がんでは、トラスツズマブなどの分子標的薬が効果的とされています。病期IでもHER2陽性が確認された場合、術後にトラスツズマブを1年間投与し、再発リスクを抑えるのが一般的です。
さらに、最近の臨床研究として、2021年のTolaneyら(Journal of Clinical Oncology, 39(21), 2316-2324, doi:10.1200/JCO.20.02466)が報告したATEMPT試験では、術後に行う分子標的薬治療(トラスツズマブ エムタンシン:T-DM1など)の有効性と副作用リスクの比較検討が行われ、早期のHER2陽性乳がんであっても一部患者にとっては有望な選択肢になりうることが示唆されました。ただし国内外のガイドラインでは、トラスツズマブとパクリタキセルなどの併用が依然として標準的に推奨されるケースが多く、追加治療の適用可否は患者さんの状態に応じて検討されます。
放射線療法
乳房温存手術を行った場合、多くのケースで術後に放射線療法を受けるのが標準的です。がん細胞を局所的に死滅させる効果が期待でき、再発リスクを抑制します。全乳房切除術を受けた場合でも、リンパ節への転移が複数見つかったり、腫瘍が大きめであったりするケースでは胸壁やリンパ節領域に対する照射が推奨されることがあります。
骨を保護する治療
閉経後の女性を中心に、骨密度の低下や骨転移のリスクを考慮してビスホスホネート製剤を使用する場合があります。特に術後の再発リスクを下げる可能性が示唆されており、国際的にもガイドラインに組み込まれることが増えてきました。
早期乳がんの予後と生活の質
乳がんの早期段階での生存率
乳がんの病期Iで発見・治療が行われた場合、一般的に長期生存率は非常に高いと報告されています。ある国際統計によれば、
- がんが乳房内にとどまる段階で発見された場合(リンパ節などへ転移なし)には、診断から5年後の生存率が約99%に達する。
- リンパ節への転移がわずかにあっても、5年後の生存率は80~90%前後と比較的良好とされる。
もちろんこれは多くのデータを合算した平均的な数字であり、個々の病態やがんの性質、患者さんの体力などによって変動があります。しかし全体として、早期に診断を受けて適切な治療を始めることで、長期的に病気とうまく付き合いながら生活できる可能性が非常に高いです。
術後の生活の質とフォローアップ
病期Iの乳がんは、手術時に乳房温存ができるケースも多く、術後の外見的ダメージが比較的少ないことが特徴です。また、乳房切除を選択した方に対しても、近年は乳房再建手術の技術が進歩しており、外見・機能の両面でQOL(生活の質)を高める選択肢が広がっています。
一方、治療後も以下のようなフォローアップ・留意点が必要になります。
- 定期検査
術後は医師の指示に従い、画像検査(マンモグラフィや超音波検査)や血液検査などを定期的に受け、再発の有無やホルモン療法の副作用、骨密度の変化などを確認します。 - 副作用への対処
ホルモン療法や抗がん剤治療では、更年期症状(ほてり、発汗)、倦怠感、吐き気、骨量減少など、さまざまな副作用が出る場合があります。気になる症状があるときは、医師や薬剤師に相談して投薬内容や用量・用法を調整してもらうことが大切です。 - 日常生活の工夫
バランスの良い食生活や定期的な運動習慣、十分な睡眠などは治療後の体力回復や免疫力維持に役立つとされています。
専門家によるアドバイスと最新知見
早期の乳がん治療や再発予防について、近年の国際的研究では次のような報告がなされています。
- ホルモン受容体陽性患者の再発予防
2021年に発表された大規模ガイドライン(上記のHenryらの報告など)では、ホルモン療法を5年より長く行うことで再発抑制が得られる可能性がある一方、長期投与による副作用増加の懸念も示されました。治療期間は担当医と十分協議のうえ決定することが望ましいといわれています。 - HER2陽性乳がんの術後治療
2021年のTolaneyらのATEMPT試験によると、小さな腫瘍であっても分子標的薬の上乗せ治療により再発リスクをさらに抑制できる可能性が示唆されています。特にトラスツズマブ エムタンシン(T-DM1)を活用したレジメンは、従来療法に比べてQOLを維持しやすい傾向もありました。日本国内でも状況に応じ、ガイドラインに沿って治療方針が決められています。 - 骨粗鬆症対策
閉経後の患者に対しては、長期のホルモン療法による骨密度低下を防ぐためにビスホスホネート製剤の活用が提案されています。実地臨床でも骨折や骨転移リスク低減につながるケースが報告されており、一定の効果が期待できます。
推奨事項(参考)
- 定期検診を欠かさない
特に40歳以上になればマンモグラフィ検診の頻度を守り、異常があれば早めに再検査を受けることが重要です。 - 自己触診と体調観察
入浴時や着替えの際に、乳房や腋の下を触ってしこりや違和感がないかを確認しましょう。少しでも異変を感じたら、ためらわずに医療機関で診察を受けることが早期発見につながります。 - 食事・運動・休養のバランス
術後や治療中も、栄養バランスに配慮した食事や、無理のない範囲での運動習慣を取り入れ、睡眠をしっかり確保しましょう。 - 専門家との連携
治療方針に迷ったり、副作用に悩んだりするときは、主治医や薬剤師、専門看護師などとこまめに相談し、必要に応じて治療プランの変更やサポートを受けることが大切です。
結論と提言
乳がんの早期段階(病期I)は、腫瘍が小さくリンパ節転移の範囲も限られるため、治療後の見通しは非常に明るいといえます。実際、統計上は術後5年の生存率が約99%にのぼるとする報告もあり、手術やホルモン療法、分子標的薬を適切に組み合わせることで、再発リスクを大幅に抑えられる可能性が高まります。さらに、近年の研究によって薬物療法や放射線療法の適正使用が検討され続けており、患者一人ひとりの状況に合わせたオーダーメイド治療が進歩しつつあるのが現状です。
ただし、個々の状態によって最適解は変わり得ます。乳房温存手術であっても状況によっては全摘のほうが良い場合もあり、あるいは術後の放射線や化学療法、ホルモン療法の継続期間などについては患者さんの体力や副作用への耐性、がんの性質を総合的に考慮する必要があります。専門家と十分に相談し、納得のいく治療計画を立てることが大切です。
本記事で取り上げた情報は、国内外で確立したガイドラインや研究を参考にしており、早期乳がんの一般的な理解を深めることを目的としています。しかし、治療法や予後は個人差が大きいため、必ず主治医や専門の医療従事者の診断を受け、個別に最適なケアを選択していくことを強くおすすめします。
参考文献
-
- Stage 1. cancerresearchuk.org (アクセス日不明)
- Stages of breast cancer. cancer.ca (アクセス日不明)
- Early Breast Cancer Treatment. komen.org (アクセス日不明)
- Stages of Breast Cancer. mskcc.org (アクセス日不明)
- Stages 0 & 1 Breast Cancer Overview. nationalbreastcancer.org (アクセス日不明)
- Stage 1 or 2 – Early Breast Cancer. nbcf.org.au (アクセス日不明)
- Breast cancer. mayoclinic.org (アクセス日不明)
- Chẩn đoán và điều trị ung thư vú. benhvienungbuouhanoi.vn (アクセス日不明)
- Tolaney SM, Guo H, Pernas S, Barry W, Dillon D, Dang C, Yardley DA, Moy B, et al. (2021). Seven-year follow-up analysis of ado-trastuzumab emtansine versus paclitaxel plus trastuzumab for stage I HER2-positive breast cancer (ATEMPT trial). Journal of Clinical Oncology, 39(21), 2316-2324. doi:10.1200/JCO.20.02466
- Henry NL, et al. (2021). Endocrine and Targeted Therapy for Hormone Receptor–Positive, Human Epidermal Growth Factor Receptor 2–Negative Metastatic Breast Cancer: ASCO Guideline Update. Journal of Clinical Oncology, 39(30), 3307-3321. doi:10.1200/JCO.21.01392
免責事項
本記事の内容は、医療機関や専門家が提供する治療法に関する判断を置き換えるものではありません。あくまで一般的な情報提供を目的としており、症状や治療法に関する最終的な決定は主治医や各分野の専門家のアドバイスに従ってください。また、治療効果や予後は個人差が大きく、記載された情報すべてがすべての方に当てはまるわけではありません。疑問や不安があれば、必ず医療従事者に直接ご相談ください。