この記事の科学的根拠
この記事は、入力された研究報告書で明示的に引用されている最高品質の医学的根拠にのみ基づいています。以下の一覧には、実際に参照された情報源と、提示された医学的指導との直接的な関連性のみが含まれています。
- 国立感染症研究所「帯状疱疹ワクチンファクトシート」: 本記事における日本の疫学データ(50歳以降の発症率増加、Miyazaki StudyおよびSHEZ Studyの結果)、ワクチンの有効性(シングリックス®と生ワクチン)、および免疫低下と帯状疱疹の関連性に関する記述は、同研究所の報告書に基づいています3。
- 日本皮膚科学会「帯状疱疹診療ガイドライン 2025」: 帯状疱疹の診断方法(Tzanck試験、迅速抗原検査)、抗ウイルス薬治療、重篤な合併症(ラムゼイ・ハント症候群、眼部帯状疱疹)に関する推奨事項は、同学会の最新ガイドラインに準拠しています4。
- 学術論文 (PubMed Central, PMC): 帯状疱疹後神経痛(PHN)の定義、診断、治療法、および各種治療介入(薬物療法、神経ブロック等)の有効性に関する分析は、査読済みの国際的な学術論文から得られた知見を基にしています56。
要点まとめ
- 帯状疱疹は、過去に感染した水ぼうそうのウイルスが、免疫力低下により再活性化して発症します。日本の成人の9割以上がウイルスを保有しています1。
- 発疹出現後「72時間以内」の抗ウイルス薬治療開始が、症状の悪化と最も深刻な後遺症である帯状疱疹後神経痛(PHN)の予防に極めて重要です7。
- 予防にはワクチンが最も有効です。日本では効果の高い不活化ワクチン(シングリックス®)と、安価な生ワクチンがあり、50歳以上で接種が推奨されます3。
- 2025年4月から、65歳などを対象とした帯状疱疹ワクチンの定期接種が開始され、費用の一部が公費で助成されます8。
- PHNは治療が難しい慢性的な痛みですが、ペインクリニックでの神経ブロックなど専門的な治療法が存在します7。
帯状疱疹と神経痛への実践ガイド
突然片側の皮膚がピリピリと痛み、その後に現れる帯状の赤い発疹や水ぶくれ、さらに「焼けつくような痛みがいつ終わるのか分からない」という不安は、帯状疱疹に罹患した多くの方が抱える切実な悩みです。特に、皮疹が治った後も何ヶ月も続く帯状疱疹後神経痛(PHN)の可能性を考えると、「このまま痛みが残るのではないか」と将来への恐怖を感じてしまう方も少なくありません。まずは、こうした痛みと不安が決して「大げさ」ではなく、神経そのものが傷ついているからこそ起こるごく自然な反応であることを知ってください。そして、正しい知識とタイミングの良い行動によって、この痛みの連鎖を断ち切ることが十分に可能であることを押さえておきましょう。
帯状疱疹は皮膚の病気として語られがちですが、その本質は「神経の病気」であり、脳や脊髄から伸びる末梢神経の炎症と密接に関わっています。そのため、神経の仕組みや神経疾患全体の中で帯状疱疹関連痛を位置づけて理解しておくと、ご自身の状態を冷静に見つめやすくなります。JHOがまとめた脳と神経系の病気 完全ガイドでは、脳卒中や認知症だけでなく末梢神経障害や神経痛といった幅広い神経疾患の全体像が整理されており、「自分の痛みが神経のどこで起きているのか」を俯瞰する助けになります。帯状疱疹そのものに目を向けつつ、「神経の病気の一つ」として捉える視点を持つことで、今後の受診先選びや治療の選択肢も見通しやすくなるでしょう。
帯状疱疹の痛みの背景には、子どもの頃にかかった水ぼうそうのウイルスが脊髄近くの神経節に潜伏し、加齢や疲労、ストレス、免疫力低下をきっかけに再び活動し始めるというメカニズムがあります。再活性化したウイルスは、神経の「電線」に沿って皮膚へ移動し、その途中で神経線維や周囲の組織に炎症と損傷を生じさせます。この過程こそが、前駆痛としてのピリピリした違和感や、発疹が治った後も残る神経痛を引き起こす正体です。同じように末梢神経が傷つく病態には、糖尿病性ニューロパチーや圧迫性神経障害などもあり、JHOの末梢神経障害に関する解説では、こうした神経のダメージが「しびれ」や「焼けるような痛み」として現れる仕組みと治療選択肢が整理されています。帯状疱疹後神経痛も、末梢神経障害の一形態として理解すると、その痛みが「気のせい」ではなく、神経の構造変化に根ざしたものだと納得しやすくなります。
実際の対処の第一歩は、とにかく「早く動くこと」です。体の片側だけに原因不明のチクチクした痛みや灼熱感が出てきたら、発疹がまだ目に見えなくても帯状疱疹の初期サインである可能性を疑い、皮膚科などを早めに受診することが重要です。発疹が現れてから72時間以内に抗ウイルス薬を開始できれば、ウイルスの増殖を抑え、神経への損傷を最小限にとどめ、将来のPHNリスクを下げられる可能性が高まります。また、十分な休養と睡眠、患部を清潔かつ乾燥した状態に保つセルフケアも、免疫力を支え回復を早めるうえで欠かせません。なぜ痛みがこれほど強く、心身に大きな負担となるのかを理解したい場合は、脳と身体の連携から痛みのメカニズムを丁寧に解説した痛みの正体に関するガイドも併せて読むと、「痛み=脳と神経の対話」であることがよりイメージしやすくなるでしょう。
それでも残ってしまった痛み、すなわちPHNに対しては、「我慢する」のではなく、神経障害性疼痛を専門とする医療機関で多角的な治療を受けることが大切です。プレガバリンや三環系抗うつ薬、局所リドカイン貼付剤などの薬物療法に加え、神経ブロックや脊髄刺激といった高度な介入が検討されることもあります。顔面に鋭い電撃痛が走る三叉神経痛も同じく末梢神経の痛みの代表例であり、JHOの三叉神経痛の原因と治療法では、強い神経痛に対してどのような薬物療法・手術・神経ブロックが選択されるのかが整理されています。PHNもこれと同様に、「神経の痛み」として系統立てて捉え、専門医と相談しながら複数の選択肢を組み合わせていくことで、完治が難しい場合でも「生活を取り戻せるレベルまで痛みを和らげる」ことを目指すことができます。
一方で、帯状疱疹やPHNの背景には、加齢や免疫異常など、より広い意味での「神経の炎症」が関わっていることも少なくありません。長期にわたる神経炎症や多発ニューロパチーについては、免疫グロブリン療法などを含む治療戦略を整理した神経炎症と多発ニューロパチーの解説も参考になります。帯状疱疹に伴う痛みが長引いている場合、「年のせい」「仕方がない」と片付けず、痛みの強さや睡眠障害、気分の落ち込みが日常生活にどの程度影響しているかを具体的にメモして受診時に伝えることが重要です。特に、眼の周りや耳の帯状疱疹で視力低下・めまい・顔面麻痺が出た場合、発熱や激しい頭痛・意識の変化がある場合は、すぐに専門医を受診すべき緊急サインと考えてください。
帯状疱疹とそれに続く神経痛は、「一度かかってしまったら終わり」ではなく、発症の早い段階からの適切な対応と、その後の痛みに対する専門的なケアによって、将来の生活の質を大きく守ることができます。今感じている痛みや不安を一人で抱え込まず、「これは神経の病気だからこそ起きている痛みだ」と理解したうえで、早期受診・服薬の継続・セルフケア・専門医への相談という小さな一歩を積み重ねていきましょう。その積み重ねが、PHNのリスクを下げ、もし痛みが残ったとしても「自分らしい生活」を取り戻すための確かな道筋となります。
帯状疱疹とは?その原因と日本の現状
体内で眠るウイルスの再活性化
帯状疱疹は、外部から新たに感染する病気ではありません。これは、多くの人が子供の頃に罹患した「水ぼうそう(水痘)」と同じ「水痘・帯状疱疹ウイルス(Varicella-Zoster Virus、VZV)」が、再び活動を始めることによって引き起こされる病気です1。水ぼうそうが治った後も、このウイルスは体内から完全に消えるわけではなく、脊髄から出る神経の根元にある神経節と呼ばれる部分に、何十年もの間、静かに潜伏しています1。
長年にわたり、体の免疫システムがこのウイルスを抑制し、活動できないように監視し続けています。しかし、加齢、過労、精神的なストレス、あるいは免疫力を低下させる他の病気などが原因で免疫システムが弱まると、潜んでいたVZVが「目覚めて」しまうことがあります1。再活性化したウイルスは、潜んでいた神経に沿って皮膚へと移動し、そこで増殖します。この過程が神経と皮膚の両方で炎症を引き起こし、「ピリピリ、チクチク」とした痛みや、帯状に広がる水ぶくれといった帯状疱疹特有の症状となって現れるのです1。日本国内の研究によれば、成人の90%以上が体内にVZVを保有しているとされており、これはほぼすべての成人にとって帯状疱疹が身近な健康上の危険であることを示唆しています1。
日本の疫学データ:なぜ今、注目されるのか
帯状疱疹は、日本においてますます関心が高まっている公衆衛生上の課題です。その背景には、明確な患者数の増加傾向があります。日本全国で年間約60万人が帯状疱疹を発症していると推定されています2。発症率は年齢と密接に関連しており、宮崎県での長期的な疫学研究「Miyazaki Study」によると、発症率は50歳代から急激に上昇し、70歳代で最高値(年間1,000人あたり10.45人)に達することが示されています3。また、香川県で50歳以上の住民を対象に行われた「SHEZ Study」でも、年間1,000人あたり10.9人という同様に高い発症率が報告され、特に女性の発症危険性が男性よりも統計的に有意に高いことがわかっています3。
さらに注目すべきは、近年の研究で、帯状疱疹の発症率がすべての年齢層で増加傾向にあることが示されている点です3。この現象を説明する科学的仮説の一つに、子供への水痘ワクチン定期接種の普及が関わっているという説があります。子供の間で水ぼうそうが流行しなくなった結果、VZVを保有する大人が自然にウイルスに曝露される機会(自然免疫の追加刺激、natural booster effect)が減少しました。この追加刺激は、VZVに対する免疫力を維持するのに役立っていたと考えられており、その機会が失われたことで、潜伏しているVZVに対する免疫が徐々に低下し、再活性化しやすくなったのではないかと推測されています3。急速な高齢化と、この免疫動態の変化が、帯状疱疹への関心を高め、ワクチンによる予防の重要性を浮き彫りにしています。
初期症状を見逃さない:早期治療への第一歩
帯状疱疹の症状を早期に認識することは、迅速な治療を開始し、病気の重症度を抑え、長期的な合併症を防ぐための最も重要な鍵となります。発症のプロセスは特徴的な段階を踏んで進行するため、それを理解することが早期回復への近道です。
まず、多くの場合、最初の症状は発疹ではなく、皮膚の異常な感覚から始まります。これは「前駆痛」と呼ばれ、体の左右どちらか一方の特定の皮膚領域に、ピリピリ、チクチク、ズキズキといった痛み、かゆみ、または灼熱感が現れます1。この痛みは、皮膚に目に見える変化が現れる数日から1週間ほど前から続くことがあります7。この段階では、ウイルスが神経内で再活性化し、炎症を引き起こし始めています。多くの人がこの痛みを筋肉痛や神経痛、あるいは胸部に起きた場合は心臓の病気と誤解してしまうことがあります。
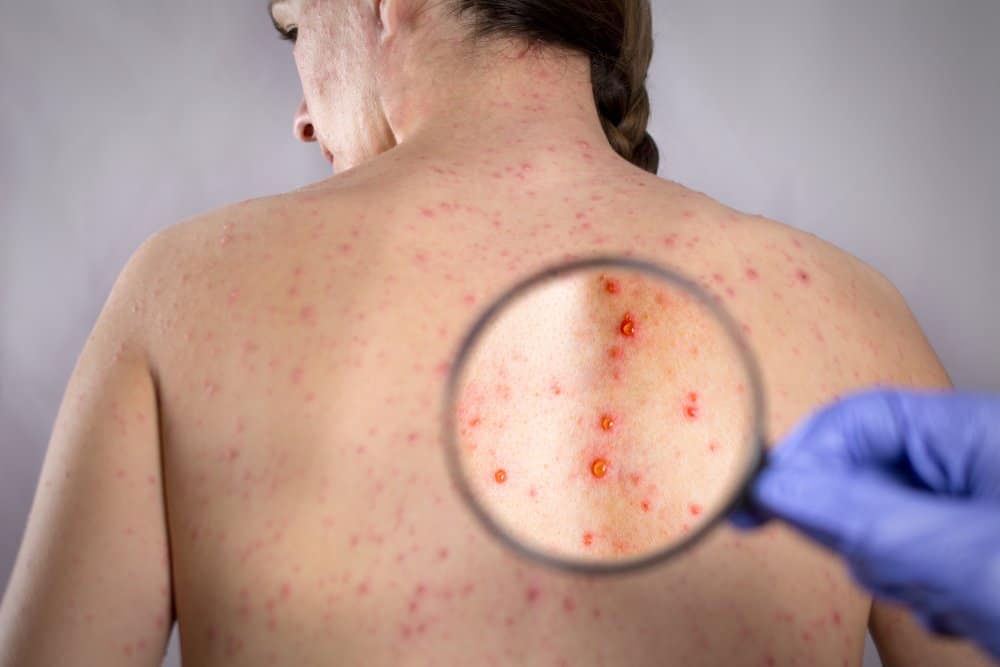
前駆痛の後、痛みのあった部位に赤い斑点が現れます1。これらの斑点は急速に小さな水ぶくれの集まりへと変化し、影響を受けている神経の走行に沿って帯状に分布します。これが「帯状疱疹」という名前の由来であり、最も典型的な臨床的兆候です9。この時期の痛みはしばしば激しさを増し、「夜も眠れないほど激しく痛む」と表現されることもあります10。水ぶくれは最初、透明な液体を含んでいますが、やがて濁って膿疱となり、最終的には破れてかさぶたを形成します7。発疹の出現からかさぶたが完全に剥がれ落ちるまで、通常2〜3週間程度かかります1。
【早期発見チェックリスト】
- 痛みは体の片側(右か左)だけにありますか?
- 痛みは「焼けるような」「針で刺すような」「電気が走るような」感覚ですか?
- 皮膚に何も見えないうちから、その痛みが始まりましたか?
これらの質問に「はい」と答える場合、帯状疱疹の可能性があります。発疹が広がるのを待たず、直ちに皮膚科を受診することが賢明です。
治療のゴールドスタンダード:日本皮膚科学会ガイドライン2025年版に基づく指針
帯状疱疹の治療は、日本皮膚科学会が発行する「帯状疱疹診療ガイドライン2025」4などの最新の指針に基づいて行われます。これは、日本国内の医師にとって中核的な参照資料であり、治療の正確性と信頼性を保証するものです。
皮膚科専門医による正確な診断
正確かつ迅速な診断は、治療成功の礎です。多くの場合、帯状疱疹の診断は臨床所見のみで可能です。体の片側に帯状に分布する特徴的な水ぶくれと、それに伴う特有の痛みがあれば、医師は帯状疱疹と診断できます11。
しかし、非典型的な場合(発疹が不明瞭、あるいは痛みだけで発疹がない「無発疹性帯状疱疹」など)や、単純ヘルペスウイルス感染症など他の病気と区別するために、補助的な検査が必要になることがあります。日本皮膚科学会のガイドラインでは、以下の方法が挙げられています411:
- Tzanck(ツァンク)試験: 水ぶくれの底から細胞を採取し、染色して顕微鏡で観察する方法です。ウイルス感染に特徴的な巨細胞が見られますが、VZVと単純ヘルペスウイルスの区別はできません11。
- 迅速抗原検査(イムノクロマト法): 近年非常に有用な診断ツールです。水ぶくれの内容物を用いてVZVの抗原を直接検出するキットで、10〜15分程度で結果が判明します。感度・特異度が高く、日本の健康保険が適用されるため広く用いられています2。
- PCR法: ウイルスのDNAを増幅して検出する最も感度の高い方法ですが、結果判明までに時間がかかり、通常の診断目的では保険適用外となることが多いです11。
自己判断による治療は危険を伴うため、疑わしい症状があれば必ず専門医の診察を受けることが重要です。
治療の核心「抗ウイルス薬」:72時間の壁が未来を分ける
帯状疱疹治療の根幹をなすのは、抗ウイルス薬の内服です3。しかし、この治療が最大の効果を発揮するためには、決定的に重要な「機会の窓」が存在します。それは、発疹が出現してから72時間(3日間)以内に治療を開始することです7。
72時間という時間が重要視される理由は、帯状疱疹が単なる皮膚の病気ではなく、神経への攻撃であるためです。VZVは神経に沿って増殖し、神経細胞に炎症と損傷を与えます9。皮膚の損傷は治癒しても、神経の損傷は永続的なものとなり、最も辛い後遺症である「帯状疱疹後神経痛(PHN)」につながる可能性があります12。
抗ウイルス薬はVZVの増殖を抑制することで、ウイルスの破壊活動を食い止めます9。72時間以内に治療を開始することで、以下の効果が期待できます。
- ウイルスの増殖を効果的に抑制し、神経へのダメージを最小限に抑える。
- 水ぶくれの治癒を早め、病気の期間を短縮する13。
- 急性期の痛みの重症度を軽減する13。
- PHNの発症リスクを大幅に低下させる(これが最も重要な目的です)4。
日本で主に使用される経口抗ウイルス薬には以下の種類があります。
| 特徴 | アシクロビル | バラシクロビル (バルトレックス®) | ファムシクロビル (ファムビル®) |
|---|---|---|---|
| 種類 | 旧世代の薬剤 | アシクロビルのプロドラッグ | ペンシクロビルのプロドラッグ |
| 標準的な用法 | 800mgを1日5回 | 1000mgを1日3回 | 500mgを1日3回 |
| 主な特徴 | 体内への吸収率が低く、服用回数が多い。 | 吸収率が改善され、服用が簡便に14。28-30日後の疼痛軽減効果が示されている15。 | 吸収率が良く、服用が簡便。急性期痛の抑制とPHN予防に高い効果が示されている14。 |
| 費用目安 | 比較的安価 | 中程度 | 中程度 |
出典: 16。用法・用量、費用はあくまで参考であり、医師の指示に従ってください。
近年では、服用回数が少なく患者の負担が少ないバラシクロビルやファムシクロビルが第一選択薬として推奨されることが多くなっています14。
急性期の激しい痛みを乗り越えるために
ウイルスの根本原因を叩く抗ウイルス薬治療と並行して、急性期の激しい痛みを管理することは、患者の生活の質を保ち、最も困難な時期を乗り切るために不可欠です。
薬物療法:
痛みの強さに応じて、非ステロイド性抗炎症薬(NSAIDs)やアセトアミノフェンなどが処方されます16。痛みが非常に強い場合には、より強力な鎮痛薬が検討されることもあります。自身の痛みのレベルを正直に医師に伝えることが、適切なサポートを受けるために重要です。
セルフケア(自己管理):
自宅での適切なケアも、回復を助け、不快感を和らげる上で大きな役割を果たします。
- 十分な休養: 帯状疱疹は体が疲れている時に発症しやすいため、十分な休息と睡眠を取ることが、体がウイルスと戦うためのエネルギーを回復させる上で不可欠です3。
- 患部の清潔保持: 発疹部を清潔で乾燥した状態に保ち、二次的な細菌感染を防ぎます。シャワーを浴びたり、ぬるま湯の入浴は問題ありません。温めることは痛みを和らげる効果が期待できます17。入浴後は、清潔で柔らかいタオルで優しく押さえるように水分を拭き取ってください17。
- 水ぶくれを破らない: 水ぶくれの中の液体にはウイルスが含まれており、水ぼうそうにかかったことのない人やワクチン未接種の人(特に妊婦や乳幼児)に感染させ、水ぼうそうを発症させる可能性があります16。
- ゆったりとした衣服: 柔らかく通気性の良い素材の衣服を着用し、患部への摩擦や刺激を減らしましょう。
- 冷やすか温めるか?: 炎症を抑えるために冷やしたくなるかもしれませんが、帯状疱疹の神経痛に対しては、冷やすと痛みが悪化することがあります16。逆に、温かいタオルなどで優しく温める方が、血行が良くなり痛みが和らぐことが多いとされています17。
最も恐れられる合併症:帯状疱疹後神経痛(PHN)との闘い
帯状疱疹の皮膚症状は数週間で治癒しますが、この病気の真の脅威は、神経系に残される可能性のある損傷にあります。特に帯状疱疹後神経痛(PHN)は、患者の生活に深刻かつ長期的な影響を及ぼす可能性があります。
PHNとは何か?その深刻な影響
帯状疱疹後神経痛(Post-Herpetic Neuralgia, PHN)は、帯状疱疹の皮膚症状が治癒した後も3ヶ月以上にわたって持続する神経の痛みと定義されます5。これは、帯状疱疹の最も一般的で恐れられている合併症です。
PHNの発症率は、帯状疱疹患者全体の約10〜20%と推定されていますが18、そのリスクは年齢とともに劇的に増加します。前述のSHEZ Studyでは、PHNの全体の発症率は19.7%でしたが、80歳以上の患者ではその割合が約33%にまで上昇しました3。高齢であることに加え、急性期の痛みが激しいことや発疹が重症であることも、PHNの重要な危険因子とされています6。
PHNの痛みは、持続的な灼熱感、ナイフで刺されるような鋭い痛み、電気が走るような痛みなど、多彩な性質を持つ神経障害性疼痛です。特に厄介な症状の一つに「アロディニア」があり、これは衣服が擦れる、風が当たるといった通常では痛みを引き起こさない軽い刺激でさえ、激しい痛みとして感じられる状態です19。この痛みは数ヶ月、数年、場合によっては生涯続くこともあり12、不眠10、慢性的な疲労5、うつ病や不安障害20を引き起こし、仕事や社会生活からの孤立につながるなど、生活の質(QOL)を著しく低下させます21。
PHNに対する専門的治療法
PHNの治療は、通常の鎮痛薬が効きにくい複雑な神経障害性疼痛であるため、大きな挑戦となります。治療の主な目標は、痛みを管理可能なレベルまで軽減し、機能と生活の質を改善することです。現代の治療ガイドラインでは、薬物療法やその他の介入を組み合わせた多角的なアプローチ(multimodal therapy)が推奨されています5。
| 治療の段階 | 分類 | 薬剤名・治療法 | 作用と注意点 |
|---|---|---|---|
| 第一選択薬 | 神経障害性疼痛治療薬 | プレガバリン (リリカ®) ミロガバリン (タリージェ®) |
神経の過剰な興奮を抑える。主な副作用は眠気、めまい20。 |
| 三環系抗うつ薬 | アミトリプチリン (トリプタノール®) | 痛みを抑制する神経伝達物質を増やす。副作用に口の渇き、眠気など20。 | |
| 外用薬 | リドカイン5%貼付剤 | 局所麻酔作用で皮膚からの痛みの信号をブロックする。全身性の副作用が少ない5。 | |
| 第二選択薬 | オピオイド鎮痛薬 | トラマドール (トラマドール®) | 中枢神経に作用して痛みを抑える。依存性のリスクや吐き気、便秘などの副作用がある20。 |
| 外用薬 | カプサイシン8%貼付剤 | 痛みを伝える神経線維を麻痺させる。初期に強い灼熱感を伴うことがある6。 | |
| インターベンショナル治療 | 神経ブロック | 局所麻酔薬やステロイドを神経周辺に注射する。 | 痛みの伝達経路を一時的に遮断する。効果は数週間から数ヶ月持続することがある7。 |
| その他の治療法 | パルス高周波法(PRF)、脊髄刺激療法(SCS)など | 専門的な痛みの治療施設(ペインクリニック)で実施される高度な神経変調療法22。 | |
| 補助療法 | 理学療法・鍼灸 | マッサージ、運動、鍼治療など | 血行改善、筋肉の緊張緩和、痛みの感じ方の調整などを目指す2324。 |
出典: 7205。これらの治療は専門医の判断のもとで行われます。
PHNの治療は複雑であるため、初期治療で効果が得られない場合は、麻酔科医が担当することが多い「ペインクリニック」のような痛みの専門医に相談することが非常に重要です7。痛みを我慢せず、積極的に専門的な助けを求めるべきです。
その他の重篤な合併症:緊急受診が必要なサイン
PHN以外にも、VZVは特に顔面の神経を攻撃した場合や、免疫力が著しく低下している患者において、重篤な合併症を引き起こすことがあります。
- 眼部帯状疱疹 (Herpes Zoster Ophthalmicus): 帯状疱疹全体の10-20%を占め、失明に至る可能性のある眼科的な緊急事態です。特に鼻の先端に発疹が出た場合は、眼合併症のリスクが高いサインとされています4。眼科医との連携治療が必須です25。
- ラムゼイ・ハント症候群 (Ramsay Hunt Syndrome): 顔面神経と聴神経が影響を受け、顔面神経麻痺、激しい耳の痛み、めまい、難聴などを引き起こします4。これもまた、耳鼻咽喉科による緊急治療が必要です26。
- 運動麻痺: 稀ですが、運動神経が侵されると、腕や足の筋力低下や麻痺が起こることがあります18。
- 全身への播種: 免疫不全状態の患者では、ウイルスが全身に広がり(播種性帯状疱疹)、脳炎、髄膜炎、肺炎、肝炎など生命を脅かす状態になることがあります3。
警告:緊急受診が必要なサイン帯状疱疹の症状に加え、以下のいずれかがみられる場合は、直ちに最寄りの医療機関を受診してください。
- 発疹が顔、特に目の周りや鼻の先端に現れた。
- 顔が歪む、目が閉じにくい、口角が下がるなどの顔面麻痺の兆候がある。
- 激しいめまい、ふらつき、急な難聴がある。
- 高熱、激しい頭痛、首の硬直、意識がもうろうとする。
- 発疹が特定の帯状の範囲を越えて、体の広範囲に広がっている。
最適な予防戦略:帯状疱疹ワクチン徹底解説
帯状疱疹との戦いにおいて、治療よりも予防がはるかに優れた戦略です。特に50歳以上のリスクが高い年齢層にとって、ワクチン接種は、将来の痛みと苦しみを回避するための最も効果的な自己投資と言えます。
なぜワクチンが最善の防御策なのか
ワクチン接種の科学的根拠は、帯状疱疹の発症メカニズムそのものにあります。帯状疱疹は、加齢に伴い自然に低下するVZV特異的な細胞性免疫の衰えによって引き起こされます3。ワクチンは、ウイルスの抗原(無毒化されたウイルスの一部)を体内に投与することで、この弱まった免疫システムを「再教育」し、力強い「追加免疫(ブースト)」効果をもたらします。これにより、体は再びVZVを強力に抑制する能力を取り戻し、ウイルスの再活性化を防ぐのです3。
たとえワクチン接種後に帯状疱疹を発症したとしても、症状は格段に軽く、病気の期間も短く、そして最も重要なことに、PHNのような痛みを伴う合併症を発症するリスクが劇的に減少することが多くの研究で証明されています12。
2種類のワクチンを徹底比較:シングリックス® 対 生ワクチン
現在、日本では2種類の帯状疱疹ワクチンが承認されており、それぞれに特徴があります。医師と相談の上、自身に最適なワクチンを選択することが重要です。
| 特徴 | 不活化ワクチン (シングリックス®) | 生ワクチン (ビケン®) |
|---|---|---|
| 種類 | ウイルスの一部(糖タンパク質E)と免疫増強剤(アジュバント)から成る組換えワクチン。 | 毒性を弱めた生きたVZVを含む。 |
| 用法・経路 | 2ヶ月間隔で2回、筋肉内注射9。 | 1回、皮下注射9。 |
| 帯状疱疹予防効果 | 非常に高い: 70歳、80歳以上の高齢者を含め、すべての年齢層で90%以上の発症予防効果327。 | 中程度: 全体で約50-70%。効果は年齢と共に低下し、特に70歳以上で低くなる3。 |
| PHN予防効果 | 非常に高い: 約90%8。 | 中程度: 約67%28。 |
| 持続期間 | 長期間: 接種後少なくとも10年間は高い効果が維持される3。 | 比較的短い: 効果は時間と共に減少し、5〜8年後にはかなり低下する可能性がある3。 |
| 主な副反応 | 頻度が高い: 注射部位の痛み、腫れ、発赤。全身性の疲労感、筋肉痛、頭痛、発熱など。通常1〜3日で軽快する29。 | 頻度が低く軽度: 注射部位の痛みや発赤。稀に軽度の水痘様発疹。 |
| 免疫不全者への使用 | 可能(安全): こちらが唯一の選択肢となる30。 | 禁忌(使用不可): 生きたウイルスが病気を引き起こすリスクがある30。 |
| 費用(自己負担・参考) | 高い: 1回あたり20,000円〜25,000円程度(合計40,000円〜50,000円)31。 | 比較的安い: 1回あたり8,000円〜10,000円程度31。 |
出典: 3931。費用は医療機関や自治体の助成制度によって異なります。
シングリックス®は、その卓越した有効性と持続性から、特に高齢者や免疫機能が低下している人にとって強力に推奨される選択肢です。一方、生ワクチンは、費用を抑えたい健康な50〜60代の人にとっては合理的な選択肢となります。
【2025年4月開始】帯状疱疹ワクチン定期接種のすべて
日本の公衆衛生における大きな一歩として、2025年4月(令和7年度)から帯状疱疹ワクチンが定期接種の対象となります8。これにより、対象者は公費助成を受けて、より少ない自己負担でワクチンを接種できるようになります。
- 主な対象者: 当該年度中に65歳になる人8。
- 経過措置対象者 (2025-2029年度): 制度開始後の5年間は、65歳に加え、70歳、75歳、80歳、85歳、90歳、95歳、100歳になる人も対象となる可能性があります8。
- 特別な対象者: HIV感染による重度の免疫不全を持つ60〜64歳の人も対象です8。
助成額や自己負担額は、お住まいの市区町村によって異なります31。対象となる方には、通常、自治体から接種券やお知らせが郵送されます30。詳しくは、お住まいの市区町村のウェブサイトなどで確認し、この機会を積極的に活用することが推奨されます。
専門医が答える!帯状疱疹に関するよくある質問
帯状疱疹に何度もかかることはありますか?
帯状疱疹は他の人にうつりますか?
帯状疱疹にかかったら、仕事は休むべきですか?
これは仕事の内容や症状の重症度によります。休息は治療の重要な一部であるため、可能であれば数日間休養を取ることが望ましいです17。特に、体力を要する仕事や、感染リスクの高い人々(妊婦、乳幼児など)と接する仕事の場合は、すべての水ぶくれが乾いてかさぶたになるまで休むことが推奨されます。最適な対応については、医師と相談してください。
お風呂に入っても良いですか?
抗ウイルス薬は食事と関係なく飲んで良いですか?
結論
帯状疱疹は、その激しい痛みと深刻な後遺症の可能性から、多くの人々に不安を与える病気です。しかし、本記事で解説した通り、最新の医学は私たちに効果的な対抗策を与えてくれています。重要なのは、正しい知識を持ち、適切なタイミングで行動することです。あなたの健康を守るための行動計画は、以下の3つの柱に基づいています。
- 迅速な行動(早期発見・早期治療): 体の片側の原因不明の痛みは、帯状疱疹のサインかもしれません。決して軽視せず、直ちに皮膚科を受診してください。「72時間の壁」を意識した早期の抗ウイルス薬治療が、あなたの未来を後遺症の苦しみから守る最も確実な方法です。
- 適切な治療(服薬遵守とセルフケア): 医師の処方を厳密に守り、治療に専念してください。十分な休息、患部の清潔保持、そして痛みを和らげるための温罨法(おんあんぽう)など、自己管理も回復を助ける重要な要素です。
- 積極的な予防(未来への投資): 帯状疱疹との最良の戦い方は、そもそも戦いを避けることです。50歳を迎えたら、医師とワクチン接種について積極的に相談してください。2種類あるワクチンの特徴を理解し、自身の健康状態やライフプランに合った選択をすることが賢明です。特に、2025年度からの定期接種制度は、リスクの高い人々にとって、より少ない負担で未来の健康を守る絶好の機会となるでしょう。
帯状疱疹は、もう「運が悪かった」と諦める病気ではありません。科学的根拠に基づいた知識で武装し、主体的に行動することで、その脅威を乗り越えることが可能なのです。
免責事項本記事は情報提供のみを目的としており、専門的な医学的アドバイスを構成するものではありません。健康に関する懸念や、ご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- 武田薬品工業株式会社. 50歳から気をつけたい 帯状疱疹 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.takeda.co.jp/patients/disease/taijouhoushin/about.html
- 三原クリニック. 【医師監修】帯状疱疹とは?診断・治療・予防の最新ガイドライン(2025年版)を解説 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.mihara-cln.com/column/post-654/
- 国立感染症研究所. 帯状疱疹ワクチンファクトシート 第2版 [インターネット]. 厚生労働省; [引用日: 2025年6月26日]. Available from: https://www.mhlw.go.jp/content/10900000/001328135.pdf
- 日本皮膚科学会. 帯状疱疹診療ガイドライン 2025 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.dermatol.or.jp/uploads/uploads/files/guideline/Taijouhoushin2025.pdf
- Gabapentinoids, TCAs, and lidocaine-containing patches are first-line treatments for PHN, which is defined as pain persisting for ≥3 months after the rash has healed. Available from: https://www.ncbi.nlm.nih.gov/books/NBK493198/
- Risk factors for PHN include older age, a severe rash, and severe acute pain during the zoster outbreak. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC3693437/
- 日立保険サービス. 帯状疱疹 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.hitachi-hoken.co.jp/woman/illness/p17.html
- 厚生労働省. 帯状疱疹ワクチン [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/kekkaku-kansenshou/yobou-sesshu/vaccine/shingles/index.html
- サワイ健康推進課. 帯状疱疹とは?症状、治療、予防について正しく知ろう [インターネット]. [引用日: 2025年6月26日]. Available from: https://kenko.sawai.co.jp/prevention/202310-4.html
- 【鍼灸症例】帯状疱疹罹患後、帯状疱疹後神経痛に移行し、夜も眠れない. [引用日: 2025年6月26日]. Available from: https://ameblo.jp/ozawa-blog/entry-12839529925.html
- HOKUTO. 【解説】帯状疱疹のマネジメント (ガイドライン2025より) [インターネット]. [引用日: 2025年6月26日]. Available from: https://hokuto.app/post/KgnM289zpJ8wTZNlPIpw
- Nanoテックス. 帯状疱疹(たいじょうほうしん)とは ~ 原因・症状・治療について [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.nanotechss.co.jp/ikiikikurabu/kenkoujouhou/taijouhoushin.html
- マルホ株式会社. 治療とお薬 | 帯状疱疹 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.maruho.co.jp/sp/kanja/taijouhoushin/treatment.html
- Al-Dawsari N, Nagel M, Gilden D. Antivirals for management of herpes zoster including ophthalmicus: a systematic review of high-quality randomized controlled trials. J Am Acad Dermatol. 2012;66(2):336-8. doi: 10.1016/j.jaad.2011.08.033. Available from: https://pubmed.ncbi.nlm.nih.gov/22300753/
- Kitt M, Kim K, Kim J, Kim MA, Chun MY. A Network Meta-Analysis of Randomized Clinical Trials to Assess the Efficacy and Safety of Antiviral Agents for Immunocompetent Patients with Herpes Zoster-Associated Pain. J Clin Med. 2023;12(15):5092. doi: 10.3390/jcm12155092. Available from: https://pubmed.ncbi.nlm.nih.gov/37535772/
- サワイ健康推進課. 長引く辛い痛みで後悔しないために 帯状疱疹の防ぎ方・治し方 [インターネット]. [引用日: 2025年6月26日]. Available from: https://kenko.sawai.co.jp/theme/202104.html
- メディカル一光グループ. 帯状疱疹ってどんな病気? [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.m-ikkou.co.jp/useful/flower/flower201609/
- 阪神相互株式会社. やっかいな合併症や後遺症に悩まされる帯状疱疹 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.hanshinsougo.co.jp/greenclub/2245
- Allodynia is a state where non-painful stimuli, such as the touch of clothing, are perceived as intensely painful. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC10398040/
- マルホ 医療関係者向けサイト. 帯状疱疹関連痛の臨床経過と治療のポイント [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.maruho.co.jp/medical/articles/herpeszoster/diagnosis_treatment/related_pain.html
- 奥野治療院. 帯状疱疹後神経痛が治る 治療体験談 神奈川県横浜市の治療院 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.okunochiryou.com/taikendan/taizyouhousin.html
- Chen X, Zhou X, Chen Z, Liu X, Jiang C, Li M, et al. Efficacy of different interventions for the treatment of postherpetic neuralgia: a Bayesian network meta-analysis. Ann Palliat Med. 2020;9(6):3834-3844. doi: 10.21037/apm-20-1416. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC7739127/
- ALSOKの介護. 帯状疱疹のリスクと予防法。高齢者が知っておきたい症状と原因 [インターネット]. [引用日: 2025年6月26日]. Available from: https://kaigo.alsok.co.jp/care_story/archives/100
- Li H, Liu Y, Shang L, Hu Z, Feng J, Liu S, et al. Acupuncture therapies for postherpetic neuralgia: a protocol for a systematic review and Bayesian network meta-analysis. BMJ Open. 2022;12(3):e057317. doi: 10.1136/bmjopen-2021-057317. Available from: https://pubmed.ncbi.nlm.nih.gov/35301212/
- オムロン ヘルスケア. 帯状疱疹後神経痛のリスクを下げる|健康・医療トピックス [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.healthcare.omron.co.jp/resource/column/topics/34.html
- 鍼灸院コモラボ. 【耳の帯状疱疹でめまい?】耳性帯状疱疹の後遺症の治し方 [インターネット]. [引用日: 2025年6月26日]. Available from: https://comlabollc.co.jp/blog/2024/08/19/%E8%80%B3%E6%80%A7%E5%B8%AF%E7%8A%B6%E7%96%B1%E7%96%B9%E3%81%AE%E5%BE%8C%E9%81%BA%E7%97%87%E3%81%A7%E8%B5%B7%E3%81%93%E3%82%8B%E7%97%87%E7%8A%B6%E3%81%AF%E9%8D%BC%E7%81%B8%E3%81%A7%E6%94%B9%E5%96%84/
- Chen N, Li Q, Yang J, Zhou M, Zhou D, He L. The comparative efficacy and safety of herpes zoster vaccines: A network meta-analysis. J Med Virol. 2019;91(8):1501-1510. doi: 10.1002/jmv.25474. Available from: https://pubmed.ncbi.nlm.nih.gov/30982636/
- An J, Zhang C, Zhao Y, Feng S. Efficacy and safety of the recombinant zoster vaccine: A systematic review and meta-analysis. Medicine (Baltimore). 2023;102(42):e35559. doi: 10.1097/MD.0000000000035559. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC10589374/
- ふじた形成外科・皮膚科クリニック. 帯状疱疹ワクチン「シングリックス」うちました!わりとツラい副反応 [インターネット]. [引用日: 2025年6月26日]. Available from: https://fujita-keisei.jp/info/5054
- 箕面市. 帯状疱疹ワクチンの定期接種のご案内 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.city.minoh.lg.jp/kenkou/taijouhoushin/teikisessyu.html
- 桶川市. 帯状疱疹予防接種のご案内 [インターネット]. [引用日: 2025年6月26日]. Available from: https://www.city.okegawa.lg.jp/soshiki/kenkofukushi/kenkozoushin/yobou/10579.html
- HOKUTO. 帯状疱疹 | ガイドライン(鑑別・症状・診断基準・治療方針) [インターネット]. [引用日: 2025年6月26日]. Available from: https://hokuto.app/erManual/oBb2BWz2P82xhs7t2tEf
- Lee J, Jung J, Lee H, Kim DK, Kwak Y, Lee SH. Pharmacological Treatment of Herpes Zoster and Factors Associated with Its Recurrence. Pharmaceuticals (Basel). 2023;16(4):503. doi: 10.3390/ph16040503. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC10135046/