陰嚢(いんのう)の突然の痛みや腫れに、大きな不安を感じていませんか。その症状は「精巣上体炎(せいそうじょうたいえん)」かもしれません。本稿は、JAPANESEHEALTH.ORG編集委員会が、米国疾病予防管理センター(CDC)5や欧州泌尿器科学会(EAU)6などの国際的権威機関、および日本性感染症学会10をはじめとする国内の主要なガイドラインと学術論文を網羅的に分析し、精巣上体炎に関する最も正確で信頼できる情報を提供するために作成されました。この記事を読めば、精巣上体炎とは何か、なぜ起こるのか、そして最新の治療法に至るまで、医学的根拠に基づいた全体像を深く理解することができます。特に、緊急手術を要する「精巣捻転」との重要な違いや、多くの患者様が悩む「治ったはずなのに痛みが続く」という慢性痛のメカニズムについても、専門的な知見から詳しく解説します。あなたの不安を和らげ、適切な次の一歩を踏み出すための、信頼できる羅針盤となることを目指します。
この記事の科学的根拠
この記事は、入力された研究報告書で明示的に引用されている最高品質の医学的根拠にのみ基づいています。以下に示すリストは、参照された実際の情報源と、提示された医学的ガイダンスへの直接的な関連性を示したものです。
- 米国疾病予防管理センター(CDC): 性感染症が原因の精巣上体炎に対する抗菌薬治療の推奨事項は、CDCが発行した「性感染症治療ガイドライン」に基づいています5。
- 欧州泌尿器科学会(EAU) / 国際性感染症連合(IUSTI): 治療戦略、特に抗菌薬の選択に関する指針は、これらの機関が共同で策定した欧州ガイドラインを参考にしています6。
- 日本性感染症学会 / 日本泌尿器科学会: 日本国内における精巣上体炎の診断、治療、および精巣捻転との鑑別に関する記述は、これらの学会が公表したガイドラインに基づいています1012。
- MSDマニュアル: 疾患の定義、症状、原因に関する基本的な医学情報は、世界的に信頼されているMSDマニュアルの記述を基にしています1。
- 宮北英司医師(日本医事新報掲載論文): 日本の臨床現場における具体的な治療法や考え方については、日本の専門家による論文を重要な参考情報としています2。
要点まとめ
- 精巣上体炎とは: 精巣(睾丸)の背面にあり、精子を成熟・貯蔵する「精巣上体」という管状の臓器に炎症が起こる病気です11。
- 主な症状: 主に片側の陰嚢の痛み、腫れ、熱感、赤みで、時に38℃以上の発熱を伴います1。
- 年齢で異なる原因: 35歳未満ではクラミジアや淋菌などの性感染症が、35歳以上では大腸菌などによる尿路感染症が主な原因です1。
- 緊急性の判断が最重要: 突然発症した激しい痛みは、緊急手術が必要な「精巣捻転」の可能性があります。自己判断せず、直ちに救急外来を含む医療機関を受診してください19。
- 治療の基本: 主に抗菌薬による治療が行われます。安静、陰嚢の挙上・冷却などの対症療法も重要です4。
精巣上体炎とは?全体像を理解する
精巣上体炎を正しく理解するためには、まず疾患の定義、関連する臓器の構造と機能、そして病気のタイプについて知ることが不可欠です。このセクションでは、ご自身の状態を把握するための基礎知識を解説します。
精巣上体の解剖と機能
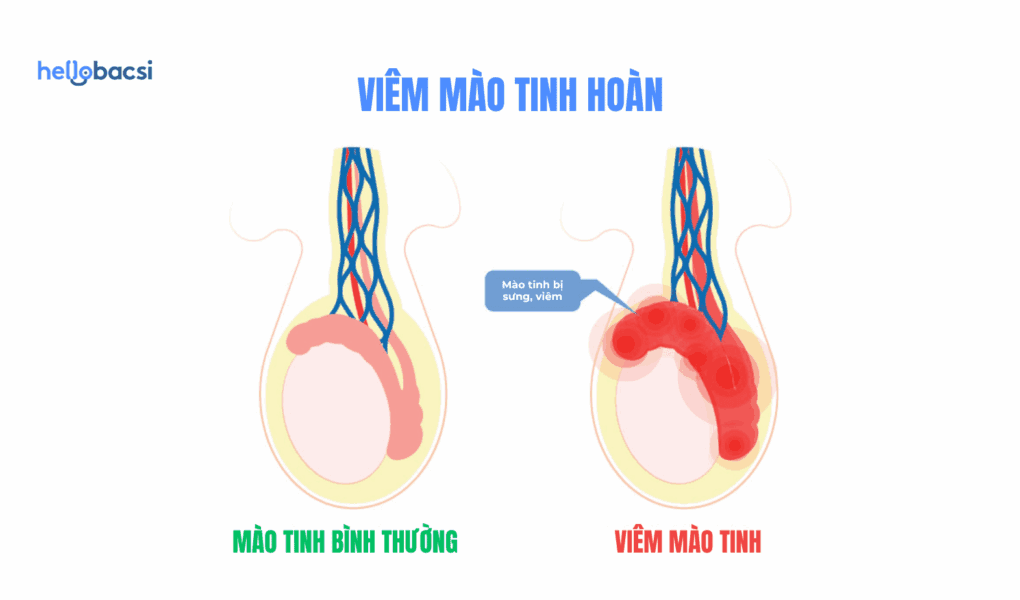
精巣上体(せいそうじょうたい)は、「副睾丸(ふくこうがん)」とも呼ばれ、精巣の後方に帽子のように付着している、長さ約6〜7センチメートルの細長い管状の器官です11。その主な役割は、精巣で産生された未熟な精子を貯蔵し、成熟させ、精管(せいかん)へと送り出すことです19。精巣で作られたばかりの精子は、まだ運動能力や受精能力を持っていませんが、この精巣上体を通過する約1〜2週間の間に、これらの能力を獲得します19。解剖学的に、精巣上体は精管を通じて最終的に尿道(にょうどう)へと繋がっています。この連続した構造が、尿道や膀胱に侵入した細菌が逆方向に進んで精巣上体に到達する「上行性感染(じょうこうせいかんせん)」の主な経路となります11。この解剖学的特徴が、精巣上体炎の発生メカニズムを理解する上で非常に重要です。
分類:急性精巣上体炎と慢性精巣上体炎
精巣上体炎は、その症状の経過によって大きく二つのタイプに分類されます。この分類は、治療方針を決定する上で極めて重要なため、早い段階で明確に理解しておくことが推奨されます。
- 急性精巣上体炎 (Acute Epididymitis): 6週間未満の期間で、痛み、腫れ、炎症といった症状が比較的急に現れるタイプです5。臨床現場で診断される精巣上体炎のほとんどがこの急性型にあたります。
- 慢性精巣上体炎 (Chronic Epididymitis): 3ヶ月以上にわたって、陰嚢の不快感や鈍い痛みが持続または断続的に続くタイプです。急性型のような顕著な腫れや高熱を伴わないことが多いとされています19。このタイプは治療が複雑化し、患者様にとって長期的な悩みとなることがあります。
収集された情報を分析すると、急性型と慢性型では、症状だけでなく治療アプローチも根本的に異なることが明らかです。急性型は主に抗菌薬による感染制御が治療の中心となりますが1、慢性型では抗菌薬の効果が限定的で、痛みの管理が治療の主眼となることが多いのです16。この違いを最初に理解することで、ご自身の症状がどちらに当てはまる可能性が高いかを把握し、記事内の適切な情報へと進む助けとなります。
症状と兆候:注意すべきサイン
精巣上体炎は、多彩な症状を示します。ここでは、ご自身の状態を客観的に評価し、受診の必要性を判断するための具体的な症状を網羅的に解説します。
急性精巣上体炎の典型的な症状
- 片側の陰嚢の痛みと圧痛: 陰嚢が痛み、触れるとその痛みが強くなるのが特徴です1。
- 陰嚢の腫れ: 患側(症状がある側)の陰嚢が明らかに腫れ上がります1。
- 陰嚢皮膚の発赤と熱感: 炎症により、陰嚢の皮膚が赤みを帯び、触れると熱く感じられます17。
- 発熱と悪寒: 38℃以上の高熱や、全身の震え(悪寒戦慄)を伴うことがあります17。
- 泌尿器症状: 排尿時の痛み、頻尿(トイレが近い)、残尿感(尿が残っている感じ)など、膀胱炎や尿道炎に似た症状が現れることがあります1。
- 尿道からの分泌物: 尿道の出口から膿(うみ)のような液体が出ることがあります。これは特に性感染症が原因の場合によく見られる兆候です1。
- 関連痛: 痛みが下腹部や足の付け根(鼠径部)に放散することがあります1。
表1:急性 vs 慢性精巣上体炎の症状比較
| 特徴 | 急性精巣上体炎 | 慢性精巣上体炎 |
|---|---|---|
| 発症 | 比較的緩やか(数時間~1、2日)9 | 緩徐・持続的 |
| 痛み | 中等度から重度の痛み1 | 軽度の不快感・鈍痛19 |
| 腫れ | 著しい腫れ1 | 軽度または腫れはない24 |
| 発熱 | 多い(しばしば38℃以上)17 | 通常はない19 |
| 期間 | 6週間未満5 | 3ヶ月以上24 |
原因:誰が、なぜ発症するのか?
精巣上体炎の原因は、単一ではありません。実は、年齢層によってその主な原因は大きく異なります。このセクションでは、なぜこの病気が発症するのか、その根本原因を年齢や背景ごとに明確に分けて解説します。このアプローチは、医師が臨床現場で行う思考プロセスそのものであり、ご自身の状況をより深く理解する助けとなります。
感染経路の概要
精巣上体炎の最も一般的な発症メカニズムは「逆行性感染」です。これは、細菌が尿道口から侵入し、尿道、前立腺、精管を逆方向に遡上して精巣上体に到達し、そこで増殖して炎症を引き起こすものです11。まれに、結核菌のように血流に乗って全身から運ばれてくる「血行性感染」も原因となり得ます19。
35歳未満・性的活動期の男性
米国疾病予防管理センター(CDC)のガイドラインによると、この年齢層においては、性感染症(STI)が圧倒的に最も多い原因であるとされています15。
- 主要な原因菌: Chlamydia trachomatis(クラミジア)およびNeisseria gonorrhoeae(淋菌)が二大原因菌です5。これらの細菌は、性交渉によって尿道に感染し、そこから上行性に精巣上体へと広がります。
- 危険因子: コンドームを使用しない性交渉や、複数の性的パートナーを持つことが、感染の危険性を高めます17。
- 特別な考慮事項: 肛門性交を行う男性の場合、性感染症としてのクラミジアや淋菌に加え、大腸菌(E. coli)などの腸内細菌が精巣上体炎を引き起こす可能性があります5。
35歳以上の男性
米国家庭医学会(AAFP)の報告によれば、この年齢層では原因が性感染症から非性感染性の尿路感染症(UTI)へとシフトします9。
- 主要な原因菌: 大腸菌(Escherichia coli)をはじめとするグラム陰性桿菌が主な原因となります1。
- 背景にある疾患: 中高年男性に多い前立腺肥大症(BPH)が大きな誘因です。肥大した前立腺が尿道を圧迫し、排尿障害や残尿を引き起こすことで、膀胱内の細菌が増殖しやすくなり、精管への逆流が起こりやすくなります9。その他、糖尿病、尿道カテーテルの長期留置、最近受けた泌尿器科的な処置(膀胱鏡検査など)も危険因子となります1。
小児・思春期の子供
小児における精巣上体炎は、成人とは異なる特徴を持ちます。その原因の多くは、細菌性の尿路感染症ではありません。
- 特発性・感染後炎症性: 思春期前の男児における精巣上体炎の多くは、明確な原因菌が特定できない「特発性」、またはウイルス感染後に免疫反応として生じる「感染後炎症性現象」と考えられています31。先行する感染症として、エンテロウイルスやアデノウイルスなどが報告されています32。
- 構造的異常: 乳幼児では、後部尿道弁や異所性尿管といった先天的な尿路の構造異常が、尿の逆流を引き起こし、精巣上体炎の原因となることがあります31。
- その他の原因: 自己免疫性血管炎であるヘノッホ・シェーンライン紫斑病(現在ではIgA血管炎と呼ばれる)が、精巣上体炎として発症することがあります9。また、ムンプス(おたふくかぜ)ウイルスは、まず精巣炎(睾丸炎)を引き起こし、その強い炎症が隣接する精巣上体に波及することが知られています10。
その他の稀な原因
- 非感染性「化学性」精巣上体炎: 重量物の持ち上げなどで急に腹圧をかけた際に、無菌の尿が精管内に逆流し、尿の化学的な刺激によって炎症が起こるタイプです1。
- 結核性精巣上体炎: 先進国では稀ですが、治療に抵抗する症例や免疫不全の患者様では考慮されるべき原因です1。
- 薬剤性: 不整脈治療薬であるアミオダロンが、副作用として精巣上体炎を引き起こすことが知られています27。
病院での診断プロセス
医療機関を受診した際にどのような診察や検査が行われるのかを具体的に知ることは、診察への不安を和らげ、医師との円滑なコミュニケーションを助けます。
問診と身体診察
診察室では、まず医師による詳細な問診が行われます。症状がいつからどのように始まったか、性交渉の経験の有無、排尿に関する問題(痛み、頻度、残尿感など)、過去の病歴や手術歴などが尋ねられます4。続いて身体診察に移り、医師は手袋をして陰嚢を丁寧に触診し、精巣上体や精巣の腫れの程度、圧痛(押したときの痛み)の最も強い場所、鼠径部のリンパ節の腫れなどを確認します1。この際、後述する精巣捻転との鑑別に重要な「精巣挙筋反射」や「プレーン徴候」といった身体所見も評価されます10。
検査
問診と身体診察の結果に基づき、原因を特定し、他の重篤な疾患を除外するために以下の検査が行われます。
- 尿検査・尿培養: 尿中の白血球(膿尿)や細菌の有無を調べます。尿路感染症の診断に不可欠であり、特に35歳以上の男性では極めて重要な検査です2。一方で、小児の症例では膿尿が認められないことも多いと報告されています31。
- 性感染症検査: 性的活動のある男性に対して行われます。尿道からの分泌物や、出始めの尿(初尿)を用いて、クラミジアおよび淋菌の遺伝子を検出する核酸増幅検査(NAAT)が行われるのが国際的な標準です1。
- 血液検査: 白血球数やCRP(C反応性タンパク)といった炎症反応マーカーを測定し、体内の炎症の程度や全身状態を客観的に評価します2。
- カラードップラー超音波検査: この検査は、陰嚢の痛みを診断する上で最も重要な画像検査と言えます20。この検査には二つの極めて重要な役割があります。一つは、炎症を起こして腫大した精巣上体とその部位への血流が増加している様子を確認し、精巣上体炎の確定診断を行うことです4。もう一つの、そしてさらに重要な役割は、精巣への血流が低下または消失している状態を検出し、緊急事態である精巣捻転を確実に除外することです4。
最も重要な鑑別診断:緊急事態「精巣捻転」の見極め
緊急警告:直ちに医療機関へ突然発症した激しい陰嚢の痛みは、精巣捻転の可能性があります。これは一刻を争う外科的緊急事態です。自己判断で様子を見たり、痛みを我慢したりせず、直ちに泌尿器科または救急外来を受診してください。19
このセクションは、皆様の安全を確保するために最も重要です。精巣上体炎と、緊急手術を要する精巣捻転(せいそうねんてん)との違いを、明確かつ強力に解説します。
精巣捻転(または精索捻転)とは、精巣に血液を供給している血管や精管が含まれる束(精索)がねじれてしまい、精巣への血流が途絶えてしまう状態です10。これは真の外科的緊急事態であり、日本泌尿器科学会の指摘によれば、発症後6時間から12時間以内に手術によるねじれの解除(整復)が行われなければ、精巣は酸素不足により不可逆的な壊死に陥り、摘出せざるを得なくなる可能性が非常に高くなります210。
表2:精巣上体炎 vs. 精巣捻転 ― 運命を分ける違い
| 鑑別点 | 精巣上体炎 | 精巣捻転症 |
|---|---|---|
| 発症 | 比較的緩やか(数時間~数日)10 | 突然・急激(睡眠中や軽い運動後など)10 |
| 痛み | 中等度から徐々に強くなる | 耐えがたいほどの激痛39 |
| プレーン徴候 (Prehn’s Sign) | 陰嚢を持ち上げると痛みが和らぐことがある10 | 陰嚢を持ち上げても痛みが変わらないか、むしろ増す10 |
| 精巣挙筋反射 (Cremasteric Reflex) | 通常は存在する | 消失していることが多い(太ももの内側をこすっても精巣が挙上しない)39 |
| 全身症状 | 発熱を伴うことが多い19 | 発熱はまれで、吐き気を伴うことがある10 |
| 超音波ドップラー | 精巣上体の血流増加4 | 精巣への血流低下・消失8 |
| 治療 | 主に抗菌薬 | 緊急手術10 |
その他の鑑別すべき疾患として、ムンプス精巣炎(おたふくかぜに伴う)10、精巣腫瘍11、鼠径ヘルニアの嵌頓(かんとん)9、そして特に小児で見られる精巣垂捻転(触診で「blue dot sign」と呼ばれる青い点がみられることがある)9などがありますが、最も重要なのは精巣捻転との鑑別です。
包括的な治療ガイド
精巣上体炎の治療は、原因となっている感染を制御し、不快な症状を和らげることを目的とします。ここでは、権威ある国際・国内ガイドラインに基づき、標準的な治療選択肢を体系的に解説します。
治療の基本原則と支持療法
治療は、原因菌に対する抗菌薬治療と、症状を和らげる支持療法(対症療法)の二本柱で行われます。メイヨークリニック4などの医療機関が推奨する支持療法は、抗菌薬治療と並行して行われ、患者様の苦痛を和らげ、回復を促進するために非常に重要です。
- 安静: 特に症状が強い急性期は、学業や仕事を休み、身体を休めることが回復を早めます。
- 陰嚢の挙上: 横になる際は、折りたたんだタオルなどを陰嚢の下に敷いて高く保つことで、うっ血が改善し、腫れや痛みが軽減します。
- 冷却: 氷嚢やアイスパックをタオルで包み、1回15〜20分程度、1日に数回患部を冷やすことで、炎症と痛みを効果的に抑えることができます。
- 鎮痛薬: イブプロフェンなどの非ステロイド性抗炎症薬(NSAIDs)が、痛みと炎症の両方を抑えるために広く用いられます1。
- 陰嚢サポーター(陰嚢挙上帯): 歩行時などの衝撃から患部を守り、陰嚢を安定させるために着用が推奨されます1。
抗菌薬による治療
抗菌薬治療は、尿や分泌物の検査結果を待たずに、診察所見から最も可能性の高い原因菌を標的として開始されます(これを経験的治療と呼びます)9。治療期間は、一般的に10日間から14日間です5。日本感染症学会/日本化学療法学会のガイドラインも、これらのアプローチを支持しています13。
表3:国際・国内ガイドラインに基づく抗菌薬治療の選択
| 臨床シナリオ | 第一選択薬 | 備考(根拠) |
|---|---|---|
| 性感染症(クラミジア・淋菌)が最も疑われる場合 (35歳未満など) | セフトリアキソン 500mg-1g 筋注または点滴静注 単回投与 + ドキシサイクリン 100mg 1日2回 10日間 経口投与 |
世界的な標準治療。セフトリアキソンが淋菌を、ドキシサイクリンがクラミジアを強力にカバーします。(出典: CDC5, EAU/IUSTI6, 日本性感染症学会12) |
| 腸内細菌(大腸菌など)が最も疑われる場合 (35歳以上、前立腺肥大症など) | レボフロキサシン 500mg 1日1回 10日間 経口投与 または オフロキサシン |
ニューキノロン系抗菌薬は、尿路病原菌に広く有効です。(出典: MSDマニュアル1, AAFP9) |
| 肛門性交を行う男性 | セフトリアキソン 500mg-1g 筋注 単回投与 + レボフロキサシン 500mg 1日1回 10日間 経口投与 |
この組み合わせは、性感染症(淋菌)と腸内細菌(大腸菌など)の両方を同時にカバーするために推奨されます。(出典: CDC5) |
| 入院が必要な重症例 (高熱、敗血症疑いなど) | セフトリアキソンなどの広域抗菌薬の点滴静注療法 | 敗血症、経口摂取不能、膿瘍形成が疑われる場合などに入院適応となります。解熱後に経口薬へ切り替えます。総治療期間は約14日間です。(出典: 宮北医師2) |
特殊な状況での治療
- 慢性精巣上体炎: 抗菌薬は効果がないことが多く、治療は非ステロイド性抗炎症薬(NSAIDs)などによる症状緩和が中心となります16。長期の抗菌薬投与が試されることもありますが、その有効性は限定的です。難治性の場合は、神経ブロック注射や手術(精巣上体摘除術)も選択肢となり得ますが、痛みの完全な解消は保証されないのが現状です1。
- 小児精巣上体炎: その多くが非細菌性(ウイルス感染後など)であるため、尿路感染の明確な証拠がない限り、抗菌薬は不要であることが多いとされています9。治療は安静と鎮痛薬による支持療法が基本となります。
外科的治療
手術は第一選択の治療法ではありませんが、抗菌薬治療が奏功せず、合併症が生じた場合に必要となります。
- 膿瘍ドレナージ: 精巣上体や陰嚢内に膿の溜まり(膿瘍)が形成された場合、皮膚を切開して膿を体外に排出する処置が必要です4。
- 精巣上体摘除術: 難治性の慢性的な痛みに対して、痛みの原因となっている精巣上体を摘出する手術です。しかし、手術後も痛みが改善しない場合があることが報告されています4。
- 精巣摘除術: 炎症が精巣にまで及び、血流障害による精巣梗塞や、保存不可能なほど重度の膿瘍によって精巣組織が破壊された場合に行われる最終手段です18。
合併症、予後、および長期的課題
治療後の経過や、将来への影響について不安を感じるのは当然のことです。ここでは、回復期間の見通しや、起こりうる合併症について、科学的知見に基づき解説します。
予後と回復期間
適切な抗菌薬治療を開始すれば、痛みや発熱といった急性の症状は通常2〜3日で改善し始めると報告されています4。しかし、陰嚢の腫れや圧痛が完全に消失するまでには、数週間から数ヶ月かかることも珍しくありません4。治療後に痛みのない硬いしこりが精巣上体に残ることがありますが、これは炎症が治癒した痕跡(瘢痕)であり、多くは時間とともに自然に縮小・消失していくため、過度な心配は不要です17。
起こりうる合併症
- 膿瘍形成: 治療が遅れたり、不適切だったりした場合、膿のポケットが形成され、外科的な排膿が必要となることがあります1。
- 精巣梗塞・萎縮: 重度の炎症により精巣への血流が著しく阻害されると、精巣組織が壊死し、萎縮してしまう可能性があります1。
- 不妊症・妊孕性(にんようせい)低下: 患者様にとって最大の懸念事項の一つです。炎症により精巣上体内の精子の通り道が瘢痕化して狭くなったり、完全に閉塞したりすることがあります。これが両側で起こると、精子が体外に出られなくなる閉塞性無精子症となり、男性不妊の直接的な原因となります14。特に、両側性の精巣上体炎や、治療が大幅に遅れた症例では、妊孕性に対する重大な危険因子となります。
- 慢性疼痛への移行: 急性精巣上体炎が、慢性精巣上体炎や慢性陰嚢内容痛症候群(CSCP)と呼ばれる状態へ移行することがあります28。
深掘り解説:なぜ痛みは続くのか? 神経の過敏性がもたらす慢性痛の謎
一部の男性では、最初の感染が治癒した後も、数ヶ月、場合によっては数年にわたり鈍い痛みが続くことがあります。これは決して「気のせい」ではありません。この現象は、中枢性感作 (Central Sensitization) および神経原性炎症 (Neurogenic Inflammation) と呼ばれる、神経系の根本的な変化によって引き起こされると考えられています38。
火災報知器に例えるなら…
これを、一度作動すると鳴り止まない火災報知器に例えてみましょう。最初の「火事」(感染と炎症)は抗菌薬によって鎮火したにもかかわらず、患部の痛みを伝える神経(末梢神経)や、脊髄・脳にある痛みを感じる中枢神経が「火事」の記憶によって過敏な状態(感作)になってしまっているのです。その結果、通常では痛みを感じないような軽い刺激(衣服の接触や歩行など)や、時には何も刺激がなくても、神経が異常に興奮して痛みの信号を脳に送り続けてしまいます48。
この神経系の変化という概念を導入することで、なぜ慢性痛に対しては通常の鎮痛薬や抗菌薬が効きにくいのか、そしてなぜ骨盤底筋の理学療法や、神経に直接作用する特殊な薬剤が治療の選択肢となりうるのか、その科学的根拠を論理的に説明できます。多くの情報サイトが「原因不明」としてしまうこの問題に対し、我々は患者様がご自身の体験を科学的に理解できるよう支援します。これは、見過ごされがちな慢性痛に苦しむ患者様に深い共感と科学的妥当性を与えるものであり、単なる医学事典から、真に患者に寄り添う教育ツールへと本コンテンツを昇華させるための重要な要素です。
よくある質問
ここでは、患者様が実生活で抱くであろう具体的な疑問に、Q&A形式で直接お答えします。
何科を受診すればよいですか?
泌尿器科が専門です。陰嚢の痛みや腫れを感じた場合は、泌尿器科を受診してください。特に、症状が突然かつ激しい場合は、精巣捻転の可能性を考慮し、ためらわずに夜間・休日であっても救急外来を受診することが極めて重要です21。
女性パートナーにうつりますか?
はい、原因がクラミジアや淋菌などの性感染症(STI)である場合、性交渉を通じてパートナーに感染させるリスクがあります。診断された場合は、ご自身だけでなく、パートナーも一緒に検査・治療を受けることが不可欠です。これを怠ると、互いに感染させあう「ピンポン感染」を繰り返すことになります4。
性交渉はいつから再開できますか?
CDCのガイドラインでは、ご自身とパートナーの治療が完了し、症状が完全に消失するまで性交渉は避けるべきであると明確に推奨されています5。医師の許可が出るまで控えてください。
治療後に痛みのないしこりが残っていますが、大丈夫ですか?
はい、それは一般的によくあることです。治療後、炎症が治まった痕跡として、痛みのない硬いしこりが精巣上体に数週間から数ヶ月残ることがあります。これは瘢痕組織であり、通常は時間とともに自然に小さくなるか、消えていきます。ただし、痛みを伴う場合や、徐々に大きくなるような場合は、腫瘍など他の病気の可能性も考えられるため、再度医師に相談してください17。
お風呂に入ってもいいですか?
シャワー浴は問題ありません。しかし、急性期に湯船に浸かって患部を温めることは、炎症を悪化させる可能性があるため避けた方が賢明です。むしろ、医師からは陰嚢を冷やす(冷却療法)ことが推奨されます17。
予防法はありますか?
予防は原因によって異なります。性感染症が主な原因となる若年層では、コンドームを正しく使用し、安全な性交渉を心がけることが最も効果的な予防法です。一方、尿路感染症が原因となることが多い高齢層では、前立腺肥大症などの基礎疾患を適切に治療すること、十分な水分を摂取して尿量を保つこと、そして陰部を清潔に保つことが予防に繋がります20。
日本での治療費は保険適用されますか?
はい、精巣上体炎の標準的な診察、検査(尿検査、血液検査、超音波検査など)、および抗菌薬治療は、日本の公的医療保険の適用対象です。ただし、合併症として生じた男性不妊症に対する特定の高度な治療(精子を直接採取する手術など)については、別途、厚生労働省の助成制度などが設けられている場合がありますので、詳細は医療機関や自治体にご確認ください52。
結論
精巣上体炎は、陰嚢の痛みや腫れを引き起こす一般的な疾患ですが、その原因は年齢によって大きく異なり、正しい診断と迅速な治療が極めて重要です。本稿を通じて、JAPANESEHEALTH.ORG編集委員会は、国際的な権威あるガイドラインと日本の専門家の知見を統合し、精巣上体炎の包括的な情報を提供してまいりました。最も重要なメッセージは、陰嚢の痛み、特に突然の激痛を軽視しないことです。それは、精巣を失う危険性のある緊急事態「精巣捻転」のサインかもしれません。自己判断を避け、速やかに泌尿器科を受診してください。適切な治療を受ければ、精巣上体炎の多くは良好に回復します。しかし、一部では不妊や慢性的な痛みに繋がる可能性もゼロではありません。この記事が、あなたの不安を科学的根拠に基づいた知識で和らげ、ご自身の健康状態を理解し、医師と共に最善の治療を選択するための一助となれば幸いです。
免責事項本記事は情報提供のみを目的としており、専門的な医学的アドバイスを構成するものではありません。健康に関する懸念がある場合、またはご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- 精巣上体炎 – 03. 泌尿器疾患 – MSDマニュアル プロフェッショナル版. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.msdmanuals.com/ja-jp/professional/03-%E6%B3%8C%E5%B0%BF%E5%99%A8%E7%96%BE%E6%82%A3/%E9%99%B0%E8%8C%8E%E3%81%8A%E3%82%88%E3%81%B3%E9%99%B0%E5%9A%A2%E7%96%BE%E6%82%A3/%E7%B2%BE%E5%B7%A3%E4%B8%8A%E4%BD%93%E7%82%8E
- 宮北英司. 精巣上体炎,精巣炎[私の治療]. 日本医事新報. 2021;No.5095:43-44. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.jmedj.co.jp/journal/paper/detail.php?id=18640
- 精巣上体炎 (せいそうじょうたいえん)とは – 社会福祉法人 恩賜財団 済生会. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.saiseikai.or.jp/medical/disease/epididymitis/
- Epididymitis – Diagnosis and treatment – Mayo Clinic. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.mayoclinic.org/diseases-conditions/epididymitis/diagnosis-treatment/drc-20363854
- Epididymitis – STI Treatment Guidelines – CDC. [インターネット]. 2021 [引用日: 2025年7月1日]. Available from: https://www.cdc.gov/std/treatment-guidelines/epididymitis.htm
- Lisy K, et al. The 2016 European guideline on the management of epididymo-orchitis. IUSTI. [インターネット]. 2016 [引用日: 2025年7月1日]. Available from: https://iusti.org/wp-content/uploads/2019/12/Epididymoorchitis.pdf
- The acute scrotum – American Urological Association. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.auanet.org/documents/education/Acute-Scrotum.pdf
- Medical Student Curriculum: Acute Scrotum – American Urological Association. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.auanet.org/meetings-and-education/for-medical-students/medical-students-curriculum/acute-scrotum
- McConaghy JR, Panchal B. Epididymitis: An Overview. Am Fam Physician. 2016 Nov 1;94(9):723-726. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.aafp.org/pubs/afp/issues/2016/1101/p723.html
- 急性精巣上体炎 – 日本性感染症学会. [インターネット]. 2008 [引用日: 2025年7月1日]. Available from: https://jssti.jp/pdf/guideline2008/01-2.pdf
- 急性精巣上体炎 – 日本性感染症学会. [インターネット]. [引用日: 2025年7月1日]. Available from: https://jssti.jp/pdf/1-2.pdf
- 日本性感染症学会. 性感染症 診断・治療ガイドライン2020. 診断と治療社; 2020. Available from: https://www.shindan.co.jp/np/isbn/9784787824677/
- 日本感染症学会, 日本化学療法学会. JAID/JSC 感染症治療ガイドライン 2015 ―尿路感染症・男性性器感染症―. [インターネット]. 2015 [引用日: 2025年7月1日]. Available from: https://www.kansensho.or.jp/uploads/files/guidelines/guideline_JAID-JSC_2015_urinary-tract.pdf
- 日本感染症学会, 日本化学療法学会. JAID/JSC 感染症治療ガイドライン2018―男性尿道炎・精巣上体炎. [インターネット]. 2018 [引用日: 2025年7月1日]. Available from: https://www.kansensho.or.jp/uploads/files/guidelines/guideline_JAID-JSC2018_maleurethritis1805.pdf
- 日本小児泌尿器科学会. 停留精巣 診療ガイドライン第 2版 (2024). [インターネット]. 2024 [引用日: 2025年7月1日]. Available from: https://jspu.jp/download/guideline/guideline_2.pdf?202501
- 宮北英司. 精巣上体炎,精巣炎[私の治療]. 日本医事新報. 2018;No.4899:53-54. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.jmedj.co.jp/journal/paper/detail.php?id=13323
- 精巣上体炎の症状・原因や治療-しこりはどうする?|小田泌尿器科. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.oda-hinyoukika.com/epididymitis/
- 精巣上体炎 – 藤沢南口みずの泌尿器クリニック. [インターネット]. [引用日: 2025年7月1日]. Available from: https://mizuno-uro.com/%E7%B2%BE%E5%B7%A3%E4%B8%8A%E4%BD%93%E7%82%8E
- 精巣上体炎について|おき泌尿器科クリニック|富田林市の泌尿器科. [インターネット]. [引用日: 2025年7月1日]. Available from: https://oki-uro.com/symptoms/seisoujotaien.html
- 精巣上体炎について | メディカルノート. [インターネット]. [引用日: 2025年7月1日]. Available from: https://medicalnote.jp/diseases/%E7%B2%BE%E5%B7%A3%E4%B8%8A%E4%BD%93%E7%82%8E
- 精巣上体炎について京都で相談するならソウクリニック四条烏丸へ. [インターネット]. [引用日: 2025年7月1日]. Available from: https://sou.clinic/menu/urology/epididymitis/
- 精巣上体炎 と症状の関連性をAIで無料でチェック – ユビー. [インターネット]. [引用日: 2025年7月1日]. Available from: https://ubie.app/lp/search/epididymitis-d1025
- Bissessor M, et al. Epididymitis. Clin Infect Dis. 2015 Dec 15;61 Suppl 8:S770-3. doi: 10.1093/cid/civ783.
- Trojian TH, et al. Epididymitis and orchitis: an overview. Am Fam Physician. 2009 Apr 1;79(7):583-7. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.aafp.org/pubs/afp/issues/2009/0401/p583.html
- Taylor SN, et al. A Review of the Management of Chronic Scrotal Pain. Urol Clin North Am. 2020 Nov;47(4):463-475. doi: 10.1016/j.ucl.2020.07.001.
- Nickel JC. Chronic epididymitis: a practical approach to understanding and managing a difficult urologic enigma. Rev Urol. 2003;5(4):209-15.
- Christiansen E, et al. Epididymitis. [Updated 2023 Aug 8]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK430814/
- McConaghy JR, Panchal B. Epididymitis: An Overview. Am Fam Physician. 2016 Nov 1;94(9):723-6.
- Trojian TH, et al. Epididymitis and orchitis: an overview. Am Fam Physician. 2009 Apr 1;79(7):583-7.
- Chronic Epididymitis Treatment – Pelvic Rehabilitation Medicine. [インターネット]. [引用日: 2025年7月1日]. Available from: https://pelvicrehabilitation.com/conditions/chronic-epididymitis/
- Santillanes G, et al. Acute Epididymitis in Children: the Role of the Urine Test. Pediatr Emerg Care. 2013 Feb;29(2):168-71. doi: 10.1097/PEC.0b013e31828053a4.
- Somekh E, et al. The aetiology and current management of prepubertal epididymitis. J Pediatr Urol. 2015 Oct;11(5):254-7. doi: 10.1016/j.jpurol.2015.03.018.
- Siegel A, et al. Acute epididymitis in boys: evidence of a post-infectious etiology. J Urol. 2004 Jan;171(1):378-80. doi: 10.1097/01.ju.0000095818.06456.97.
- 精巣上体炎、精巣炎 | 症状、診断・治療方針まで – 今日の臨床サポート. [インターネット]. [引用日: 2025年7月1日]. Available from: https://clinicalsup.jp/jpoc/contentpage.aspx?diseaseid=458
- 精巣上体炎 (小児科診療 87巻14号) – 医書.jp. [インターネット]. 2024. [引用日: 2025年7月1日]. Available from: https://webview.isho.jp/journal/detail/abs/10.34433/pp.0000001300
- Haecker FM, et al. Epididymo-Orchitis in Pre-Pubertal Children. Epidemiology, Etiology, Management and Follow-Up Recommendations. Urol Int. 2013;90(3):345-8. doi: 10.1159/000346808.
- Redshaw J, et al. The Acute Pediatric Scrotum: Presentation, Differential Diagnosis and Management. J Clin Med. 2013 Sep 16;2(3):200-10. doi: 10.3390/jcm2030200.
- Giamberardino MA, et al. Chronic Testicular Pain and Orchalgia. [Updated 2023 Aug 8]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK482481/
- Shoskes DA. Evaluation and Management of Chronic Scrotal Content Pain—A Common Yet Poorly Understood Condition. World J Mens Health. 2019 Sep;37(3):263-269. doi: 10.5534/wjmh.180145.
- 精巣上体炎 – 感染症 – 酒田市 – 丸岡医院. [インターネット]. [引用日: 2025年7月1日]. Available from: https://maruoka.or.jp/infection/infection-disease/epididymitis/
- Street E, et al. Acute epididymo-orchitis: staging and treatment. Cent European J Urol. 2014;67(1):83-6. doi: 10.5173/ceju.2014.01.art20.
- Nickel JC. Chronic Epididymitis: A Practical Approach to Understanding and Managing a Difficult Urologic Enigma. Rev Urol. 2003;5(4):209-15.
- Han CH, et al. Prediction of Bacterial Etiology in Pediatric Patients with Acute Epididymitis: A Comparison of C-Reactive Protein and Urinalysis in Terms of Diagnostic Accuracy. J Korean Med Sci. 2024 May 13;39(18):e178. doi: 10.3346/jkms.2024.39.e178.
- Outcomes after chronic isolated epididymal pain: A retrospective study – PMC. [インターネット]. [引用日: 2025年7月1日]. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC11230688/
- BCCDC Non-certified Practice Decision Support Tool: Epididymitis. [インターネット]. [引用日: 2025年7月1日]. Available from: http://www.bccdc.ca/resource-gallery/Documents/Communicable-Disease-Manual/Chapter%205%20-%20STI/Non-certified%20Epididymitis%20DST.pdf
- 精巣上体炎とは?症状や検査方法・治療方法を解説 | 松本レディースIVFクリニック. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.matsumoto-ladies.com/columns/7508/
- Canadian Urological Association best practice report on chronic scrotal pain – PMC. [インターネット]. [引用日: 2025年7月1日]. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC5994986/
- Seaman DR. Neurogenic Inflammation and its relationship to central sensitization, sympathetic nervous system, and somato-visceral mechanisms. J Chiropr Med. 2003 Dec;2(4):145-56. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.logan.edu/mm/files/LRC/Senior-Research/2003-Dec-35.pdf
- What is Central Sensitization? – Institute for Chronic Pain. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.instituteforchronicpain.org/understanding-chronic-pain/what-is-chronic-pain/what-is-central-sensitization
- Central Sensitisation – Physiopedia. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.physio-pedia.com/Central_Sensitisation
- 精巣の痛み(睾丸痛)がある場合、何科を受診したらよいですか?また – ユビー. [インターネット]. [引用日: 2025年7月1日]. Available from: https://ubie.app/byoki_qa/clinical-questions/symptom/n_n2h50zbvwr
- 不妊治療の保険適用について – 厚生労働省. [インターネット]. [引用日: 2025年7月1日]. Available from: https://www.mhlw.go.jp/content/10808000/000929827.pdf