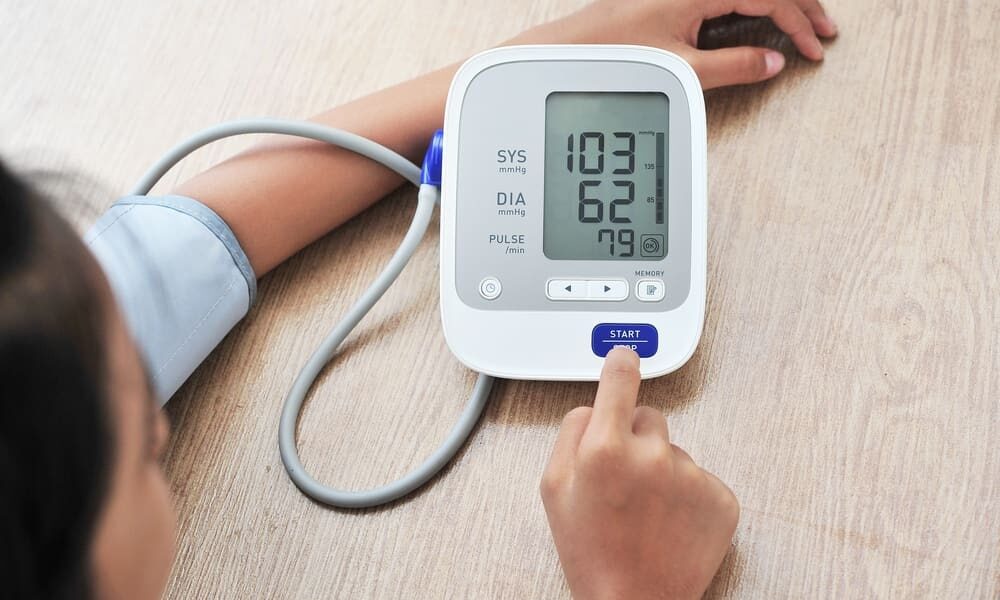
要点まとめ
- 日本の臨床現場では、一般的に最高血圧(収縮期血圧)が100 mmHg以下、または最低血圧(拡張期血圧)が60 mmHg以下の場合を「低血圧」と見なします。しかし、明確な症状がなければ、医学的に問題視されないことが多いです。2
- めまい、立ちくらみ、朝起きるのが辛い、全身の倦怠感、頭痛などは低血圧に伴う典型的な症状です。これらの症状が日常生活に影響を及ぼす場合は、医療機関の受診を検討すべきです。3
- 低血圧には、特定の原因がない「本態性低血圧」、立ち上がった際に血圧が下がる「起立性低血圧」、食後に起こる「食事性低血圧」、他の病気が原因の「症候性低血圧」など、様々な種類があります。4
- 治療の基本は生活習慣の改善です。十分な水分補給、適度な塩分摂取(医師の指導のもと)、バランスの取れた食事、定期的な運動が最も重要かつ効果的な対策となります。24
- 症状が重い場合や生活習慣の改善だけでは効果が見られない場合には、ミドドリン(メトリジン®)などの薬物療法が検討されますが、これは必ず医師の診断と処方が必要です。13
第1部:血圧100/60 mmHgの医学的定義と背景
このセクションでは、まず血圧という基本的な指標を理解し、100/60 mmHgという数値が日本の医療現場や国際的な基準の中でどのように位置づけられているのかを明確にします。国内の統計データを用いることで、情報をより身近なものとして捉え、信頼性の高い知識基盤を構築します。
1.1. 血圧の基本:生命を維持する心臓のバイタルサイン
血圧は、循環器系の健康状態を反映する最も重要な指標の一つです。根本的に、血圧とは心臓から全身に送り出される血液が動脈の壁に与える圧力のことを指します1。この指標は、二つの数値で表されます。
- 収縮期血圧(しゅうしゅくきけつあつ): 「上の血圧」とも呼ばれ、心臓が収縮して血液を動脈に送り出す際の、動脈内の最も高い圧力を示します。
- 拡張期血圧(かくちょうきけつあつ): 「下の血圧」とも呼ばれ、心臓が次の拍動のために拡張している間の、動脈内の最も低い圧力を示します。1
この仕組みを水道のポンプシステムに例えることができます。心臓がポンプ、動脈が水道管です。収縮期血圧はポンプが最大出力で水を送り出す時の圧力に相当し、拡張期血圧はポンプが次のサイクルのために休んでいる間に管内に残る圧力に相当します。この圧力を健康な範囲内に保つことは、酸素や栄養素を運ぶ血液が体のすべての臓器に適切に供給されるために不可欠です。
1.2. 100/60 mmHgという境界:低血圧(ていけつあつ)の定義を深く探る
この項目は、本記事の核心に迫る重要な部分です。各基準の違いを明確にし、この数値が臨床的にどのような意味を持つのかを精密に解説します。
- 日本国内での臨床的コンセンサス: 日本の医療現場では、収縮期血圧が100 mmHg以下、および/または拡張期血圧が60 mmHg以下の場合を「低血圧(低血圧症)」と判断するのが一般的です2。これは、医療機関が低血圧状態を識別するための広く受け入れられた基準値です。
- 日本の公式ガイドラインにおける「空白」: しかし、ここで非常に重要な点を明確にする必要があります。日本高血圧学会(JSH)が発行する「高血圧治療ガイドライン2019」のような日本の主要な公式医学ガイドラインには、低血圧に関する明確で公式な定義は記載されていません8。これらのガイドラインの焦点は、その甚大な公衆衛生上のリスクから、ほぼ完全に高血圧の予防と治療に置かれています。この「空白」を説明できることは、日本の医療背景に対する深い理解を示すものであり、記事の信頼性を著しく高めます。
- 国際基準(WHO & AHA)との比較: 包括的な視点を提供するため、日本の基準を国際的な保健機関と比較することが重要です。世界保健機関(WHO)の基準は、日本の臨床的コンセンサスとほぼ一致しており、収縮期血圧が$ \le 100 $ mmHgおよび/または拡張期血圧が$ \le 60 $ mmHgを低血圧と定義しています5。一方で、米国心臓協会(AHA)はより低い基準値を設定しており、90/60 mmHg未満を低血圧と定義しています10。
- 臨床上の最終結論:症状が決定要因: 最も重要な核心は、「血圧100/60 mmHgという数値は、それが症状を引き起こしている場合にのみ医学的な問題と見なされる」という点です3。この血圧値でありながら何の症状もない(無症候性)人々は、通常、介入が必要な健康上の問題はないと見なされます4。このメッセージは、読者が不必要な心配を避けるための核心的な情報です。
1.3. 血圧のスペクトラム:100/60 mmHgの位置付け
100/60 mmHgという数値をより広い文脈で理解するために、日本の基準(JSH 2019)に基づいた血圧の全範囲を示すことは非常に有益です。これにより、読者は自身の数値が「正常」や「高血圧」と比較してどの位置にあるのかを明確に把握でき、自分の数値がスケールの低い側にあるという概念を強化できます。視覚的な分類表を用いることで、たとえ低血圧の定義がなくても、JSHの権威あるガイドラインに議論を固定し、専門性、権威性、信頼性(E-E-A-T)を構築します。
| 分類(分類) | 収縮期血圧(mmHg) | および/または | 拡張期血圧(mmHg) |
|---|---|---|---|
| 低血圧(低血圧)[一般的コンセンサス] | $ \le 100 $ | および/または | $ \le 60 $ |
| 正常血圧(正常血圧) | $ < 120 $ | かつ | $ < 80 $ |
| 正常高値血圧(正常高値血圧) | $ 120-129 $ | かつ | $ < 80 $ |
| 高値血圧(高値血圧) | $ 130-139 $ | および/または | $ 80-89 $ |
| Ⅰ度高血圧(Ⅰ度高血圧) | $ 140-159 $ | または | $ 90-99 $ |
| Ⅱ度高血圧(Ⅱ度高血圧) | $ 160-179 $ | または | $ 100-109 $ |
| Ⅲ度高血圧(Ⅲ度高血圧) | $ \ge 180 $ | または | $ \ge 110 $ |
出典:日本高血圧学会「高血圧治療ガイドライン2019」のデータを基に作成8。これらの値は診察室で測定した血圧に適用されます。
1.4. 疫学的背景:日本の成人にとって100/60はどの程度「普通」なのか?
厚生労働省の「令和元年国民健康・栄養調査」のデータを用いて、日本の年齢別・性別の平均血圧を示すことは、情報を強力に個別化します7。これにより、抽象的な数値から、読者自身の人口統計グループとの具体的な比較へと議論が移行します。
例えば、20代女性の平均血圧が105.7/63.8 mmHgであることを示せば、100/60 mmHgという数値がこのグループの基準に非常に近いことがわかります。対照的に、60代男性の平均値である134.1/78.3 mmHgと比較すると、著しく低い数値となります76。このレベルの具体性は、「この数値は私にとって普通なのだろうか?」という読者の潜在的な疑問に直接答え、一般的な記事と最高峰の医療リソースとを分ける重要な要素となります。
| 性別(性別) | 血圧(mmHg) | 20-29歳 | 30-39歳 | 40-49歳 | 50-59歳 | 60-69歳 | $ \ge 70 $歳 |
|---|---|---|---|---|---|---|---|
| 男性(男性) | 収縮期(収縮期) | 115.9 | 117.2 | 125.4 | 129.7 | 134.1 | 133.9 |
| 拡張期(拡張期) | 68.1 | 73.8 | 80.6 | 81.0 | 78.3 | 74.5 | |
| 女性(女性) | 収縮期(収縮期) | 105.7 | 108.0 | 113.7 | 121.8 | 130.6 | 133.1 |
| 拡張期(拡張期) | 63.8 | 66.4 | 70.9 | 74.5 | 76.7 | 73.9 |
出典:厚生労働省「令和元年(2019年)国民健康・栄養調査」7。
第2部:低血圧の臨床症状と関連リスク
このセクションでは、「それが何か」から「なぜそれが重要なのか」へと焦点を移します。内容は症状と潜在的なリスクに集中し、読者の最も大きな関心事と検索意図に直接応えます。
2.1. 症状クラスター:低血圧がもたらす身体的感覚
低血圧に関連する症状を包括的かつ分類されたリストとして提示することは、読者が自身の状態を認識し、普段見過ごしがちな不快感が血圧に関連している可能性を理解する上で非常に重要です。
- 神経・全身症状
- 活力・気分に関する症状
- 心臓・肺に関する症状
- 消化器症状
- その他の身体的兆候
このような詳細なリストを提供し、疲労や頭痛といった一般的な症状が低血圧に起因する可能性があると説明することで、読者は単に「ストレス」や「睡眠不足」のせいにするのではなく、自身の状態をより真剣に考えるきっかけとなります。
2.2. 深掘り分析:失神(Syncope)と立ちくらみ
失神(しっしん)は低血圧の最も劇的な症状であり、特別な注意が必要です。そのメカニズムは、脳への血流が突発的かつ一時的に減少することによるもので、短時間の意識消失を引き起こします18。
- メカニズム: 血圧が極端に低下すると、脳が十分な酸素を受け取れなくなり、平衡感覚を司る中枢が不安定になります。これにより、めまいが生じ、最終的に失神に至ることがあります18。立ちくらみ(起立性低血圧、きりつせいていけつあつ)も同様のメカニズムで、脳への血流が一時的に不足することで起こります18。
- 失神の原因分類:
いかなる失神も、たとえ無害に見えても、原因を特定し、深刻な基礎疾患を除外するために医療機関での診察を受けることが不可欠です。
2.3. 未管理の症候性低血圧がもたらすリスク
低血圧の症状を放置することは、生活の質や安全に影響を及ぼす具体的なリスクにつながる可能性があります。
- 臓器灌流の低下: 症状を伴う低血圧が持続するということは、脳、心臓、腎臓といった重要な臓器が、最適に機能するために必要な酸素豊富な血液を十分に受け取れていない可能性があることを意味します16。これは認知機能の低下、慢性的な疲労につながり、長期的には臓器障害を引き起こす可能性があります。
- 転倒と外傷のリスク: これは特に高齢者にとって、現実的で深刻な危険です17。突然のめまいは転倒につながり、骨折(特に股関節)、頭部外傷、その他の合併症を引き起こす可能性があります11。
- ショック状態: これは生命を脅かす緊急医療事態であり、血圧が急激かつ重度に低下し、全身の血流不足による多臓器不全に至る状態です16。通常の低血圧の人では稀ですが、重度の感染症(敗血症性ショック)、深刻なアレルギー反応(アナフィラキシーショック)、外傷による大量出血などの状況ではリスクが高まります11。このリスクに関する情報は、不必要なパニックを引き起こさずに知識を提供するために、慎重に行う必要があります。
第3部:低血圧の原因と分類
このセクションでは、血圧がなぜ低いのかという「なぜ」に答えます。低血圧のタイプを分類することで、次章の行動計画をより適切に調整することができ、診断に基づいた洗練されたアプローチを示します。
3.1. 本態性低血圧(ほんたいせいていけつあつ)
これは最も一般的な低血圧の形態で、特に若く痩せ型の女性に多く見られます。
- 定義: 原因となる基礎疾患が特定できない慢性的な低血圧状態です4。遺伝的要因や「体質」によるものと考えられています。
- 臨床的意義: 最も重要な点は、症状がない場合、この状態は通常、医学的な懸念事項ではなく、治療も不要であるということです4。健康的なライフスタイルを維持するだけで十分です。
3.2. 起立性低血圧(きりつせいていけつあつ)
これは特に高齢者に非常に多く見られるタイプで、「立ちくらみ」の主な原因です。
- 定義: 座位または臥位から立位に移行した際に、血圧が著しく低下する状態です3。具体的な臨床診断基準は、立ち上がってから3分以内に収縮期血圧が20 mmHg以上、または拡張期血圧が10 mmHg以上低下することです3。
- メカニズム: 立ち上がると、重力によって血液が脚の方へ引き寄せられます。通常、自律神経系は心拍数を上げ、血管を収縮させることでこれを補い、血圧を維持します。起立性低血圧の人では、この反応に欠陥があるか、遅いか、または不十分です3。
- 一般的な原因: 脱水、長期間の床上安静、妊娠、特定の薬剤の副作用(特に降圧薬、抗うつ薬)、加齢による自律神経機能の低下などが挙げられます11。また、糖尿病やパーキンソン病などの疾患とも関連があります4。
3.3. 食事性低血圧(しょくじせいていけつあつ)
- 定義: 食後1〜2時間以内に血圧が低下する状態です11。
- メカニズム: 食後、消化と吸収を助けるために大量の血液が消化器系に送られます。一部の人では、体がこの血流の方向転換を効果的に補うことができず、全身の血圧が低下します。
- 対象と誘因: この状態は高齢者、高血圧の人、またはパーキンソン病などの自律神経障害を持つ人により一般的です11。炭水化物を多く含む食事(ご飯、パン、パスタなど)が一般的な誘因となります11。
3.4. 症候性低血圧(しょうこうせいていけつあつ)
これは、基礎疾患や薬剤によって引き起こされる低血圧です4。根本原因を特定し治療することが、この状態を解決する鍵となります。
- 心血管系の原因: 心不全、心筋梗塞、徐脈、心臓弁膜症など11。
- 内分泌系の原因: 副腎機能不全(アジソン病)、甲状腺疾患(甲状腺機能低下症)、糖尿病など4。
- 血液関連の原因: 貧血(ビタミンB12や葉酸の欠乏による)、急性の失血や内出血など4。
- 薬剤によるもの: 利尿薬、β遮断薬、その他の降圧薬、パーキンソン病治療薬、三環系抗うつ薬、勃起不全治療薬(特にニトログリセリンとの併用時)など11。
| 低血圧の種類(種類) | 主な特徴(特徴) | 主な原因(主な原因) | リスクの高い人(リスクの高い人) |
|---|---|---|---|
| 本態性(本態性) | 慢性的な低血圧で、しばしば明確な症状がない。 | 体質、遺伝。基礎疾患なし。 | 若く、痩せ型の女性。 |
| 起立性(起立性) | 急に立ち上がるときのめまい、ふらつき。 | 自律神経反射の低下、脱水、薬剤、加齢。 | 高齢者、降圧薬使用者、パーキンソン病患者。 |
| 食事性(食事性) | 食後1-2時間の倦怠感、めまい。 | 消化器系への血流集中、特に高炭水化物食後。 | 高齢者、自律神経障害を持つ人。 |
| 症候性(症候性) | 低血圧が他の問題の症状として現れる。 | 心疾患、内分泌疾患、貧血、薬剤の副作用。 | 慢性的な基礎疾患を持つ患者。 |
第4部:管理と治療のための包括的行動計画
このセクションは最も実践的で応用性の高い部分です。内容は、安全で最もアクセスしやすい介入策を最優先し、日本の特定の治療ガイドラインに基づいた、明確で段階的なガイドとして構成されなければなりません。
4.1. 最初のステップ:いつ医師に相談すべきか(医療機関を受診するタイミング)
読者の安全を確保するために、医療機関への相談を促す明確で曖昧さのない基準を提供することが極めて重要です。
- 緊急/救急を要する場合:
- 通常(非緊急)の受診:
- めまい、倦怠感、立ちくらみなどの症状が頻繁に、または繰り返し現れ、日常生活に影響を与えている場合12
- 新しい薬を飲み始めてから症状が現れた場合
- 自宅での血圧測定値が継続して低く、上記の症状を伴う場合
- 一度でも失神した場合、たとえ意識が戻って正常に感じても
4.2. 診断プロセス:クリニックで何が行われるか
診断プロセスを簡単に説明することで、読者の不安を和らげ、受診を促します。クリニックでは、医師は次のようなことを行う可能性があります:
- 病歴聴取と身体診察: 症状、出現時期、自身と家族の病歴、使用中の薬剤について詳しく聞き取ります25。
- 異なる姿勢での血圧測定: 横になった状態、座った状態、そして立ち上がってから1〜3分後の血圧を測定し、起立性低血圧(orthostatic vitals)をチェックします25。
- 血液検査: 貧血(ヘモグロビン、ビタミンB12、葉酸の濃度)、内分泌系の問題(甲状腺ホルモン、コルチゾール)、または感染の兆候などの潜在的な原因を調べます21。
- 心臓関連の検査: 心臓に原因が疑われる場合、心電図(ECG)や心エコーが指示されることがあります21。
4.3. 非薬物療法:管理の土台
これは自己管理の中核であり、日本および国際的なガイドラインに基づき、第一選択かつ最も重要な治療法として強調されるべきです26。
- 食事の改善:
- 水分摂取の強化: 1日に約2〜2.5リットルの十分な水分を摂ることは、血液量を増やし脱水を防ぐのに役立ちます。これらは低血圧治療の重要な要素です24。
- 塩分(ナトリウム)の慎重な追加: 高血圧とは対照的に、適度な塩分摂取の増加(例えば、一部のガイドラインでは1日8g以上を目指す)が有益な場合があります26。しかし、これは必ず医師に相談した後に行う必要があり、特に高齢者や心臓・腎臓病のリスクがある人では必須です24。
- 食事の構成: 食事性低血圧が疑われる人は、食事を小分けにし、1日に何度も食べるようにし、白米、パン、ジャガイモなどの高炭水化物食品を制限することが推奨されます11。
- カフェイン: 食後にカフェインを含むコーヒーやお茶を一杯飲むと、一時的に血圧を上げる助けになることがあります2。ただし、カフェインの利尿作用に注意し、カフェインを含まない他の液体も十分に摂取する必要があります。
- アルコールの制限: アルコールは脱水を引き起こし、適度な摂取でも血圧を下げる可能性があります24。
- 運動と生活習慣:
- 定期的で適度な運動: ウォーキング、水泳、サイクリングは素晴らしい選択肢です。血液の戻りを改善するために、「第二の心臓」とも呼ばれる脚の筋力を強化することに焦点を当てましょう24。
- 姿勢の工夫: ゆっくりと姿勢を変えること、特に朝起きるとき。立ち上がる前に、ベッドの端に数分間座りましょう。脚の筋肉を緊張させる、脚を組む、しゃがむなどの動作は、一時的に血圧を上げるのに役立ちます24。
- 弾性ストッキングの使用: 医療用の弾性ストッキングや腹帯は、血液が脚に溜まるのを防ぎ、循環を改善するのに役立ちます24。
- 環境の管理: 高温の環境(長時間の熱いシャワー、サウナ)は血管を拡張させ血圧を下げるため、避けましょう26。
- 頭部挙上: 起立性低血圧の場合、頭側を約20〜30cm高くして眠ると、朝の血圧調整に役立つことがあります26。
4.4. 薬物療法:生活習慣の変更だけでは不十分な場合
この方法は、非薬物療法が効果をもたらさない、症状の続く低血圧、特に起立性低血圧の症例に対して、医師が処方する第二選択の治療法と見なされます。
- 日本での主要な薬剤(ミドドリン): ミドドリン(商品名:メトリジン)はα1作動薬で、末梢血管を収縮させて血圧を上昇させる作用があります。日本のガイドラインでは、症候性の起立性低血圧の治療に高い推奨度(推奨度1またはA)で推奨されている主要な薬剤です1331。
- その他の薬剤: フルドロコルチゾン(血液量を増やす助けとなる)などの他の薬剤は世界的に広く使用されていますが、日本ではこの適応での保険適用がない場合があります26。ドロキシドパなどの他の薬剤は、重症で難治性の症例で検討されることがあります26。
- 重要な警告(臥位高血圧): 極めて重要な警告として、これらの薬剤は横になった際に危険な高血圧(臥位高血圧、がいこうけつあつ)を引き起こす可能性がある点です26。そのため、薬剤の使用は医師による厳密な監視下で行う必要があり、患者は通常、服薬後すぐに横にならないよう指導されます。
| 領域(領域) | 行動(行動) | 頻度/タイミング(頻度/タイミング) | メモ/ヒント(メモ/ヒント) |
|---|---|---|---|
| 朝 | ゆっくり起き、立つ前に数分間ベッドに座る。 | 毎日 | 立つ前に軽いストレッチを行う。 |
| 水分補給 | 起床直後に大きなコップ一杯の水(最大500ml)を飲む。1日2〜2.5リットルの水分を摂る。 | 毎日 | 水分は素早く血液量を増やす助けになる。常に水筒を携帯する。 |
| 食事 | 少量の食事を頻繁に摂る。精製された炭水化物を控える。 | 毎日 | 朝食後にコーヒー/お茶を一杯飲むことを検討する。 |
| 食生活 | 医師の指示に従い、十分な塩分を摂る。タンパク質、ビタミン豊富な食品を食べる。 | 毎日 | 心臓/腎臓病がある場合は自己判断で塩分を増やさない。 |
| 運動 | ウォーキング、水泳、または脚の運動を1日30分行う。 | 週のほとんどの日 | 高温多湿の環境での運動は避ける。 |
| 活動中 | 長時間立つ必要がある場合は医療用弾性ストッキングを使用する。 | 必要に応じて | めまいを感じたら、脚の筋肉を緊張させる、脚を組むなどの動作を行う。 |
| 夜 | 熱すぎるシャワーや長時間の入浴を避ける。 | 毎日 | 就寝時にベッドの頭側を高くする(20-30cm)。 |
| 薬 | 医師の指示通りに薬を服用する。 | 処方に従う | 臥位高血圧を避けるため、夜の服薬は就寝時間に近すぎないようにする。 |
よくある質問 (FAQ)
質問1:血圧100/60は、特に症状がなければ健康的な証拠と言えますか?
はい、多くの場合その通りです。特に若く健康な方で、めまいや倦怠感などの症状が全くない場合、血圧が100/60 mmHgであることは、むしろ心血管系の負担が少ない健康な状態を示す可能性があります。高血圧が心臓病や脳卒中の主要なリスク因子であるのに対し、無症候性の低血圧は一般的に長寿と関連付けられることさえあります。ただし、これはあくまで症状がないことが大前提です。4
質問2:妊娠中に血圧が100/60に下がりました。これは普通ですか?
妊娠、特に妊娠初期から中期にかけて血圧が低下するのは非常に一般的です。これは、循環系が拡張して胎児をサポートするために血液量が増加するためです。血圧100/60 mmHgは妊娠中にはよく見られる範囲内ですが、立ちくらみなどの症状がある場合は、転倒のリスクを避けるために医師に相談することが重要です。通常、血圧は出産後に元のレベルに戻ります。11
質問3:高齢者にとって血圧100/60は特に危険ですか?
質問4:低血圧を改善するために、どのくらい塩分を増やせばよいですか?
自己判断で塩分を増やすことは絶対に避けるべきです。低血圧の管理のために塩分摂取を増やすことは有効な場合がありますが、その量は個人の健康状態(特に心臓や腎臓の機能)によって大きく異なります24。不適切な塩分増加は、将来的に高血圧や他の健康問題を引き起こすリスクがあります。必ず医師に相談し、個別に推奨される摂取量を確認してから、食事内容を調整するようにしてください。
結論:あなたの血圧100/60 mmHgを包括的に理解するために
血圧100/60 mmHgという数値は、日本の臨床現場では低血圧と見なされますが、それが医学的な問題となるかどうかは、何よりも症状の有無によって決まります。めまい、倦怠感、立ちくらみといった不快な症状は、単なる体調不良として見過ごすべきではなく、身体からの重要なサインとして注意を払うべきです。原因を特定することが効果的な管理への鍵であり、ご自身の状態が本態性、起立性、食事性、あるいは他の疾患に伴うものなのかを理解することが、最適な治療法を選択する上で不可欠となります。あらゆる治療法の根幹をなすのは、十分な水分摂取、バランスの取れた食事、定期的な運動といった生活習慣の改善です。これらは、低血圧を管理するための最も重要かつ効果的な第一歩です。症状が続く場合、塩分摂取量の変更のような大きな食事内容の変更を行う前、あるいは何らかの薬剤の使用を検討する前には、必ず医師に相談してください。血圧のモニタリングを不安の種と捉えるのではなく、自身の身体をより深く理解するための貴重なツールとして活用し、バランスの取れた健康的なライフスタイルを追求することが、最終的にエネルギッシュな生活を送るための基盤となるでしょう。
参考文献
- 血圧の高すぎ・低すぎに注意!身体に優しい血圧を目指すには … [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.cvi.or.jp/9d/993/
- 血圧の正常値とは? 高血圧・低血圧の原因と対策を知ろう | まめ … [インターネット]. [引用日: 2025年6月19日]. Available from: https://mame-clinic.net/blog/%E8%A1%80%E5%9C%A7%E3%81%AE%E6%AD%A3%E5%B8%B8%E5%80%A4%E3%81%A8%E3%81%AF%EF%BC%9F-%E9%AB%98%E8%A1%80%E5%9C%A7%E3%83%BB%E4%BD%8E%E8%A1%80%E5%9C%A7%E3%81%AE%E5%8E%9F%E5%9B%A0%E3%81%A8%E5%AF%BE%E7%AD%96
- 低血圧について | せたがや内科・神経内科クリニックBlog [インターネット]. [引用日: 2025年6月19日]. Available from: https://setagayanaika.com/blog/193
- 低血圧 | せたがや内科・神経内科クリニックBlog [インターネット]. [引用日: 2025年6月19日]. Available from: https://setagayanaika.com/blog/?s=%E4%BD%8E%E8%A1%80%E5%9C%A7
- 4.低血圧 | 薬事情報センター | 一般社団法人 愛知県薬剤師会 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.apha.jp/medicine_room/entry-3518.html
- 60代の血圧の正常値は?高血圧改善のために取り組むべき5つのポイントを医師が紹介 [インターネット]. [引用日: 2025年6月19日]. Available from: https://e-medicaljapan.co.jp/blog/https-e-medicaljapan-co-jp-blog-blood_pressure_normal_value_60
- 血圧の正常値を年代別に解説!数値を正常に保つ方法も詳しく紹介 – 味の素 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.ajinomoto.co.jp/company/jp/rd/miraikondate/column/article_003/
- GUIDELINES FOR THE MANAGEMENT OF … – 日本高血圧学会 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.jpnsh.jp/data/jsh2019/JSH2019_hp.pdf
- 高血圧と低血圧 | 血圧の数や原因と対策を解説 – 株式会社CureApp [インターネット]. [引用日: 2025年6月19日]. Available from: https://cureapp.co.jp/productsite/ht/media/tips/blood_pressure.html
- What is a normal blood pressure reading? – Medical News Today [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.medicalnewstoday.com/articles/270644
- Low blood pressure (hypotension) – Symptoms and causes – Mayo Clinic [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.mayoclinic.org/diseases-conditions/low-blood-pressure/symptoms-causes/syc-20355465
- Low Blood Pressure – When Blood Pressure Is Too Low | American … [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.heart.org/en/health-topics/high-blood-pressure/the-facts-about-high-blood-pressure/low-blood-pressure-when-blood-pressure-is-too-low
- 低血圧 | 症状、診断・治療方針まで – 今日の臨床サポート [インターネット]. [引用日: 2025年6月19日]. Available from: https://clinicalsup.jp/jpoc/contentpage.aspx?diseaseid=2
- 日本高血圧学会「高血圧治療ガイドライン2019」 糖尿病患者の降圧目標は – 日本肥満症予防協会 [インターネット]. [引用日: 2025年6月19日]. Available from: http://himan.jp/news/2019/000318.html
- 【日本高血圧学会】高血圧治療ガイドライン改訂 | 栄養業界ニュース | 公益社団法人 日本栄養士会 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.dietitian.or.jp/trends/2019/86.html
- 血圧が低い原因や治療方法について解説|渋谷・大手町 … [インターネット]. [引用日: 2025年6月19日]. Available from: https://mymc.jp/clinicblog/217881/
- 60才以上の方で、ふらふらめまいが増えています。 | 朴澤耳鼻咽喉科ニュース&ブログ [インターネット]. [引用日: 2025年6月19日]. Available from: https://hozawa.jp/blog/2024/03/29/60%E6%89%8D%E4%BB%A5%E4%B8%8A%E3%81%AE%E6%96%B9%E3%81%A7%E3%80%81%E3%81%B5%E3%82%89%E3%81%B5%E3%82%89%E3%82%81%E3%81%BE%E3%81%84%E3%81%8C%E5%A2%97%E3%81%88%E3%81%A6%E3%81%84%E3%81%BE%E3%81%99%E3%80%82/
- 「めまい」や「ふらつき」は血圧と関係がありますか? – オムロン ヘルスケア [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.healthcare.omron.co.jp/cardiovascular-health/hypertension/column/dizziness-and-lightheadedness-and-blood-pressure.html
- Syncope (Fainting) | American Heart Association [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.heart.org/en/health-topics/arrhythmia/symptoms-diagnosis–monitoring-of-arrhythmia/syncope-fainting
- 血圧が低めである(低血圧)| 症状・疾患ナビ | 健康サイト [インターネット]. [引用日: 2025年6月19日]. Available from: https://alinamin-kenko.jp/navi/navi_ketsuatsu_tei.html
- Low Blood Pressure (Hypotension): Causes & Symptoms – Cleveland Clinic [インターネット]. [引用日: 2025年6月19日]. Available from: https://my.clevelandclinic.org/health/diseases/21156-low-blood-pressure-hypotension
- 検査や治療を必要とする低血圧とはどういうものですか | 診療のヒント100 | 循環器最新情報 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.jhf.or.jp/pro/hint/c10/hint001.html
- 高血圧・低血圧の診断基準や高血圧治療ガイドラインを知ろう – MediAge [インターネット]. [引用日: 2025年6月19日]. Available from: https://mediage.lotte.co.jp/post/0059
- Low blood pressure (hypotension) – Diagnosis and treatment – Mayo Clinic [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.mayoclinic.org/diseases-conditions/low-blood-pressure/diagnosis-treatment/drc-20355470
- Hypotension – StatPearls – NCBI Bookshelf [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK499961/
- 標準的神経治療: 自律神経症候に対する治療 – 日本神経治療学会 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.jsnt.gr.jp/guideline/img/jiritsu.pdf
- 起立性高血圧に厳格降圧治療は有効か?/BMJ(解説:桑島 巖 氏)-1957 – ケアネット [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.carenet.com/news/clear/journal/60635
- 「高齢者高血圧診療ガイドライン2017」 – 日本老年医学会 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.jpn-geriat-soc.or.jp/tool/pdf/guideline2017_01.pdf
- 役員 – 日本高血圧学会 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.jpnsh.jp/board.html
- 役員・委員会構成 – 日本神経学会 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.neurology-jp.org/gaiyo/yakuin.html
- 標準的神経治療:自律神経症候に対する治療 – 日本神経治療学会 [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.jsnt.gr.jp/guideline/jiritsu.html