この記事の科学的根拠
この記事は、入力された研究報告書で明示的に引用されている最高品質の医学的証拠にのみ基づいています。以下は、参照された実際の情報源と、提示された医学的指導との直接的な関連性を含むリストです。
- 日本肝臓学会および日本門脈圧亢進症学会: 本記事における門脈圧亢進症の診断・治療に関する指針は、これらの学会が共同で発行した「門脈圧亢進症の診療ガイド2022」に基づいています25。
- The Lancet Gastroenterology & Hepatology誌のレビュー論文: 小児、妊婦、肝移植候補者といった特定の患者集団における門脈血栓症の管理に関する記述は、2024年に発表されたこの包括的な学術レビュー論文に基づいています8。
- Gastroenterology誌のメタアナリシス: 抗凝固療法の有効性に関するデータ、特に再開通率に関する記述は、この権威ある医学雑誌に掲載された大規模なメタアナリシス研究を引用しています20。
- 厚生労働省指定難病情報センター: 日本における「原発性肝外門脈閉塞症」の指定難病としての位置づけ、診断基準、および公的医療費助成制度に関する情報は、同センターの公式発表に基づいています18。
要点まとめ
- 門脈血栓症は、肝臓への血流を担う門脈に血栓が形成される病態であり、門脈圧亢進症を引き起こし、食道静脈瘤破裂などの重篤な合併症につながる可能性があります。
- 最大の原因は肝硬変ですが、肝臓が健康な人でも、腹部のがん、炎症、手術、あるいは全身性の血液凝固異常(骨髄増殖性腫瘍など)によって発症することがあります。
- 診断はドップラー超音波検査や造影CT/MRIなどの画像検査が中心となり、血栓の有無、範囲、そして背景にある肝硬変の存在を評価することが極めて重要です。
- 治療の基本は、血栓を溶かし、その拡大を防ぐための抗凝固療法(血液をサラサラにする薬)です。近年の研究では、この治療が静脈瘤出血のリスクを増加させることなく、生存率を改善する可能性も示唆されています。
- 日本では「原発性肝外門脈閉塞症」が指定難病とされており、診断基準と重症度分類を満たす患者は医療費の公的助成を受けることができます。
第1部:門脈血栓症を理解する:基礎知識
この最初のセクションでは、患者さんとご家族が病気について明確でアクセスしやすい知識の基盤を築くことを目的としています。この病態、その解剖学的な背景、そしてその後のすべての医療判断を導く重要な分類を解き明かします。権威ある医学に基づいた簡単な類推と明確な定義を用いることで、このセクションは即座に信頼を築き、読者が門脈血栓症(PVT)をしっかりと理解できるようにします。
1.1. 門脈血栓症とは?患者さんとご家族のための分かりやすい定義
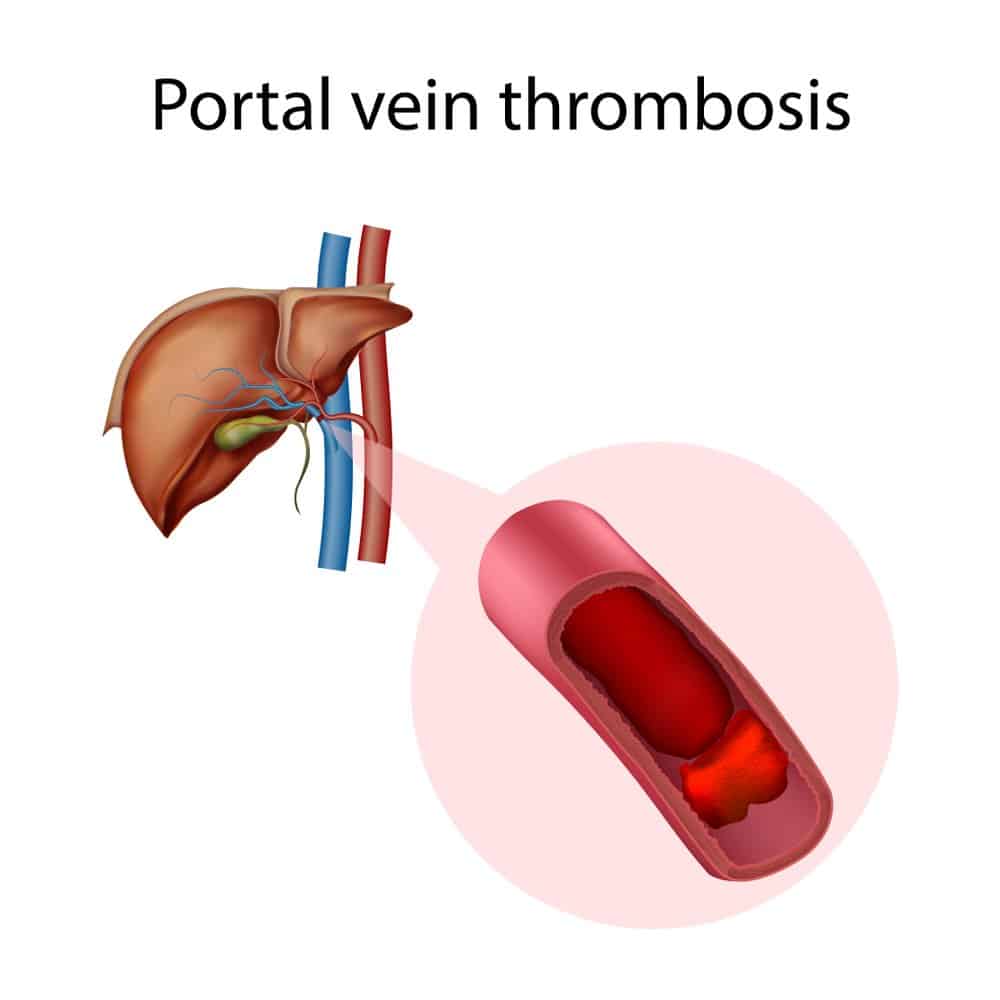
門脈血栓症を理解するためには、まず門脈(もんみゃく)について理解することが不可欠です。門脈は、主要な生命のハイウェイのように機能する、ユニークで不可欠な血管です。消化器、具体的には腸、脾臓、膵臓から栄養豊富な血液を集め、それを直接肝臓に運びます1。肝臓はその後、洗練された処理工場として機能し、これらの栄養素を代謝し、有害物質を解毒し、血液を体の他の部分に循環させる準備をします2。
門脈血栓症(もんみゃくけっせんしょう)は、この重要なハイウェイ内に血栓(けっせん)として知られる血の塊が形成されるときに発生します3。この血栓は門脈を部分的または完全に塞ぎ、肝臓への血流を遅らせたり遮断したりする「交通渋滞」を引き起こします5。この閉塞は、門脈系の圧力を危険なほど上昇させ、門脈圧亢進症(もんみゃくあつこうしんしょう)と呼ばれる状態を引き起こし、これが門脈血栓症の最も深刻な合併症の根本原因となります6。
明確な理解のために、門脈血栓症はその発症様式と基礎となる背景に基づいて分類され、これら2つの要因が症状、治療、予後に深く影響します。
- 急性 vs. 慢性: 門脈血栓症は2つの異なる形で現れることがあります。急性門脈血栓症は突然発症し、しばしば激しい腹痛などの顕著な症状を伴います3。一方、慢性門脈血栓症は長期間にわたって徐々に進行し、初期症状がないこともあります。他の理由で行われた画像検査で偶然発見されたり、長期的な合併症が現れたときに初めて発見されたりすることがあります5。慢性門脈血栓症の多くの場合、体は閉塞部周辺に小さく蛇行した側副血行路のネットワークを形成することで閉塞を迂回しようとします。この形成は門脈海綿状変化(かいめんじょうけっかんしゅ)または海綿状血管腫として知られ、長期にわたる血栓の重要な兆候です8。
- 肝硬変性 vs. 非肝硬変性: これはおそらく門脈血栓症の管理において最も重要な区別です。この状態は、すでに重度の基礎的な肝疾患、最も一般的には肝硬変(かんこうへん)を持つ個人で発症することもあれば、健康なまたは非肝硬変性の肝臓を持つ個人で発生することもあります。この根本的な違いが、原因の探索から長期的な見通しまで、診断と治療の全経路を決定します10。
消化器と肝臓を結ぶ門脈を示し、血栓が閉塞を引き起こしている様子を明確に描いた簡単な解剖図は、読者の理解を深める上で非常に貴重な視覚的補助となります。
1.2. なぜ門脈血栓症は起こるのか?その原因
門脈を含む体内のどこであれ血栓が形成されることは、通常、ウィルヒョウの三徴として知られる古典的な医学原理によって説明されます。この概念を患者向けに単純化すると、3つの主要な寄与因子が特定されます:1)血流の停滞(うっ滞)、2)血液が凝固しやすくなる状態(過凝固能)、そして3)血管の内膜の損傷(内皮障害)です2。門脈血栓症では、これらの要因の1つ以上がほとんど常に存在します。具体的な原因は、局所的な腹部の問題と、より広範な全身性の状態に分類できます。
1.2.1. 最も強い関連:肝硬変
門脈血栓症の最も一般的な背景は、肝硬変の患者さんです6。肝硬変では、肝組織が進行性に瘢痕化・硬化し、門脈からの血液の流入に抵抗します。この抵抗が血流の著しい停滞、すなわち「うっ滞」状態を生み出し、血栓形成の主要な危険因子となります2。肝硬変患者における門脈血栓症の有病率は0.6%から16%にも及び、肝疾患が進行するにつれて(例えば、Child-Pugh分類BまたはCの患者で)その危険性は高まります2。
肝硬変の患者さんが理解すべき重要な概念は、「再調整された止血バランス」という現代的なパラダイムです11。かつては、肝硬変の肝臓は凝固因子を少なく産生し、血小板数もしばしば低いため、患者は自然に血栓から保護され、出血のリスクしかないと考えられていました。しかし、この見方は現在では不完全であると理解されています。先進的な研究により、肝硬変では体の自然な抗凝固物質(プロテインCやSのような血栓を防ぐタンパク質)の産生も減少することが示されました11。その結果、血液が単純に「薄くなる」のではなく、不安定で、過度の出血または過度の凝固のいずれかに容易に傾く可能性のある、脆弱な「再調整された」システムが生まれます11。これが、静脈瘤からの出血リスクがある患者が同時に門脈血栓症のような危険な血栓を発症するという矛盾を説明します。この概念を理解することは、患者さんとご家族が、なぜ医師が肝疾患の状況下であっても抗凝固薬(「血液をサラサラにする薬」)を推奨する可能性があるのかを把握するのに役立ち、潜在的な混乱と不安の大きな原因を解消します。
1.2.2. がんに伴う血栓症
悪性腫瘍もまた門脈血栓症の主要な原因であり、全症例の約25%を占めます2。門脈の近くに位置するがん、特に肝細胞癌(HCC)、膵臓癌、胆管癌は、血管を物理的に圧迫したり直接浸潤したりして、損傷を引き起こし血流を妨げることがあります7。さらに、多くのがんは血中に炎症誘発性物質を放出し、全身性の過凝固状態を作り出し、体全体の血栓形成リスクを高めます9。
1.2.3. 腹部の局所的な要因
門脈に隣接する臓器の炎症や感染は、血栓形成の引き金となることがあります。急性膵炎、胆嚢炎、胆管炎、憩室炎などの状態は、血管壁に広がる局所的な炎症を引き起こし、血栓症につながる可能性があります12。小児では、急性虫垂炎が引き金になることもあります4。さらに、腹部手術、特に脾臓摘出術や、重大な腹部外傷は、門脈系を損傷し、門脈血栓症を発症しやすくする可能性があります6。
1.2.4. 全身性の血液凝固異常
多くの患者、特に肝硬変のない患者では、門脈血栓症は血液が凝固しやすくなる基礎的な全身性疾患(過凝固状態)によって引き起こされます。
- 骨髄増殖性腫瘍 (MPNs): これらは、骨髄が赤血球、白血球、または血小板を過剰に産生する慢性血液がんの一群です。これにより血液が「濃く」なり、肝硬変なしで発症する門脈血栓症患者の30-40%に見られる非常に一般的な根本原因です12。
- 遺伝性血栓性素因: 一部の人々は、生涯にわたる血栓リスクを高める遺伝子変異を持って生まれます。これらの最もよく知られているものには、第V因子ライデン変異やプロトロンビンG20210A遺伝子変異があり、専門的な血液検査で特定できます12。
- 後天性の状態: 抗リン脂質抗体症候群(自己免疫疾患)のような他の状態も、血栓症のリスクを著しく高める可能性があります12。
1.2.5. 小児やその他の原因
新生児における門脈血栓症の一般的な原因は、臍帯断端の感染症(臍炎)であり、これが臍静脈を上って門脈系に達することがあります4。成人では、妊娠や経口避妊薬の使用といった他のあまり一般的でない危険因子もあり、これらはいずれも一時的に血液の凝固傾向を高める可能性があります2。特に小児や若年成人では、特定の原因が特定できず、門脈血栓症が「特発性」と分類されるケースも少なくありません4。
1.3. 症状と受診のタイミング
門脈血栓症の課題の一つは、その現れ方が非常に多様であることです。多くの場合、特に慢性的でゆっくりと形成される血栓では、この状態は完全に無症状であり、しばしば無関係な理由で行われた画像スキャンで偶然発見されます5。
症状が現れる場合、それらは通常、血栓自体からではなく、その主要な結果である門脈圧亢進症から生じます。閉塞により血液が逆流し、消化器系の静脈の圧力が高まります。これにより、以下のようなさまざまな兆候や症状が現れることがあります。
- 腹痛: しばしば上腹部に局在する鈍いまたは鋭い痛みとして記述されます3。
- 脾腫: 血液のうっ血により脾臓が腫大します。これは身体診察中に医師によって検出でき、門脈圧亢進症の古典的な兆候です5。腫大した脾臓は血球を捕捉・破壊し、血小板減少症や貧血につながることがあります16。
- 腹水: 高い圧力により、肝臓や腸の表面から腹腔内に液体が漏れ出し、腹部の膨満感や腫れを引き起こします4。
- 吐き気と嘔吐: 消化管の圧力上昇とうっ血により発生することがあります3。
第2部:診断までの道のり:疑いから確定まで
門脈血栓症の診断プロセスは、臨床評価と高度な画像検査の論理的な連続です。このセクションは、患者のためにこの道のりを解き明かし、各ステップを説明して不安を軽減し、何を期待すべきかを明確にすることを目的としています。診断プロセスの重要な目標は、血栓の存在を確認するだけでなく、その範囲、年齢(急性対慢性)、そして最も重要なこととして、それが基礎となる肝硬変の文脈で発生しているかどうかを判断することです。
2.1. 医師はどのように門脈血栓症を診断するか
医師は、門脈圧亢進症の兆候(静脈瘤出血や脾腫など)を示す患者、または既知の危険因子(肝硬変、腹部がん、凝固障害など)を持つ患者において門脈血栓症を疑います6。診断的評価は通常、以下のステップで進められます。
- ステップ1:問診と身体診察: 診断プロセスは、徹底的な対話から始まります。医師は症状、既往歴、肝疾患やがんなどの既知の危険因子、最近の手術や感染症、血栓の家族歴について尋ねます6。身体診察では、脾腫、腹水、腹壁の拡張した静脈など、門脈圧亢進症の兆候を探すことに焦点を当てます7。
- ステップ2:画像検査:診断の鍵: 画像検査は門脈血栓症を診断する決定的な方法です。
- ドップラー超音波検査: これは非侵襲的で、広く利用可能であり、非常に効果的であるため、標準的な第一選択の診断ツールです6。標準的な超音波検査は音波を使用して腹部臓器の画像を作成しますが、ドップラーコンポーネントは血流を視覚化する能力を追加します。門脈血栓症の患者では、ドップラー超音波検査は門脈内の血栓を直接示し、血管内の血流が減少または完全に欠如していることを明らかにします7。
- 造影CT・MRI: 超音波検査の結果が不明確であるか、より詳細な情報が必要な場合、造影コンピュータ断層撮影(CT)スキャンまたは磁気共鳴画像(MRI)が実施されます7。これらの高度な画像技術は、静脈に造影剤を注入して血管を強調表示します。これらは門脈系の詳細な三次元マップを提供し、医師が診断を確定し、血栓の位置と範囲(例えば、脾臓や腸の静脈にまで及んでいるかどうか)を正確に決定し、腫瘍や肝硬変の兆候などの根本的な原因を探すことを可能にします8。
- ステップ3:補助的な検査:
- 血液検査: 血液検査パネルは重要な補助情報を提供します。これらの検査は、肝機能(非肝硬変性門脈血栓症では正常から、重度に異常な範囲まであり得る)、血球数(脾腫による血小板減少症は一般的な所見)、および基礎となる凝固障害(過凝固能の評価)のための専門的な検査を含むことがあります4。
- 内視鏡検査: 上部消化管内視鏡検査(胃カメラ)は、門脈血栓症が疑われるまたは確定されたすべての患者にとって不可欠です。この手技では、カメラ付きの細く柔軟なチューブを喉から通して食道と胃を調べます。主な目的は、血栓による門脈圧亢進症の直接的かつ深刻な結果である静脈瘤の存在を探すことです。これらの静脈瘤の大きさと外観は、出血のリスクを判断し、予防的治療を導くのに役立ちます4。
診断プロセスの重要な要素は、肝硬変性と非肝硬変性の門脈血栓症を区別することです。この区別は、その後のすべての管理における根本的な分岐点を表すためです。画像検査で血栓が確認された場合、臨床チームにとって次の重要な問題は、患者に基礎となる肝硬変があるかどうかです10。これは、要因の組み合わせによって決定されます。既知の肝疾患の病歴、結節状の肝表面や特定の肝葉の萎縮と肥大のパターンなどの特徴的な画像所見、または非侵襲的検査である一過性エラストグラフィでの高い肝硬度測定値はすべて、肝硬変を示唆します8。逆に、滑らかな肝表面と正常な肝硬度は、非肝硬変性門脈血栓症を示唆します10。診断が不確かな場合、肝生検が肝硬変の存在を確定的に確立または除外するために必要になることがあります8。この区別は、その後のアプローチ全体を決定するため、最も重要です。肝硬変がない場合、骨髄増殖性腫瘍や遺伝性血栓性素因などの他の原因に対する包括的な調査が必須となります。また、肝がんサーベイランスの必要性を決定し、予後を知らせ、治療の詳細に影響を与えます。
2.2. 日本における公的診断基準と疾患指定
国の医療基準との整合性を示すことは、権威を確立し、日本の聴衆に実践的で関連性の高い情報を提供するために不可欠です。日本では、非肝硬変性門脈血栓症の特定のサブタイプである原発性肝外門脈閉塞症が、厚生労働省によって指定難病346として公式に認定されています17。この指定は、対象となる患者が医療費を補うための公的補助金の候補となるため、重要です。
国の研究グループによって確立され、関連する医学会によって承認されたこの状態の正式な診断基準は、主要な所見に基づいています18:
- 必須の画像所見: 診断には、肝外の主門脈における閉塞の画像証拠(超音波、CT、またはMRIから)と、閉塞を迂回する顕著な側副血行路の発達(「海綿状血管腫」)が必要です。
- 他の原因の除外: 診断の重要な部分は、門脈閉塞を引き起こす可能性のある他の状態を除外することです。これには、肝硬変、他の形態の門脈圧亢進症(特発性門脈圧亢進症など)、および腫瘍、膵炎、または最近の腹部手術などの二次的な原因が含まれます。
公的財政支援の対象となるためには、患者の状態が定義された重症度レベルも満たす必要があります。重症度分類はいくつかの要因を評価し、患者はグレードIII以上の基準を満たす必要があります16。分類は以下を考慮します:
- 出血しやすい高リスクの食道、胃、または異所性静脈瘤の存在。
- 積極的な治療を必要とする門脈圧亢進症の他の合併症(腹水や出血傾向など)の存在。
- 疾患による身体活動の著しい制限。
- 活動性の消化管出血または肝不全の兆候。
この情報は、日本の医療制度をナビゲートする患者にとって非常に実践的であり、彼らの状態の公的な地位と財政的支援の可能性についての明確な理解を提供します。
第3部:包括的な治療と管理戦略
門脈血栓症の治療は、血栓自体に対処し、その合併症を管理し、根本的な原因を治療することを目的とした多面的なプロセスです。アプローチは、血栓が急性か慢性か、肝硬変の有無、および患者の全体的な健康状態に応じて、高度に個別化されます。このセクションでは、日本のガイドラインと国際的なガイドラインの両方から引用し、主要な治療戦略のバランスの取れた、エビデンスに基づいた概要を提供し、包括的な視点を提供します。
3.1. 主な治療法:抗凝固薬(血液をサラサラにする薬)
門脈血栓症の患者の大多数にとって、抗凝固療法(しばしば「血液をサラサラにする薬」と呼ばれる)が治療の基盤です2。
3.1.1. 治療の目的
抗凝固薬を使用する主な目的は明確に定義されています:
- 再開通: 主な目標は、既存の血栓を溶解し、門脈を通る正常な血流を回復させることです。
- 進行の予防: 血栓が大きくなるのを止めたり、腸間膜静脈や脾静脈にさらに広がったりするのを防ぐことです。これにより、腸管虚血などのより重篤な合併症を防ぎます。
- 合併症の予防: 閉塞を解消し、門脈圧を下げることで、長期的な目標は、静脈瘤出血や腹水などの合併症の発症や悪化を防ぐことです8。
3.1.2. 有効性:抗凝固薬はどのくらい効くのか?
抗凝固療法の有効性を裏付けるエビデンスは強固です。複数の大規模なシステマティックレビューとメタアナリシス(最高レベルの医学的エビデンス)は、一貫して有意な利益を示しています。治療を受けない場合と比較して、抗凝固薬を投与された患者は、門脈の再開通を達成する可能性がはるかに高くなります。Gastroenterology誌に掲載された画期的なメタアナリシスでは、抗凝固薬で治療された患者の71%がある程度の再開通を達成したのに対し、未治療の患者ではわずか42%でした20。別の分析では、治療によって再開通の確率がほぼ4倍に増加することがわかりました21。
さらに、抗凝固療法は血栓の悪化を防ぐのに非常に効果的です。同じ研究では、血栓症進行のリスクが劇的に減少し、未治療患者の約33%から治療を受けた患者ではわずか9%にまで低下することが示されています20。この治療は、迅速に、理想的には血栓形成後6ヶ月以内に開始された場合に最も効果的です8。
3.1.3. 安全性:出血リスクは?
患者、特にすでに出血しやすい静脈瘤を持つ肝硬変患者にとって、最も一般的で理解できる恐怖は、「血液をサラサラにする薬」が大量出血のリスクを高めるのではないかということです。しかし、広範な研究は、直感に反する安心できる答えを提供しています。複数のメタアナリシスがこの問題を具体的に調査し、抗凝固薬による治療が、治療なしの場合と比較して、重大な出血イベントの発生率を著しく増加させないことを見出しました20。一部の研究では、治療群で静脈瘤出血の発生率が低いことさえ示唆されています20。この所見の可能性のある説明は、抗凝固療法が血栓を溶解し、門脈系の危険な高圧を減少させることで、静脈瘤への負担を軽減し、それによって長期的な破裂リスクを減少させることができるというものです。
単に血栓を解消するだけでなく、抗凝固療法が肝硬変患者に対してより深い、疾患修飾的な利益をもたらす可能性があるという、刺激的で新しいエビデンスがあります。いくつかの研究では、肝硬変性門脈血栓症の患者が抗凝固療法を受けると、血栓が治療されるだけでなく、将来の肝代償不全(腹水、脳症、または静脈瘤出血の発症)の発生率が低下し、全生存期間が改善されることが観察されています8。興味深いことに、この利益は、血栓の完全な再開通を達成しなかった一部の患者においても存在するように見え、そのメカニズムが単純な血栓除去以上のものである可能性を示唆しています8。前臨床研究では、抗凝固薬が肝組織自体に直接的な抗炎症作用および抗線維化作用を持つ可能性が示されています8。これは活発な研究分野ですが、門脈血栓症の治療が基礎となる肝疾患の進行を遅らせるのに役立つかもしれないという強力な希望のメッセージを提供します。
3.1.4. 抗凝固薬の種類
門脈血栓症の治療には、いくつかのクラスの抗凝固薬が使用されます。薬剤の選択は、臨床状況、肝硬変の有無、および医師の好みに依存します。
- 低分子量ヘパリン (LMWH): これらは皮下注射で投与されます。LMWHは、その予測可能な効果と短い半減期のため、特に急性門脈血栓症や入院患者において、しばしば最初の治療選択肢となります8。
- ビタミンK拮抗薬 (VKA): 最も一般的なVKAはワルファリンです。これは何十年も使用されてきた経口薬です。用量が安全かつ効果的であることを確認するために、定期的な血液検査(INRモニタリング)が必要です。このモニタリングは、肝機能障害によりベースラインのINRがすでに上昇している可能性がある肝硬変患者では困難な場合があります8。
- 直接経口抗凝固薬 (DOACs): これは新しいクラスの経口薬です(例:リバーロキサバン、アピキサバン、エドキサバン、ダビガトラン)。定期的な血液モニタリングを必要としないという利点があります。門脈血栓症、特に肝硬変患者におけるその使用は増加していますが、多くの地域ではまだ「適応外」と見なされています。現在のガイドラインでは、特に進行した(代償不全の)肝硬変患者では注意を促しています8。
3.2. 合併症の管理:門脈圧亢進症への対処
抗凝固療法が血栓を解消するために働く一方で、門脈圧亢進症によってもたらされる当面の危険を同時に管理することが極めて重要です。これらのうち最も重大なものは、静脈瘤出血のリスクです。
- 静脈瘤の治療: 内視鏡検査で出血リスクの高い中等度から大型の静脈瘤が明らかになった場合、予防的治療が開始されます。
- 腹水と栄養の管理: 腹部に大量の液体が溜まった場合(腹水)、医師は利尿薬を処方して体内の余分な液体を排出させます。門脈圧亢進症は栄養吸収と全体的な健康状態に影響を与える可能性があるため、適切な栄養サポートも不可欠です。
3.3. 高度なインターベンション治療
抗凝固療法が失敗した場合、禁忌である場合、または重篤な急性症状の場合など、特定の状況では、より侵襲的な手技が検討されることがあります。
- 血栓溶解療法: これは、カテーテルを血栓の部位まで直接通し、強力な「血栓溶解薬」(血栓溶解剤)を注入して迅速に溶解させるものです。これは通常、重篤な症状(腸管虚血など)を呈している、非常に最近(急性)で広範な血栓症の患者に限定されます7。
- TIPS(経頸静脈的肝内門脈大循環短絡術): TIPSは、インターベンショナルラジオロジストによって行われる非外科的だが侵襲的な手技です。首の頸静脈からステントを挿入し、肝臓内に進めて、門脈と肝静脈を直接結ぶ新しい経路を作成します。このシャントにより、血液が肝臓を迂回し、門脈圧を劇的に低下させることができます7。TIPSは門脈圧亢進症の合併症に対して効果的な治療法となり得ますが、肝機能の悪化や肝性脳症などのリスクを伴います。門脈血栓症の直接的な治療におけるその役割は複雑であり、肝移植候補者や他の手段で出血が制御できない場合など、特定のシナリオに限定されます8。
- 外科手術: 血流を迂回させるための外科的なシャント作成は、かつては一般的な治療法でしたが、内視鏡的およびインターベンショナル治療の成功により、今日でははるかに頻繁に行われなくなりました7。他の治療法が失敗した長期的な合併症を持つ非肝硬変患者など、選択された症例では依然として検討されることがあります18。
3.4. 国内外のガイドラインに基づく治療
門脈血栓症の管理は、日本および世界中の主要な医学会によって作成されたエビデンスに基づく臨床診療ガイドラインによって導かれます。中心的な原則は類似していますが、特定の推奨事項にはニュアンスの違いがある場合があります。情報に通じた患者は、自分の治療計画がこの専門家のコンセンサスの統合に基づいていることを認識すべきです。最も権威のある情報源には、日本肝臓学会および日本門脈圧亢進症学会からの「門脈圧亢進症の診療ガイド2022」25、米国からのAASLD実践ガイダンス26、ヨーロッパからのEASL臨床実践ガイドライン13、およびトップクラスの医学雑誌の包括的なレビュー8が含まれます。
以下の表は、主要な推奨事項を要約・比較し、世界的なコンセンサスと進化する実践分野を浮き彫りにします。
| 推奨項目 | 日本のガイドライン | 国際的コンセンサス |
|---|---|---|
| 肝硬変における抗凝固療法の適応 | 主に症候性PVT、最近発症のPVT、または進行を示す症例に推奨。無症候性で安定した部分的な血栓に対しては、より選択的なアプローチがしばしば取られる。 | より広範な適応が現在好まれている。肝移植候補者のいかなるPVT、症候性のいかなるPVT、および症状に関わらず最近の閉塞性PVTに対して抗凝固療法が推奨される。目標は進行と長期的な合併症の予防である8。 |
| 第一選択の抗凝固薬 | 伝統的に、LMWH注射に続く経口ワルファリンが標準治療であった。 | 急性/重症PVTの初期治療にはLMWHが好まれる。長期療法では、代償性(Child-Pugh A)肝硬変患者においてワルファリンの代替としてDOACsがますます使用されているが、Child-Pugh Bでは注意が必要で、Child-Pugh Cでは避けるべきである8。 |
| 治療期間 | しばしば3〜6ヶ月の試行期間で開始され、その後、再開通と出血リスクに基づいて継続的な治療の必要性が再評価される。 | 最低3〜6ヶ月が標準。恒久的な基礎的リスク因子(例:MPN、遺伝性血栓性素因)が存在する場合、または血栓症が腸間膜静脈に及ぶ場合は、生涯にわたる抗凝固療法が強く考慮される19。 |
| 抗凝固療法前の静脈瘤管理 | 確固たるコンセンサスがない議論の多いトピック。理想的には、出血リスクを最小限に抑えるために、抗凝固療法を開始する前に高リスクの静脈瘤を内視鏡(EVL)で根絶する。 | 世界的なコンセンサスも議論を反映している。静脈瘤の予防的根絶は健全な戦略であるが、効果的な再開通の窓は限られているため、抗凝固療法の開始を過度に遅らせるべきではない29。 |
この比較は、基本的なアプローチは一致しているものの、国際的なガイドラインがわずかに積極的で広範な抗凝固療法の適用を提唱する可能性があることを示しています。これは、エビデンスベースが継続的に進化しているダイナミックな分野を反映しています。患者は、特定の治療計画の背後にある理論的根拠を理解するために、これらのニュアンスについて医師と話し合うことを奨励されるべきです。
第4部:門脈血栓症との共存:予後、生活、特別な話題
門脈血栓症の診断を受けると、自然と将来についての疑問が湧き上がります。このセクションでは、長期的な見通し、実践的な生活上の考慮事項、および特定の患者集団における門脈血栓症の管理について取り上げ、この状態と共に生きるための全体的な視点を提供します。
4.1. 予後と長期的な見通し
門脈血栓症患者の長期的な予後は、その根本的な原因、特に肝硬変の有無に大きく依存します。
- 非肝硬変性門脈血栓症: 基礎となる肝疾患がない患者では、静脈瘤出血などの合併症が効果的に管理されていれば、予後は一般的に良好です。迅速な診断と抗凝固療法の開始により、5年生存率は高く、約85%と推定されています2。長期ケアの主な焦点は、基礎となる血栓形成傾向のある状態を管理し、血栓症や出血の再発を防ぐことです。
- 肝硬変性門脈血栓症: 門脈血栓症が肝硬変の状況で発生した場合、予後は血栓そのものよりも、基礎となる肝疾患の重症度により密接に関連しています。しかし、門脈血栓症の存在は、疾患の経過を加速させる可能性があります。あるメタアナリシスでは、門脈血栓症が肝代償不全(主要な肝関連合併症の発症)のリスク増加と、すでに進行した肝硬変患者における1年生存率の低下と関連していることがわかりました30。興味深いことに、同じ分析では、患者が初期期間を乗り越えれば、門脈血栓症の存在が5年または10年といった非常に長期の生存率に有意な影響を与えない可能性が示唆されましたが、この所見は注意して解釈する必要があります30。これは、これらの患者における長期的な結果の主要な決定要因が、彼らの肝硬変の管理であることを強調しています。
また、門脈血栓症が患者の生活の質に与える影響を認識することも重要です。慢性的な診断は、重大な不安、合併症への恐怖、およびうつ病につながる可能性があります8。したがって、包括的なケアには、医学的治療だけでなく、これらの懸念に対処するための心理的サポートと医療チームとのオープンなコミュニケーションも含まれます。
4.2. 特定の患者集団における門脈血栓症
門脈血栓症の管理は、特定の患者群において特別な配慮を必要とします。The Lancet Gastroenterology & Hepatology誌の2024年の包括的なレビューは、これらのシナリオに対する優れた枠組みを提供しています8。
- 小児: 門脈血栓症は、小児における非肝硬変性門脈圧亢進症の最も一般的な原因です。原因はこの年齢層に特有であることが多く、新生児における臍静脈カテーテル留置が主要な危険因子です。臨床症状も異なる場合があり、数年後に発見される成長遅延や脾腫として現れることもあります。解剖学的に可能な場合の好ましい治療法は、Meso-Rexシャントと呼ばれる外科手術で、肝臓への正常な生理的血流を回復させることを目的とし、治癒的となり得ます8。
- 妊婦: 門脈血栓症を持つ出産可能年齢の女性にとって、慎重な計画が鍵となります。エストロゲン含有避妊薬は血栓形成リスクのため避けるべきであり、プロゲスチンのみの方法や子宮内器具が好まれます。妊娠自体は良好な結果で安全に行うことができますが、多分野にわたるチームアプローチが必要です。目標は、基礎となる血栓形成傾向の状態を制御し、門脈圧亢進症を管理して出血を防ぎ、胎児の安全のために薬物を調整することです。適切な管理により、主要な合併症のリスクは低いです8。
- 肝移植候補者: 移植を待つ末期肝疾患の患者にとって、いかなる門脈血栓症の存在も、一般的に抗凝固療法の適応と見なされます。目標は、血栓の進行を防ぎ、新しい肝臓の簡単な外科的接続(吻合)を可能にするために門脈を開存させておくことです。抗凝固療法が十分でない場合、移植前に静脈を再開通させるためにTIPS手技が検討されることがあります8。
- 肝細胞がん(HCC)患者: HCC患者における門脈血栓症は、診断上および治療上の課題を提示します。良性の血栓(PVT)と悪性の腫瘍血栓(静脈内に増殖するがん細胞)を区別することが重要です。これは、高度な画像検査における特定の基準を用いて行われます。血栓の存在はHCC治療を複雑にし、予後を悪化させます。したがって、この高リスク群で良性のPVTが特定されたらすぐに、進行を防ぎ、がん治療の選択肢を維持するために、全用量の抗凝固療法を強く考慮すべきです8。
4.3. 日本における指定難病としての門脈血栓症
前述の通り、「原発性肝外門脈閉塞症」という特定の病態は日本の指定難病であり、患者にとって実用的な意味合いを持ちます。
- 患者数: これは稀な疾患です。2015年の全国疫学調査では、患者数は約770人と推定されました18。日本における全ての形態の門脈血栓症(肝硬変を持つ患者を含む)の総患者数は、はるかに多いと推定されており、正確な数字を得ることは困難ですが、約20,000人程度とされています31。
- 実用的な意味: 「指定難病」のステータスは、特定の診断基準と重症度基準を満たす対象患者が医療費の助成金を受け取ることができるため、非常に重要です。これにより、長期的な治療とフォローアップの経済的負担を大幅に軽減できます。患者さんとご家族は、病院のソーシャルワーカーや事務スタッフに相談し、申請プロセスの詳細について難病情報センターの公式ウェブサイトを訪れることをお勧めします。
第5部:E-E-A-Tの明示:信頼できる情報へのコミットメント
日本の読者にとって門脈血栓症に関する最も信頼できる情報源であるためには、単に正確な情報を提供するだけでは不十分です。E-E-A-T(経験、専門性、権威性、信頼性)の原則を透明性をもって示すことが不可欠です。この記事の最終セクションは、利用者と検索エンジンのアルゴリズムの両方に対して、その信頼を明確に構築することに専念します。
5.1. 記事の監修・執筆者
医療情報の信頼性は、それを作成しレビューする人々の資格情報に直接結びついています。提案された記事は、その内容に責任を持つ医療専門家を明確に特定するセクションを、理想的にはページの上部に目立つように掲載する必要があります。このセクションには以下が含まれるべきです:
- 専門家らしい写真。
- 氏名、資格、役職:例:「監修:医学博士 吉治 仁志 先生」。
- 公式な所属:例:「奈良県立医科大学 消化器・代謝内科 教授」。
- 簡単な経歴:肝臓学および門脈圧亢進症における専門家の臨床実践、研究貢献、そして重要なことに、主要な臨床実践ガイドラインの作成への関与を詳述する簡潔な段落。
このコンテンツの権威は、日本の医療コンセンサスを形成する主要な人物や機関を深く理解していることを示すことで、さらに増幅させることができます。この疾患に関する決定的なガイドラインは、日本肝臓学会と日本門脈圧亢進症学会の共同出版物です16。これらの学会のリーダーシップと彼らが任命する委員会、例えば2022年の門脈圧亢進症ガイドの作成を主導した國分茂博医師や、2020年の肝硬変ガイドライン委員会を議長した吉治仁志医師のような人物は、日本におけるこのトピックの権威の頂点を代表しています14。これらの特定の個人が記事を執筆しない場合でも、選ばれた監修者は同等の専門知識レベルを持つ必要があります。記事は、その内容が主要な専門家のコンセンサスと、これらの権威ある日本の医学会からの公式ガイドラインに基づいていることを明記すべきです。
5.2. 主な情報源と参考文献
情報源に関する透明性は、信頼性の礎です。記事には、その作成に使用された主要で最も権威のある情報源をリストアップした、明確にラベル付けされたセクションを含めるべきです。これは、網羅的な学術的参考文献リストではなく、エビデンスベースの質の高さを示すための厳選されたリストです。このリストには以下が含まれるべきです:
- 主要な日本のガイドライン:
- 公式な政府情報:
- 難病情報センター. 「原発性肝外門脈閉塞症(指定難病82)」.18
- 重要な国際文献:
- Elkrief L, et al. Portal vein thrombosis: diagnosis, management, and endpoints for future clinical studies. Lancet Gastroenterol Hepatol. 2024.27
- Loffredo L, et al. Effects of Anticoagulants in Patients With Cirrhosis and Portal Vein Thrombosis: A Systematic Review and Meta-analysis. Gastroenterology. 2017.20
- 主要な国際ガイドライン:
- AASLD Practice Guidance: Vascular Liver Disorders, Portal Vein Thrombosis, and Procedural Bleeding in Patients With Liver Disease. 2020.26
よくある質問
門脈血栓症は治りますか?
多くの場合、特に抗凝固薬による早期治療により、血栓は完全または部分的に溶解し、「再開通」に至ることがあります。一時的な要因(例えば、最近の手術や感染症)によって引き起こされた非肝硬変性の門脈血栓症の場合、これは治癒と見なすことができます。慢性的なケースや、基礎となる恒久的なリスク要因がある場合は、再発や合併症を防ぐために長期的な管理が必要となります。
血液をサラサラにする薬(抗凝固薬)を一生飲み続ける必要がありますか?
これは根本的な原因によります。門脈血栓症が解決した一時的な問題(最近の手術や感染症など)によって引き起こされた場合、医師は3〜6ヶ月後に抗凝固薬を中止することがあります。しかし、遺伝的な凝固障害や骨髄増殖性腫瘍などの恒久的な基礎リスク要因がある場合は、新たな血栓の形成を防ぐために生涯にわたる治療がしばしば推奨されます8。
門脈血栓症と診断されたら、食事や運動で気をつけることはありますか?
一般的に、バランスの取れた食事と定期的で適度な運動を伴う健康的な生活様式を維持することは有益です3。肝硬変がある場合は、腹水を管理するために特定の低ナトリウム食に従う必要があるかもしれません。最も重要な予防策は、特に脾臓が腫大している場合や抗凝固薬を服用している場合に、身体的外傷や転倒のリスクが高い活動を避けることです。具体的な運動計画については、必ず医師に相談してください。
肝硬変がないのに門脈血栓症になるのはなぜですか?
肝硬変が最も一般的な原因ですが、健康な肝臓を持つ人々でも門脈血栓症は発生する可能性があります。これらの場合、通常は血液の凝固傾向を高める他の要因によって引き起こされます。これらには、基礎となる血液疾患(骨髄増殖性腫瘍など)、遺伝的な状態(血栓性素因)、近隣の腹部臓器からの炎症(膵炎など)、または最近の腹部手術が含まれる可能性があります4。医師はこれらの潜在的な原因を調査するために一連の検査を行います。
結論
門脈血栓症は、その原因や背景にある肝疾患の有無によって、その様相が大きく異なる複雑な病態です。しかし、近年の診断技術の進歩と治療戦略の発展により、その管理は大きく前進しました。特に、抗凝固療法の有効性と安全性が多くの研究で示され、今や治療の中心的役割を担っています。これにより、血栓の進行を防ぎ、重篤な合併症を回避し、さらには生命予後を改善できる可能性が拓かれています。日本の患者さんにとっては、原発性肝外門脈閉塞症が指定難病として認定されていることも、経済的および社会的な支援を受ける上で重要な情報です。最も大切なことは、専門医と密に連携し、自身の病状を正確に理解し、個別化された治療計画に基づいて根気強く治療を続けることです。この記事が、門脈血栓症と向き合う患者さんとご家族にとって、信頼できる知識の源となり、前向きに治療に取り組むための一助となれば幸いです。
参考文献
- 日本消化器病学会・日本肝臓学会 編. 「肝硬変診療ガイドライン2020」. 南江堂, 2020. Available from: https://www.jsge.or.jp/committees/guideline/guideline/pdf/kankouhen2020_re.pdf
- Tsochatzis, E. A., & Bosch, J. (2025). Portal Vein Thrombosis. In StatPearls. StatPearls Publishing. Available from: https://www.ncbi.nlm.nih.gov/books/NBK534157/
- Apollo Hospitals. (n.d.). 門脈血栓症 – 原因、症状、診断、治療. Available from: https://www.apollohospitals.com/ja/diseases-and-conditions/portal-vein-thrombosis
- コトバンク. (n.d.). もんみゃくけっせんしょう【門脈血栓症 Portal Vein Thrombosis】. Available from: https://kotobank.jp/word/%E9%96%80%E8%84%88%E8%A1%80%E6%A0%93%E7%97%87-793515
- Chawla, Y. K., & Bodh, V. (2015). Portal vein thrombosis: Insight into physiopathology, diagnosis, and treatment. World Journal of Hepatology, 7(1), 22-27. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC2806552/
- MSDマニュアル家庭版. (n.d.). 門脈血栓症. Available from: https://www.msdmanuals.com/ja-jp/home/04-%E8%82%9D%E8%87%93%E3%81%A8%E8%83%86%E5%9A%A2%E3%81%AE%E7%97%85%E6%B0%97/%E8%82%9D%E8%87%93%E3%81%AE%E8%A1%80%E7%AE%A1%E7%96%BE%E6%82%A3/%E9%96%80%E8%84%88%E8%A1%80%E6%A0%93%E7%97%87
- MSDマニュアル プロフェッショナル版. (n.d.). 門脈血栓症. Available from: https://www.msdmanuals.com/ja-jp/professional/02-%E8%82%9D%E8%83%86%E9%81%93%E7%96%BE%E6%82%A3/%E8%82%9D%E8%87%93%E3%81%AE%E8%A1%80%E7%AE%A1%E9%9A%9C%E5%AE%B3/%E9%96%80%E8%84%88%E8%A1%80%E6%A0%93%E7%97%87
- Elkrief, L., et al. (2024). Portal vein thrombosis: diagnosis, management, and endpoints for future clinical studies. The Lancet Gastroenterology & Hepatology. Available from: http://www.rautoulab.com/uploads/1/2/7/1/127194563/elkrief_lancet_gastro_hepato_2024.pdf
- 門脈血栓症の原因と画像診断. (n.d.). Available from: https://xn--o1qq22cjlllou16giuj.jp/archives/18938
- Intagliata, N., et al. (2019). Diagnosis, Development, and Treatment of Portal Vein Thrombosis in Patients With and Without Cirrhosis. MedPage Today. Available from: https://clf1.medpagetoday.com/content/pdf/reading-room/asco/PIIS0016508519303725–Intagliata-N-et-al.pdf
- Loffredo, L., et al. (2022). Direct oral anticoagulant administration in cirrhotic patients with portal vein thrombosis: What is the evidence?. World Journal of Gastroenterology, 28(18), 1878-1888. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC9099104/
- European Association for the Study of the Liver. (2016). EASL Clinical Practice Guidelines: Vascular diseases of the liver. Journal of Hepatology, 64(1), 179-202. Available from: https://easl.eu/wp-content/uploads/2018/10/VDL-English-report.pdf
- European Association for the Study of the Liver. (2022). EASL Clinical Practice Guidelines on prevention and management of bleeding and thrombosis in patients with cirrhosis. Journal of Hepatology, 76(5), 1151-1184. Available from: https://pubmed.ncbi.nlm.nih.gov/35300861/
- 第31回日本門脈圧亢進症学会総会. (2024). 学術プログラム. Available from: https://jsph2024-medusae.jp/program.html
- 済生会. (n.d.). 門脈血栓症 (もんみゃくけっせんしょう)とは. Available from: https://www.saiseikai.or.jp/medical/disease/portal_veintumor_embolus/
- 難治性の肝・胆道疾患に関する調査研究班. (2013). 門脈血行異常症の診断と治療のガイドライン(2013 年). Available from: https://www.nanbyou.or.jp/wp-content/uploads/pdf2/082_l.pdf
- 難治性の肝・胆道疾患に関する調査研究. (n.d.). 原発性肝外門脈閉塞症が指定難病となりました. Available from: http://www.hepatobiliary.jp/modules/information/index.php?content_id=39
- 難病情報センター. (n.d.). 原発性肝外門脈閉塞症(指定難病346). Available from: https://www.nanbyou.or.jp/entry/28619
- Valeriani, E., et al. (2024). Portal Vein Thrombosis: State-of-the-Art Review. Journal of Clinical Medicine, 13(5), 1517. Available from: https://www.mdpi.com/2077-0383/13/5/1517
- Loffredo, L., et al. (2017). Effects of Anticoagulants in Patients With Cirrhosis and Portal Vein Thrombosis: A Systematic Review and Meta-analysis. Gastroenterology, 153(2), 480-487.e1. Available from: https://pubmed.ncbi.nlm.nih.gov/28479379/
- Naga, H., et al. (2023). Anticoagulation for the Treatment of Portal Vein Thrombosis in Cirrhosis: A Systematic Review and Meta-Analysis of Comparative Studies. Journal of Clinical Medicine, 12(11), 3745. Available from: https://pubmed.ncbi.nlm.nih.gov/37250883/
- Mohan, B. P., et al. (2021). A systematic review and meta-analysis of anticoagulation therapy for portal vein thrombosis in patients with cirrhosis: to treat or not to treat?. European Journal of Gastroenterology & Hepatology, 33(1S Suppl 1), e738-e746. Available from: https://pubmed.ncbi.nlm.nih.gov/34487316/
- Zhang, Y., et al. (2024). Administration of anticoagulation strategies for portal vein thrombosis in cirrhosis: network meta-analysis. Frontiers in Pharmacology, 15, 1462338. Available from: https://www.frontiersin.org/journals/pharmacology/articles/10.3389/fphar.2024.1462338/full
- Li, Z., et al. (2022). Efficacy and safety of thrombolytic therapy for portal venous system thrombosis: A systematic review and meta-analysis. Phlebology, 37(10), 711-721. Available from: https://pubmed.ncbi.nlm.nih.gov/36208172/
- 医書.jp. (2022). 門脈圧亢進症の診療ガイド2022【電子版】. Available from: https://store.isho.jp/search/detail/productId/2205839880
- American Association for the Study of Liver Diseases. (2020). Vascular Liver Disorders, Portal Vein Thrombosis, and Procedural Bleeding in Patients With Liver Disease. Available from: https://www.aasld.org/practice-guidelines/vascular-liver-disorders
- Elkrief, L., et al. (2024). Portal vein thrombosis: diagnosis, management, and endpoints for future clinical studies. The Lancet Gastroenterology & Hepatology. Available from: https://pubmed.ncbi.nlm.nih.gov/38996577/
- Capital Health Authority. (n.d.). PORTAL VEIN THROMBOSIS. Available from: https://www.chi.gov.sa/Style%20Library/IDF_Branding/Indication/223%20-%20Portal%20Vein%20Thrombosis-New%20Indication.pdf
- YouTube. (2022). Anticoagulation for Portal Vein Thrombosis: Pros and Cons. Available from: https://www.youtube.com/watch?v=A9aYXHoZEvQ
- Stine, J. G., et al. (2021). Effect of portal vein thrombosis on the prognosis of patients with cirrhosis without a liver transplant: A systematic review and meta-analysis. Hepatology, 74(4), 2148-2160. Available from: https://pubmed.ncbi.nlm.nih.gov/33879676/
- 独立行政法人 医薬品医療機器総合機構. (2017). 2.5 臨床に関する概括評価. Available from: https://www.pmda.go.jp/drugs/2017/P20170825004/530277000_21300AMZ00136_G100_1.pdf