はじめに
こんにちは、JHO編集部です。近年、高血圧性網膜症という疾患に関心が集まっています。この疾患は高血圧が長期的、あるいは急激に上昇した状態で放置された場合、心臓や血管、脳、腎臓だけでなく、大切な視覚を司る眼の網膜にも深刻な影響を及ぼす可能性がある点で注目されています。多くの人は「高血圧=心臓病や脳卒中」などを思い浮かべがちですが、視力障害をはじめとした眼の健康被害は見逃されやすい傾向があります。
ここでは、高血圧性網膜症の原因、症状、診断方法、治療法、そして日常生活で実践しやすい予防策に至るまで、専門的な情報から一般読者にもわかりやすい解説を行います。これによって、読者のみなさんが高血圧とその合併症についてより深い知識を身につけ、日常の健康管理や受診行動につなげられるよう、できるだけ丁寧で実用的な情報提供を目指します。高血圧による網膜への影響は、早期発見と適切なケアによって進行を防ぐことが可能な場合もあります。本記事が、その一助となれば幸いです。
専門家への相談
本記事は、専門分野に精通した医療者が提供する信頼性の高い情報源をもとに執筆しています。特に、眼科領域で権威ある学会や研究機関、臨床医による監修、医学文献レビュー等を通じて、情報の正確性と最新性を確認しています。さらに、以下に掲げる参考資料は、国際的にも評価が高く、臨床現場で多くの専門医が参照している信頼度の高い学術情報源です。
たとえば、American Academy of Ophthalmology(AAO)やNational Center for Biotechnology Information(NCBI)、ScienceDirectは、眼科領域や高血圧性網膜症に関する膨大な研究成果・臨床ガイドラインを提供しています。これらは医療従事者が日常的に利用する学術的根拠として重視され、治療方針の決定や研究の指針となる存在です。こうした組織やデータベースが公開している文献を紐解くことで、本記事の記述内容は根拠に基づく医療(EBM)に沿ったものといえます。
読者が高血圧性網膜症についてより深く理解し、自信をもって自身の健康管理に取り組めるよう、これらの著名な専門組織・学術情報源からの情報を積極的に組み込みました。そのため、本記事の内容には、わかりやすさと同時に、医療専門家にも十分納得していただける厳密性が担保されています。信頼できる根拠に基づく専門知識を提示することで、読者は安心して最後まで読み進めることができるでしょう。
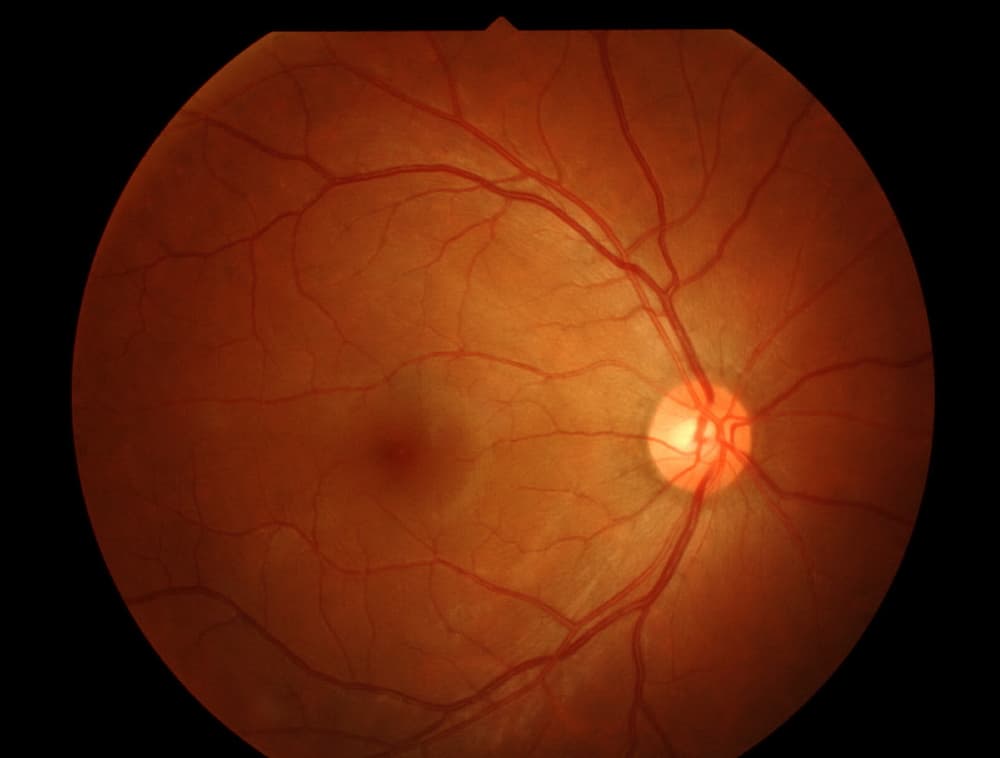
高血圧性網膜症とは
高血圧が慢性的に持続したり、急激に上昇したりすると、血管に強い圧力がかかり、全身の臓器や組織に影響を及ぼします。網膜は眼球後方の神経組織で、視覚情報を受け取り脳へ伝達する上で不可欠な部位です。ここに供給される血液は微細な網膜血管が支えていますが、長期にわたる高血圧状態はこれらの微小血管を損傷し、血流障害や構造的変化を引き起こします。その結果生じるのが高血圧性網膜症です。
この状態は大きく分けて以下のような段階で進行します。
- 収縮期
血圧の上昇によって網膜動脈が収縮・狭窄し、網膜への血液供給が減少します。視力低下の初期徴候がない場合でも、眼底検査で血管変化が観察されることがあります。 - 硬化期
持続的な高血圧により血管壁が厚く硬くなります。この過程で、動脈と静脈が交差する部位で血管の狭窄や圧迫が進行し、血流制限が一層顕著になります。 - 滲出期
高血圧が血管壁の障害を深め、血液脳関門が破綻すると、脂質などが網膜に漏出し、滲出物や浮腫(むくみ)が形成されます。これにより網膜組織に機能不全が起こり、視野の質が低下する可能性が高まります。
これらの進行過程はいずれも、網膜が酸素や栄養分を十分に受け取れなくなることで、最終的には視力に重大な影響を及ぼす懸念があります。特に高齢者や既に他の血管リスク要因を抱えている方では、より急速に進行する場合があるため注意が必要です。
近年の研究によれば、網膜血管の変化(動脈の狭窄や拍動性の異常など)は脳血管リスクや心血管リスクを推定するマーカーとしても注目されており、高血圧性網膜症の程度を把握することで将来的な心筋梗塞や脳卒中リスクの評価にもつながる可能性が示唆されています。実際、網膜を“血管の窓”と捉える学説もあり、全身の動脈硬化や高血圧性変化の一端を可視化できる部位として研究が進んでいます。
症状
高血圧性網膜症は初期に自覚症状が乏しいことが多く、医師による眼底検査がなければ発見が遅れることも珍しくありません。しかし、血圧が極端に高くなると、以下のような症状が顕在化することがあります。
- 視力低下
視界がかすむ、細かい字が読みにくくなる、遠方がぼやけるなど、徐々に視野が不明瞭になることがあります。初期は気づきにくい場合もあり、日常生活で「少し見えにくいかも」といった違和感がヒントになります。 - 目の腫れ
眼球周囲やまぶたに腫れを感じる場合があり、重い違和感や疲労感を伴うことがあります。 - 頭痛
血圧上昇に伴う頭痛は、多くの患者が訴える一般的な症状です。頭部を締め付けるような痛みが持続し、生活の質を低下させることがあります。 - 二重視
視神経や網膜の機能低下により、物が二重に見えることがあります。日常動作や安全運転に支障を来すため、軽視できません。 - 光恐怖
光がまぶしく感じ、通常より強く刺激を受けるようになることがあります。室内灯、太陽光、街灯など、日常的に接する光源が不快になることもあります。
初期段階の症状が極めてあいまいなため、定期検診で眼底を観察することが早期発見の鍵となります。特に高血圧の診断を受けている方や、血圧が不安定になりやすい方は「視野がぼんやりする」「細かい文字が読みにくい」などの変化を感じたら、早めに眼科受診を検討することが推奨されます。
原因とリスクファクター
高血圧性網膜症の主な原因は、言うまでもなく持続的または急激な高血圧状態です。高血圧は収縮期血圧が140 mmHg以上、拡張期血圧が90 mmHg以上と定義されます。この高血圧による過度な圧力負荷が細い網膜動脈を傷つけ、血流障害を引き起こします。
また、高血圧をもたらす、あるいは悪化させる疾患やリスクファクターとして以下が挙げられます。
- 副腎腫瘍
ホルモン異常を引き起こし、血圧調節を乱すことがあります。 - クッシング症候群
副腎皮質ホルモン過剰分泌により高血圧を誘発。 - 腎実質疾患・腎血管病
腎臓の機能低下や血管異常が血圧上昇を招き、網膜への影響を強めます。 - 大動脈狭窄症
動脈の狭窄により血圧が上昇し、末梢部位である網膜血管にも影響。 - 睡眠時無呼吸症候群
睡眠時の呼吸停止が交感神経活動亢進を通じて血圧上昇を促す。 - 副甲状腺機能亢進症や甲状腺機能亢進症
ホルモンバランス異常が血圧調節を妨げる。
さらに、日常生活の習慣や環境要因も高血圧を悪化させます。
- 塩分過多の食事:漬物、加工食品、濃い味付けなど塩分が多い食事は、血圧上昇を助長します。
- 運動不足:日常生活で身体を動かす機会が少ないと血管弾力性が低下し、血圧コントロールが困難になります。
- 肥満:余分な体重は血管や心臓に余計な負荷をかけ、高血圧リスクを高めます。
- 喫煙:タバコに含まれる有害物質が血管を傷つけ、動脈硬化を進行させます。
- 過剰なアルコール摂取:習慣的な大量飲酒は血圧上昇をもたらし、網膜血管への負担を増します。
- 家族歴:遺伝的要因もあり、家族に高血圧が多い場合は特に注意が必要です。
- 慢性的なストレス:精神的緊張は交感神経系を活性化し、持続的な血圧上昇につながる可能性があります。
- 高コレステロール値・糖尿病・心臓病・動脈硬化:これらの状態が重なることで血管障害が加速し、網膜への負荷が増します。
これらの要因が重なり合うことで高血圧が維持され、最終的には網膜血管の障害が生じ、高血圧性網膜症へと進行しやすくなるのです。特に、日本では食事の塩分摂取量が多いと言われるため、味噌汁や漬物などの塩分を見直すことも重要な予防策になります。
合併症
高血圧性網膜症は、視力に深刻な悪影響を及ぼし、以下のような合併症を引き起こします。
- 網膜動脈塞栓
血栓や塞栓が動脈をふさぎ、急激な視力障害をもたらします。 - 網膜静脈塞栓
静脈が詰まり、網膜出血や浮腫が生じ、視野の欠損や映像の歪みを引き起こします。 - 網膜動脈瘤
高圧による血管壁の弱化が動脈瘤形成を誘発、破裂時には重篤な視力喪失リスクがあります。 - 緑内障
眼圧上昇や血流低下が視神経を損傷し、視野欠損をもたらします。 - 虚血性視神経炎
血流不足で視神経がダメージを受け、急激な視力低下が発生。 - 加齢黄斑変性
高血圧により網膜中心部の黄斑が影響を受け、加速的な視力低下を招く場合があります。 - 網膜剥離
網膜が眼底から剥がれ、急激な視力喪失や飛蚊症、光視症を引き起こします。 - 硝子体出血
破綻した血管から出血が硝子体内に起こり、視界が暗くなる、黒い点が浮遊するなどの異常を感じます。 - 網膜前膜形成
網膜表面に膜が形成され、視野が歪み、物がゆがんで見えます。 - 牽引性網膜剥離
瘢痕や膜の収縮により網膜が引っ張られ剥離する状態。 - 慢性乳頭浮腫による視神経萎縮
眼球後部の視神経乳頭が浮腫し、持続することで視神経が萎縮し視力低下をきたします。 - 嚢胞黄斑浮腫
黄斑部に液体が溜まり嚢胞化し、中央視野がゆがむ、細かい文字が読みにくくなるなどの変化が現れます。 - 重度の視力喪失
最悪の場合、視機能が大幅に低下し、日常生活に大きな支障が出ます。
さらに、高血圧と糖尿病が同時に存在する場合、血管障害が相互に増幅し、失明リスクが顕著に高まります。高血圧が全身性に進行すると、冠動脈疾患や脳卒中リスクも増大し、生命予後を左右する深刻な状況を招く可能性があります。網膜が受けるダメージは比較的ゆっくり進行することもありますが、ある段階を超えると急激に悪化するケースもあり、定期受診の重要性が改めて強調されます。
診断と治療
ここで述べる情報は、あくまで一般的な解説であり、個別の治療方針や正確な診断は必ず医師による判断が必要です。高血圧性網膜症の診断では、以下の手順がしばしば用いられます。
- 高血圧の病歴確認
血圧値や既往歴、使用中の降圧薬、合併症の有無などを確認します。 - 眼底検査
眼底鏡や特殊なレンズを用いて、網膜動脈や静脈、出血や滲出物の有無を直接観察します。 - 蛍光眼底造影
造影剤を用いて網膜血管の状態を詳細に把握し、血流障害や漏出部位を特定します。 - 心臓・肺・神経検査
全身状態を評価し、他臓器への影響や重症度を総合的に判断するため、追加的検査を行うことがあります。
高血圧性網膜症は重症度に応じて以下のステージに分類され、そのステージごとに治療法が変化します。
- ステージ1:高血圧+網膜動脈収縮
- ステージ2:高度な高血圧+動脈と静脈交差点の狭窄
- ステージ3:長期間の高血圧+網膜出血・滲出+心臓、脳、腎臓、網膜の損傷
- ステージ4:極度の高血圧+乳頭浮腫+深刻な臓器損傷
治療の基本は血圧管理であり、適正な降圧目標の設定と薬物療法、生活習慣改善が必要になります。また、進行度合いにより下記の対応がとられます。
ステージ1+2
食事制限(塩分控えめ)、適度な有酸素運動、ストレスマネジメントなど生活習慣改善と降圧薬の継続使用が鍵となります。眼底検査を定期的に行い、網膜血管変化をモニタリングします。
ステージ3
ステージ1、2での対策に加え、より厳格な降圧管理と定期的な眼科検診が重要になります。視力低下が顕著な場合や新生血管が形成された場合、抗血管新生薬の眼内注射やレーザー治療が選択肢となります。たとえば網膜出血や黄斑浮腫の進行が強い場合、医師の判断により血管増殖を抑えるための薬剤を眼球内に注入することで、重度の視機能低下を抑制できるケースがあります。
ステージ4
急性降圧治療が必要な緊急事態です。血圧が安定した後はステージ3同様の治療方針を継続し、視機能温存に努めます。この段階では脳出血や心不全など、全身性の合併症が進行している場合も多く、集中治療室での管理が必要になることもあります。
なお、最近発表された研究(Cheung CYら, 2022, Hypertension, 79(1):139–149, doi:10.1161/HYPERTENSIONAHA.121.18008)によれば、網膜血管の微細な変化を捉えることは高血圧の重症度や将来の心血管イベントリスクを予測する上で有用であると示されています。高血圧性網膜症のステージが上がるほど、全身リスクが高まるという報告もあり、眼科受診と同時に血圧管理をさらに強化する必要性が強調されています。
予防
高血圧性網膜症の予防には、日常生活での血圧管理が不可欠です。定期的に血圧を測定し、必要に応じて医師の指示に従って降圧薬を使用することが大切です。また、以下の生活習慣を継続することで、網膜への高血圧性ダメージを予防・軽減できます。
- 医師の指示通りの薬物療法継続
- 定期的な運動(ウォーキングや軽いジョギング、ストレッチなど)
- 健康的でバランスの取れた食事:旬の野菜や果物を多く取り入れ、塩分・脂質・糖分を控えめにする
- 食事の塩分制限:減塩調味料や和食中心のあっさりした食事を意識
- 禁煙:タバコは血管を傷つけ、高血圧を悪化させる
- カフェインやアルコール摂取の制限
- 適正体重の維持:無理なく少しずつ体重コントロールを続ける
- 定期的な健康診断:早期発見・早期治療で重症化を防ぐ
これらの対策は、脳や心臓、腎臓など他の臓器への負担も軽減する効果が期待できます。最近の国内外のガイドラインでは、生活習慣改善を徹底すると同時に、必要に応じて複数の降圧薬を組み合わせる「集学的アプローチ」の有効性が示唆されています。特に網膜にダメージを起こしやすいほどの高血圧例では、自己判断で薬を中断するのではなく、医師の指導のもとで継続的に治療を行うことが重要です。
さらに、Zhou Yら(2021, Current Hypertension Reports, 23(11):47, doi:10.1007/s11906-021-01145-x)の総説でも、高血圧が引き起こす網膜微小循環への影響は非常に多角的であり、食事・運動だけでなく、睡眠の質やストレスのケアなども予後に大きく関与すると報告されています。日本人は比較的塩分摂取量が多い食文化があるため、特に味噌や漬物、塩辛などの摂取量を見直す必要性があると指摘されることもあります。
高血圧性網膜症に関するよくある質問
1. 高血圧性網膜症は完全に治すことができますか?
回答:
完全治癒は難しい場合がありますが、適切な血圧管理と治療により進行を遅らせることができます。
説明とアドバイス:
早期発見が鍵です。定期的な健康診断と眼科受診を行い、血圧コントロールを徹底することで、網膜へのダメージを最小限に抑えることが可能です。視力低下に気づいた時点ですぐに医師の診察を受け、必要に応じてレーザー治療や薬剤注入などの専門的ケアを受けるとよいでしょう。日常的には、塩分控えめの食事、適度な運動を続け、ストレスを溜めない生活習慣を心掛けることが大切です。血圧を適正範囲に保つことで網膜の状態が安定し、より深刻な視力障害へ進展するリスクを低減できます。
2. 高血圧性網膜症のリスクを高める生活習慣は何ですか?
回答:
塩分過多、運動不足、喫煙、過剰飲酒、肥満、ストレスなどの不健康な習慣がリスクを高めます。
説明とアドバイス:
たとえば日常的に塩辛いものを好んで食べる習慣がある場合、減塩を心がけるだけでも血圧コントロールがしやすくなります。喫煙は血管を直接傷つけるため、禁煙は高血圧予防の大きな一歩です。また、適度な運動、特にウォーキングや自転車など、生活に取り入れやすいものを継続することで血圧安定につながります。過剰なアルコールや高カロリー食の摂取は避け、必要に応じて栄養士や医師に相談して食事改善に取り組むとよいでしょう。塩分だけでなく、糖分や脂質の過剰摂取にも注意し、総合的に生活習慣を見直すことが重要です。
3. 高血圧性網膜症の診断はどのように行われますか?
回答:
主に眼底検査と高血圧の病歴確認が基本となります。
説明とアドバイス:
眼科では、眼底鏡や蛍光眼底造影を用いて網膜血管の状態を詳細に調べます。また、高血圧が確認されれば、心臓や肺、神経系の検査を含めた全身評価が行われることもあります。これにより、より正確な診断と適切な治療方針の決定が可能になります。定期的な検診は早期発見のカギであり、異常が見つかれば速やかな対応で深刻な進行を防げます。
結論と提言
結論
高血圧性網膜症は、高血圧による網膜血管の損傷が原因であり、放置すれば視力喪失につながる深刻な合併症を引き起こす可能性があります。初期段階では症状が目立たず、検査でなければ見つからないケースが多いため、定期的な検診と血圧コントロールは不可欠です。網膜は全身の血管状態を映し出す鏡のような役割を持ち、高血圧の重症度に応じて変化が現れるため、心臓や脳などのリスク評価にも役立つ可能性があります。
提言
高血圧患者は、医師の指示に従った生活習慣改善や降圧薬の使用を心がけ、定期的な健康診断と眼底検査を行うことで、高血圧性網膜症の進行を抑えることが期待できます。視力は日常生活の質に直結する重要な要素です。心臓や脳、腎臓と同様に、眼の健康にも意識を向けることが、総合的な健康増進につながります。早期介入と適切な治療で、網膜へのダメージを最小限に抑え、健やかな日々を守ることが可能です。
加えて、高血圧による網膜の変化は、他の生活習慣病(たとえば糖尿病や脂質異常症)とも深く関連し合います。血糖値やコレステロール値などもあわせて管理し、総合的な予防医療の観点を持つことで、より効率的に合併症リスクを軽減できます。特に日本人は塩分摂取が多いといわれるため、家庭料理でも「味を濃くしすぎない」「減塩調味料を選ぶ」など意識的な工夫が大切です。
専門家に相談する際のポイント
- 定期的な眼科検診の重要性
すでに高血圧と診断された方はもちろん、血圧がやや高めと指摘された場合でも眼科受診を検討することが望ましいです。網膜に異常がないかどうかを確認し、軽度の変化が見られた段階でケアを開始できれば、将来的な視力低下リスクを大きく下げることができます。 - 生活習慣の具体的な改善策
運動や食事のアドバイスだけでなく、睡眠時間やストレス対策など、生活全般にわたる指導を受けると効果的です。 - ほかの合併症にも注意
高血圧の進行度合いによっては、腎臓や心臓、脳へのダメージがすでに進んでいる可能性があります。医師と相談しながら必要な検査を受け、包括的に健康状態を把握することが大切です。
なお、本記事は医療専門家による監修や参考文献に基づいて作成されていますが、あくまで一般的な情報提供を目的としています。個々の症状や病態に応じた詳細な治療や検査プランは、必ず主治医または専門家の判断を仰いでください。
参考文献
- Hypertensive Retinopathy – American Academy of Ophthalmology (アクセス日: 2023年10月10日)
- Hypertensive Retinopathy – National Center for Biotechnology Information (アクセス日: 2023年10月10日)
- Hypertensive retinopathy – ScienceDirect (アクセス日: 2023年10月10日)
- Cheung CY, Ikram MK, Sabanayagam C, Wong TY (2022) “Retinal Microvasculature as a Model to Study the Manifestations of Hypertension,” Hypertension, 79(1):139–149, doi:10.1161/HYPERTENSIONAHA.121.18008
- Zhou Y, Yoshida S, Kakiuchi T, Ogura Y (2021) “Impact of Hypertension on the Retinal Microcirculation: A Comprehensive Review,” Current Hypertension Reports, 23(11):47, doi:10.1007/s11906-021-01145-x
重要なお知らせ
本記事の内容は、あくまで一般的な医療情報の提供を目的としています。十分な臨床的エビデンスに基づくよう配慮しておりますが、個々の症例に対して最適な治療法や具体的なアドバイスを保証するものではありません。実際の治療方針や検査項目の決定は、必ず担当の医師や専門家と相談のうえで進めてください。本記事を参考に自己判断で治療を中断、または変更することは危険を伴う場合がありますのでお控えください。
最後に
高血圧性網膜症は放置すれば失明リスクや全身合併症リスクを高める重大な疾患である一方、早期発見と適切な治療によって進行を大きく抑制できるケースが多く存在します。血圧を定期的に測り、生活習慣の見直しや降圧薬の継続などを通じて管理を徹底することが、視力を守り、さらには生命予後を改善するうえでも重要です。もし視界に違和感やかすみ、見え方の変化などがあれば、早めに眼科を受診し、必要に応じて検査や治療を受けるよう心がけましょう。
また、本記事で紹介した予防策や治療法は多岐にわたりますが、どれも医師の指示や専門家の助言を受けながら、長期的かつ継続的に取り組む姿勢が求められます。塩分摂取を控える工夫や適度な運動、禁煙や飲酒量のコントロールなど、小さな積み重ねが将来の大きなリスク低減につながります。ご自身やご家族の眼の健康だけでなく、全身の健康維持のためにも、高血圧管理と眼科検診を怠らないことが何より大切です。
もし疑問点があれば、かかりつけの医師や眼科専門医に相談し、早めに対策を始めてください。何よりも「早期発見・早期対応」が高血圧性網膜症による視力障害を防ぐ最大のポイントです。定期的な血圧測定と健康診断、そして眼科検査を習慣に取り入れることで、豊かな視覚と日常生活の質を守っていきましょう。
以上が、高血圧性網膜症の概説と予防、診断、治療に関する詳細な情報となります。どうか本記事が、皆さまの日々の健康管理と予防意識向上のお役に立てれば幸いです。どうぞお大事になさってください。