この記事の科学的根拠
この記事は、ご提供いただいた研究報告書に明示的に引用されている最高品質の医学的証拠にのみ基づいています。以下に示すリストには、実際に参照された情報源と、提示された医学的指針との直接的な関連性のみが含まれています。
- 厚生労働省(MHLW)および国立感染症研究所(NIID): 本記事における日本の梅毒感染者数の急増に関する統計データや公衆衛生上の警告は、これらの機関が公表した報告書に基づいています23。
- Clinical Infectious Diseases誌に掲載された研究: 口腔内に症状がない場合でも唾液中に梅毒の病原体DNAが高濃度で存在する可能性に関する記述は、PCR法を用いたこの画期的な研究に基づいています4。
- 日本性感染症学会(JSSTI): 日本国内における標準的な治療法、特にアモキシシリンやベンザチンペニシリンG(ステルイズ®)を用いた治療計画に関する記述は、同学会の診療ガイドラインを主要な典拠としています5。
- 世界保健機関(WHO)および米国疾病予防管理センター(CDC): 梅毒の各病期における症状、世界的な治療基準、母子感染の深刻な影響に関する記述は、これらの国際的な保健機関が提供するファクトシートやガイドラインに基づいています67。
要点まとめ
- 梅毒は日本で急増しており、誰にとっても身近な感染症です。
- キスによる感染は、特に口内に病変がある場合に危険性が高いですが、症状がなくても唾液中に病原体が存在する可能性があり、リスクはゼロではありません。
- 梅毒の症状(発疹など)は治療しなくても自然に消えることがありますが、病気は治っておらず、体内で静かに進行し続けます。
- 梅毒は早期に発見し、適切な抗生物質で治療すれば完治が可能な病気です。
- コンドームの正しい使用は重要ですが、覆われていない部分の皮膚接触による感染リスクも存在します。
キスや唾液での梅毒感染リスクを正しく理解するために
「キスだけで梅毒にうつるのでは?」「パートナーの唾液に病原体が潜んでいたらどうしよう…」と不安を抱えながらも、誰にも相談できずに一人で悩んでいる方は少なくありません。特に近年、日本で梅毒の報告数が急増しているというニュースを耳にすると、自分や大切な人が知らないうちに感染してしまうのではないかという恐怖が強くなりがちです。さらに、症状が出たり消えたりする病気の性質ゆえに、「今は何もないから大丈夫」と思ってよいのかどうかも判断しづらく、心配が尽きない状況かもしれません。
このような不安を少しでも和らげるためには、梅毒そのものの特徴だけでなく、「唾液」や「キス」を介した感染リスクについて、医学的根拠に基づいた情報を整理して理解することが大切です。そのうえで、自分はどの程度のリスク状況にいるのか、どのタイミングで検査や受診を考えるべきなのかが見えてくると、漠然とした恐怖心は少しずつ具体的な行動へと変わっていきます。JAPANESEHEALTH.ORG では、性感染症を含む性の健康全体を俯瞰できる性的健康 完全ガイドで、避妊や性感染症、妊娠、性機能など幅広いテーマを体系的に解説しており、今回の梅毒に関する不安を位置づけるための土台としても役立つでしょう。
梅毒がキスや唾液でうつるかどうかを理解するには、まず「どのような状態のときに病原体が多く存在し、どこから体内に侵入するのか」を知ることが重要です。記事でも解説されているように、初期には口唇や口内、性器、肛門などに硬性下疳や粘膜疹といった病変が生じ、そこには非常に多くの梅毒トレポネーマが含まれます。また、口の中に目立った傷や病変がない場合でも、唾液中から高濃度の病原体DNAが検出されることがあると報告されており、濃厚なディープキスなどで互いの粘膜が長時間接触すると、見た目には分からない小さな傷から病原体が侵入する可能性があります。さらに、日本では近年、異性間性交渉を通じた感染も含め梅毒流行が拡大しており、どの年代・性別においても「自分とは無縁」とは言えない状況になっていることが、日本の梅毒流行の現状と対策でも繰り返し強調されています。
不安がある場合に最初の一歩として考えたいのが、適切なタイミングでの検査です。梅毒では感染直後すぐに血液検査を行っても、体内で抗体が十分に作られていない「ウィンドウピリオド」のために正しい結果が出ないことがあります。そのため、疑われる接触からある程度の期間をおいて、RPR(非特異的検査)とTPHA などの特異的検査を組み合わせて評価し、必要に応じて再検査を行うことが重要です。どのくらいの潜伏期間があり、その間にどのような症状が出やすいのか、また検査結果の数値をどう解釈すべきかといったポイントは、梅毒の潜伏期間と検査・治療の全知識で具体的な例を交えて解説されており、自分に必要な検査プランをイメージする助けになります。
検査で陽性が判明した場合、あるいは強く疑われる場合には、できるだけ早く適切な抗生物質治療を開始することが、完全な治癒と合併症予防のカギになります。記事でも紹介されているように、ペニシリン系薬剤は世界的な標準治療であり、日本でもアモキシシリンの内服療法やベンザチンペニシリンG の筋注療法が用いられています。また、口内炎や口腔内の病変がある状態でのオーラルセックスは、梅毒を含む性感染症のリスクを高めるため、治療中はもちろん、検査で陰性が確認されるまで慎重な対応が必要です。こうした「口の中の状態」と性感染症リスクの関係については、厚労省Q&Aを踏まえた口内炎時のオーラルセックスのリスク解説が、具体的な判断材料を提供してくれます。
さらに、梅毒は治療せずに放置すると、神経や心血管、骨・皮膚など全身に深刻なダメージを残しうるだけでなく、妊娠中に感染している場合には胎児への先天梅毒という形で受け継がれてしまう可能性があります。症状が自然に消えたように見えても、病原体が体内で静かに残り、後になって大きな問題として現れることがある点も見逃せません。特に女性の場合、「自分の健康」だけでなく「将来の妊娠・出産」に対する影響を考える必要があり、その隠れたリスクと対策を総合的に理解するには、女性の梅毒に特化した解説も参考になるでしょう。
キスや唾液による梅毒感染は、「必ず起こる」わけでも「全く起こらない」わけでもなく、病期や相手の口腔内の状態、行為の濃厚さなど複数の要因が重なって初めて現実的なリスクになります。大切なのは、恐怖心だけに支配されるのではなく、信頼できる情報に基づいて自分の状況を整理し、「検査を受ける」「必要に応じて治療を受ける」「口腔や性行為のスタイルに配慮する」といった具体的な一歩を踏み出すことです。不安を抱えている今この瞬間こそ、自分と大切な人を守るために行動を始めるタイミングだと考えてみてください。
梅毒の唾液感染:科学的根拠とリスクの真実
結論から言うと、はい、唾液を介して梅毒に感染するリスクは存在します。ただし、そのリスクの度合いは状況によって大きく異なります。
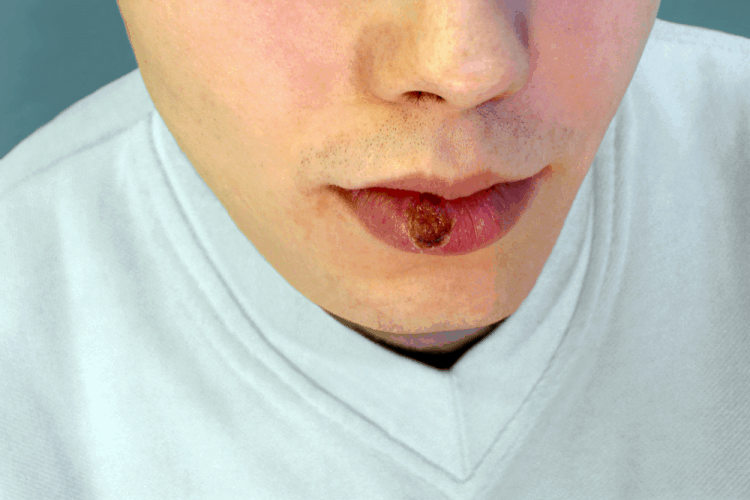
最もリスクが高いのは、感染者の口の中や唇に梅毒の活動的な病変が存在する場合です。具体的には、第1期の症状である「硬性下疳(こうせいげかん)」と呼ばれる痛みのない硬い潰瘍や、第2期の「粘膜疹(ねんまくしん)」と呼ばれる粘膜の白い斑点やびらんがこれにあたります8。これらの病変には梅毒の病原体であるトレポネーマ・パリダムが非常に多く含まれており、キスによってこれらの病変に直接接触すると、感染の可能性は著しく高まります。
しかし、より複雑で注意が必要なのは、目に見える症状がない場合のリスクです。近年の科学的研究は、この問題に新たな光を当てています。『Clinical Infectious Diseases』誌に掲載されたある画期的な研究では、口腔内に明らかな病変がない患者の唾液からも、PCR法を用いて高濃度の梅毒菌DNAが検出されることが示されました4。これは、唾液そのものが病原体の「貯蔵庫」として機能しうることを意味し、無症状であっても感染を広げる可能性があることを示唆しています。実際に、性的な接触歴がなく、キスによって感染したと考えられる症例報告も存在します9。
ここで、重要な区別を明確にする必要があります。多くの公衆衛生情報では、梅毒は咳やくしゃみなどで飛散する「飛沫感染」はしないとされています10。この情報から「唾液は安全だ」と誤解されることがありますが、感染の仕組みが異なります。飛沫感染は空気中に浮遊する微粒子を吸い込むことですが、キスによる感染は、病原体を含む大量の唾液が相手の粘膜に直接的かつ長時間接触することによって起こります11。特にディープキスのように濃厚な接触は、健康な人の粘膜にある微細な傷から病原体が侵入する機会を十分に作り出します。
さらに深刻なのは、症状が全くない「潜伏期」においても唾液中に病原体が存在しうることです4。臨床ガイドラインも、潜伏期間の早期は他者への感染力があると確認しています12。これらの事実を総合すると、外見上は完全に健康で、何の症状もない人であっても、唾液を介してディープキスで梅毒を感染させる可能性があるという、極めて重要な公衆衛生上のメッセージが導き出されます。目で見て安全性を判断することは不十分であり、これが定期的な検査の重要性を裏付けているのです。
梅毒の主な感染経路とよくある誤解
唾液による感染リスクを理解した上で、より一般的な感染経路についても知っておくことが不可欠です。梅毒の最も主要な感染経路は、依然として性行為であることに変わりはありません1。
性行為による感染
膣性交、肛門性交(アナルセックス)、口腔性交(オーラルセックス)など、性的な接触全般で感染します。特に、直腸の粘膜は薄く傷つきやすいため、アナルセックスは感染リスクが非常に高い行為とされています13。感染者の皮膚や粘膜にある病変部と、相手の皮膚や粘膜が直接接触することで感染が成立します。
コンドームの役割と限界
コンドームを毎回正しく使用することは、感染リスクを大幅に減少させる非常に有効な手段です。しかし、100%の予防を保証するものではありません1。なぜなら、梅毒の病変はコンドームで覆われていない部分(例えば、陰茎の付け根、陰嚢、口唇、性器周辺の皮膚など)にも出現することがあるためです6。これらの病変に接触すれば、コンドームを使用していても感染する可能性があります。
母子感染
もう一つの深刻な感染経路は、妊娠中の母親から胎児への母子感染(先天梅毒)です。これについては後の章で詳しく解説します14。
よくある誤解:日常生活での感染は?
不必要な不安や差別をなくすために、正しい知識を持つことが重要です。梅毒は、日常生活における通常の接触では感染しません。以下の例のように、感染を心配する必要はありません13。
- トイレの便座を共有する
- お風呂やプール、温泉に一緒に入る
- タオルや食器を共有する
- ドアノブや電車のつり革に触れる
- 握手をする
“偉大なる模倣者”:病期でみる梅毒の多彩な症状
梅毒は「偉大なる模倣者(The Great Imitator)」という異名を持ちます。その症状は非常に多彩で、他の多くの病気と似ているため、診断が難しい場合があります3。病気の進行に応じて、症状はいくつかの段階(病期)に分けられます。
第I期梅毒
- 時期:感染後、約3週間で現れます1。
- 症状:病原体が侵入した場所(性器、口唇、肛門など)に、「硬性下疳(こうせいげかん)」と呼ばれる、痛みのない硬いしこりや潰瘍ができます15。また、太ももの付け根(鼠径部)のリンパ節が腫れることもあります1。
- 重要な注意点:この硬性下疳は、治療をしなくても3〜6週間ほどで自然に消えてしまいます。このため、治ったと勘違いしやすいですが、病原体は体内に残り、病気は静かに次のステージへと進行しています7。これは非常に危険な落とし穴です。
第II期梅毒
- 時期:感染後、約3ヶ月で始まります1。
- 症状:病原体が血液に乗って全身に広がるため、多彩な症状が出現します。特徴的なのは「バラ疹」と呼ばれる、痛くも痒くもない淡い赤色の発疹で、特に手のひらや足の裏にも現れるのが典型的です1。その他、発熱、喉の痛み、倦怠感といったインフルエンザ様の症状、脱毛、全身のリンパ節の腫れなども見られます16。
- 口腔内の症状:この時期、口の中には「扁平コンジローマ」と呼ばれる平たいイボ状の病変や、「粘膜斑」という白い斑点が出現することがあります17。これらは非常に感染力が強く、口内炎やカンジダ症と間違われることもあります。
- 重要な注意点:第II期は感染力が非常に高い時期です。そして第I期と同様に、これらの症状も治療をしなくても数週間から数ヶ月で自然に消えてしまいます18。これにより、再び治ったとの誤解が生まれ、発見と治療の機会を逃す原因となります。
潜伏期(無症状期)
第II期の症状が消えた後、見た目には何の症状もない期間に入ります6。感染後1年未満を「早期潜伏梅毒」、1年以上を「後期潜伏梅毒」と区別します。特に早期潜伏梅毒の段階では、症状がなくてもパートナーに感染させる可能性があります19。この「静かな」期間は、本人が病気に気づかないまま感染を広げ、また自身の体内でも病気が進行し続けるため、非常に危険です。
後期顕症梅毒(第III期・第IV期)
- 時期:初期感染から数年〜数十年後に現れることがあります1。
- 症状:この段階では、回復不可能な深刻なダメージが臓器に及びます。皮膚や骨に「ゴム腫」と呼ばれるゴムのような柔らかい腫瘍ができることがあります1。さらに深刻なのは、心臓や大血管が侵される「心血管梅毒」や、脳や脊髄が侵される「神経梅毒」で、大動脈瘤、麻痺、認知症、失明などを引き起こし、最終的には死に至ることもあります20。
急増する日本の梅毒:データで見る知っておくべき現状
日本における梅毒の流行規模を正しく理解することは、自分自身の問題として捉えるために不可欠です。国立感染症研究所(NIID)と厚生労働省(MHLW)が公表している最新の統計データは、憂慮すべき現実を示しています2。
以下のグラフ(データ表で代替)が示すように、日本の梅毒報告症例数は2011年頃から顕著な増加傾向にあり、近年では過去数十年で最悪のレベルに達しています。特に20代の若年女性と20代から40代の男性における増加が著しく、感染が異性間の性的接触を通じて広がっていることが示唆されています。この傾向は、かつて男性同性間での感染が主であった疫学パターンからの大きな変化を意味します。
このデータが持つ最も深刻な意味合いは、出産可能年齢の女性における感染者数の増加が、新生児が母親から感染する「先天梅毒」の増加に直結している点です213。これは個人の健康問題にとどまらず、次世代の健康を脅かす多層的な公衆衛生上の危機と言えます。
| 年 | 総数 | 男性 | 女性 | 最多報告年齢層(男性) | 最多報告年齢層(女性) |
|---|---|---|---|---|---|
| 2018 | 7,007 | 5,183 | 1,824 | 25-49歳 | 20-24歳 |
| 2019 | 6,676 | 4,636 | 2,040 | 25-49歳 | 20-24歳 |
| 2020 | 5,867 | 3,962 | 1,905 | 25-49歳 | 20-24歳 |
| 2021 | 7,978 | 5,261 | 2,717 | 25-29歳 | 20-24歳 |
| 2022 | 13,258 | 8,711 | 4,547 | 20-40代 | 20代 |
| 2023 | 14,906 | 9,677 | 5,228 | 20-40代 | 20代 |
| 注:2022年および2023年のデータは速報値であり、変更される可能性があります。年齢層は全体的な傾向を示すために簡略化されています。 出典:国立感染症研究所(NIID)および厚生労働省(MHLW)の公表データを基に作成222。 |
|||||
梅毒の検査と診断:いつ、どこで、どのように?
梅毒の診断は、主に血液検査によって行われます。体が病原体に対して作り出す「抗体」を検出することで感染の有無を調べます23。主に2種類の血液検査が用いられます。
- 非特異的検査(RPR法など):これは初期のスクリーニング検査です。結果は「1:8」「1:16」のような数値(抗体価)で報告され、この数値の高さが病気の活動性を反映します。数値が高いほど活動的な感染を示し、治療後に数値が低下すれば治療が有効であると判断できます24。
- 特異的検査(TPHA法など):これは確認のための検査です。スクリーニング検査で陽性だった場合に行われ、診断を確定します。重要な点として、この検査は一度陽性になると、病気が完全に治った後も生涯陽性のままであることが多いです。したがって、この検査が陽性であっても、必ずしも現在活動中の感染を意味するわけではありません24。
検査を受けるタイミング
感染の可能性がある行為からすぐに検査を受けても、体内で抗体が作られるまでには時間がかかるため、正確な結果は得られません。「ウィンドウピリオド」と呼ばれるこの期間を考慮し、感染が疑われる行為から最低でも1ヶ月以上経過してから検査を受けることが推奨されます。最終的な接触から3ヶ月後に受けた検査で陰性であれば、感染していないと高い確度で判断できます12。
どこで検査を受けられるか?
梅毒の検査は、皮膚科、泌尿器科、産婦人科などの専門クリニックや病院で受けることができます。また、多くの地域の保健所では、無料で匿名での検査を提供しています。不安な方は、まずはお近くの保健所に相談してみることをお勧めします。
梅毒の治療法:早期発見・治療が完治への鍵
梅毒に関する最も希望の持てるメッセージは、この病気は適切な抗生物質による治療で完全に治癒可能であるということです。特に、早期の段階で発見・治療することが極めて重要です6。
標準的な治療法
ペニシリン系の抗生物質が、世界中で最も効果的な治療薬(ゴールドスタンダード)とされています25。日本国内での具体的な治療法は以下の通りです。
- アモキシシリン(内服薬):経口で服用する抗生物質で、病期に応じて2週間から4週間、長い場合は8週間服用します。これは日本で広く用いられてきた治療法です5。
- ベンザチンペニシリンG(ステルイズ®、筋注薬):これは筋肉注射で投与する持続性の高いペニシリン製剤で、国際的な標準治療薬です。近年日本でも承認され、使用が広がっています2326。最大の利点は、早期梅毒であれば1回の注射で、後期梅毒でも週1回の注射を3週間続けるだけで治療が完了する点です。これにより、長期間毎日薬を飲む必要がなくなり、治療の確実性が大幅に向上します25。
ペニシリンに重篤なアレルギーがある患者さんには、ドキシサイクリンなどの代替薬が用いられますが、これは医師の厳密な判断の下で行われます25。
| 病期 | 第一選択の治療法 | 治療期間 |
|---|---|---|
| 早期梅毒(第I期、第II期、早期潜伏梅毒) | ベンザチンペニシリンG (ステルイズ®) 240万単位、筋肉内注射 | 単回投与 |
| 後期梅毒(後期潜伏梅毒、第III期) | ベンザチンペニシリンG (ステルイズ®) 240万単位、筋肉内注射 | 週1回、計3回 |
| 神経梅毒 | 水溶性ペニシリンG 1800-2400万単位/日、静脈内投与 | 10-14日間 |
| 注:ペニシリンアレルギー患者には代替薬(例:ドキシサイクリン)がありますが、医師の指示が必要です。神経梅毒の治療は入院と専門的な管理を要します。 出典:日本性感染症学会(JSSTI)、米国疾病予防管理センター(CDC)、世界保健機関(WHO)のガイドラインに基づく527。 |
||
治療開始後の注意点:Jarisch-Herxheimer反応
治療を開始して数時間から24時間以内に、発熱、悪寒、頭痛、筋肉痛、発疹の一時的な悪化などの症状が出ることがあります。これは「Jarisch-Herxheimer(ヤリッシュ・ヘルクスハイマー)反応」と呼ばれ、アレルギー反応ではありません。大量の梅毒菌が一度に破壊されることで放出される物質に対する体の炎症反応であり、薬が効いている証拠です。通常は1日程度で自然に軽快しますので、過度に心配する必要はありません28。
治療後のフォローアップ
治療は薬を飲み終えたり注射が終わったりした時点で完了ではありません。治療が成功したかを確認するため、定期的に(例えば3ヶ月後、6ヶ月後、12ヶ月後)血液検査(RPR法)を受け、抗体価が十分に低下しているかを確認する必要があります。抗体価が治療前の4分の1以下に低下することが、治癒の目安となります23。
特に注意が必要なケース:妊娠と梅毒
妊娠中の梅毒感染は、特に慎重な対応が求められる深刻な問題です。母親が梅毒に感染していると、胎盤を通じて胎児に感染し、「先天梅毒」を引き起こす可能性があります。先天梅毒は、流産、死産、早産のリスクを高めるだけでなく、生まれてきた赤ちゃんに失明、難聴、骨の変形、そして回復不可能な神経障害といった、生涯にわたる重篤な後遺症を残すことがあります629。
幸いなことに、これを防ぐための非常に効果的な公衆衛生対策があります。日本では、すべての妊婦に対して、妊娠初期の妊婦健診で梅毒のスクリーニング検査を受けることが強く推奨されています23。
治療に関しても重要な点があります。妊婦の梅毒治療において、先天梅毒を予防する効果が確立されている唯一の治療薬はペニシリンです6。ペニシリンは胎盤を通過して胎児にも届き、母親と胎児の両方を同時に治療することができるためです。ドキシサイクリンなどの代替薬は胎児への影響が懸念されるため、通常は使用されません30。ペニシリンアレルギーのある妊婦さんには、入院の上で脱感作療法を行い、安全にペニシリン治療が受けられるようにします。
妊娠中または妊娠を計画しているすべての女性への強い呼びかけは、定期的な妊婦健診を必ず受診し、推奨されるスクリーニング検査をすべて受けることです。万が一感染が判明しても、迅速かつ適切な治療を受けることで、母子ともに健康を守ることができます。
よくある質問
一度のキスだけでも梅毒にうつることはありますか?
症状(しこりや発疹)が自然に消えたら、治ったということですか?
いいえ、全く違います。これは梅毒の最も危険な特徴の一つです。症状が消えても、病原体は体内に潜伏し、病気は静かに進行しています7。治療を受けない限り、病気は治りませんし、他人に感染させる可能性も残ります。症状が消えたからといって、決して自己判断で安心せず、必ず医療機関を受診してください。
梅毒の治療は痛いですか?
治療法によります。内服薬(アモキシシリンなど)であれば痛みはありません。注射薬(ステルイズ®)の場合、筋肉注射なのである程度の痛みは伴いますが、通常は短時間で終わります。治療による利益は、一時的な痛みをはるかに上回ります26。
一度治療して治ったら、もう二度と感染しませんか?
いいえ、梅毒は再感染します。一度治療して治っても、免疫ができるわけではありません。治癒後に再び感染リスクのある行為をすれば、何度でも感染する可能性があります20。治った後も、継続的な予防策が重要です。
コンドームを使えば100%梅毒を防げますか?
いいえ、100%ではありません。コンドームは性器を覆う部分の接触による感染リスクを大幅に減らしますが、陰茎の付け根や陰嚢、口唇など、コンドームで覆いきれない部分に病変がある場合、そこから感染する可能性があります6。コンドームの使用は非常に重要ですが、その限界も理解しておく必要があります。
結論:梅毒から自分と大切な人を守るために
この記事を通じて、梅毒が日本で急速に広がる深刻な問題であること、そしてキスによる感染も現実的なリスクであることをご理解いただけたかと思います。症状が自然に消えるという病気の特徴が、発見の遅れや無意識の感染拡大につながっています。しかし、最も重要なメッセージは、梅毒は早期発見・早期治療によって完治できる病気だということです。
あなた自身と、あなたの愛する人を守るために、今日からできる具体的な行動があります。
- 検査を受ける:少しでも不安や心当たりがあれば、ためらわずに検査を受けましょう。それが最も確実で重要な第一歩です。
- 予防を徹底する:性行為の際には、常に正しくコンドームを使用しましょう。その限界を理解し、他の予防法と組み合わせることが賢明です。
- パートナーと話す:性の健康について、パートナーとオープンに、そして正直に話し合うことは、責任ある関係の重要な一部です。
- 専門家に相談する:医師や医療機関に相談することを恐れないでください。彼らはあなたを非難するためではなく、助けるために存在します。
正しい知識が、あなたと社会を梅毒の脅威から守る最大の武器となります。
免責事項本記事は情報提供のみを目的としており、専門的な医学的アドバイスを構成するものではありません。健康上の懸念がある場合や、ご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- 梅毒患者が急増中!検査と治療であなた自身と大切な人、生まれてくる赤ちゃんを守ろう. 政府広報オンライン. [インターネット]. [2025年6月24日引用]. Available from: https://www.gov-online.go.jp/article/202403/entry-5789.html
- 性感染症. 厚生労働省. [インターネット]. [2025年6月24日引用]. Available from: https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/kekkaku-kansenshou/seikansenshou/syphilis.html
- 梅毒(詳細版). 国立感染症研究所. [インターネット]. [2025年6月24日引用]. Available from: https://id-info.jihs.go.jp/diseases/ha/syphilis/010/index.html
- Grill D, Tittes-Stüwe P, Griesenauer B, et al. A New Specimen for Syphilis Diagnosis: Evidence by High Loads of Treponema pallidum DNA in Saliva of Patients with Early Syphilis. Clin Infect Dis. 2022;75(9):1644-1647. doi:10.1093/cid/ciac111. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC8563222/
- 梅毒診療の 考え方. 日本感染症学会. [インターネット]. 2024年4月4日. [2025年6月24日引用]. Available from: https://www.kansensho.or.jp/uploads/files/topics/syphilis_240404.pdf
- Syphilis. World Health Organization (WHO). [インターネット]. [2025年6月24日引用]. Available from: https://www.who.int/news-room/fact-sheets/detail/syphilis
- About Syphilis. Centers for Disease Control and Prevention (CDC). [インターネット]. [2025年6月24日引用]. Available from: https://www.cdc.gov/syphilis/about/index.html
- 梅毒の原因と感染経路|心当たりがないのに梅毒に感染するのかを解説. ペアライフクリニック. [インターネット]. [2025年6月24日引用]. Available from: https://pairlife-clinic.com/kinds/syphilis/infection_route/
- Gaspari V, D’Antuono A, Misciali C, et al. Syphilitic Chancre of the Lips Transmitted by Kissing: A Case Report and Review of the Literature. Dermatol Pract Concept. 2016;6(3):1-4. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC4998817/
- 梅毒の感染経路と予防策とは?初期症状と早期治療の重要性についても解説. GME医学検査研究所. [インターネット]. [2025年6月24日引用]. Available from: https://www.gme.co.jp/column/column110_explanation-of-syphilis.html
- キスで梅毒はうつる?感染経路と予防策、早期発見の重要性を医師が解説. レビオス クリニック. [インターネット]. [2025年6月24日引用]. Available from: https://revios.jp/blog/doctorsblog/10204
- 梅毒の解説 症状や感染経路・検査や治療について. STD研究所. [インターネット]. [2018年更新, 2025年6月24日引用]. Available from: https://www.std-lab.jp/stddatabase/treponema-pallidum.php
- 梅毒の感染経路・原因を解説|心当たりが無いのに感染する理由は?. GOETHE メンズクリニック. [インターネット]. [2025年6月24日引用]. Available from: https://goethe.clinic/std/issue/syphilis_route/
- 梅毒の基礎知識と最新情報2025 ~性感染症学会認定医 平山尚が解説. 大阪梅田紳士クリニック. [インターネット]. [2025年6月24日引用]. Available from: https://gents-clinic.com/topics/post-1971/
- Syphilis – Symptoms and causes. Mayo Clinic. [インターネット]. [2025年6月24日引用]. Available from: https://www.mayoclinic.org/diseases-conditions/syphilis/symptoms-causes/syc-20351756
- Syphilis – CDC Fact Sheet. Indiana Department of Health. [インターネット]. [2025年6月24日引用]. Available from: https://www.in.gov/health/hiv-std-viral-hepatitis/files/syphilis-factsheet.pdf
- Ferreira R, Pinos S, Rosa-Santos S, et al. Oral Manifestations of Early Syphilis in Adults: A Systematic Review of Case Reports and Series. Dermatol Res Pract. 2021;2021:6659616. Available from: https://pubmed.ncbi.nlm.nih.gov/34433795/
- Syphilis Fact Sheet. California Prevention Training Center. [インターネット]. [2025年6月24日引用]. Available from: https://californiaptc.com/wp-content/uploads/2016/10/FactSheet_syphilis.pdf
- Syphilis. Pan American Health Organization (PAHO/WHO). [インターネット]. [2025年6月24日引用]. Available from: https://www.paho.org/en/topics/syphilis
- Syphilis: Symptoms, Causes, and Treatments. Yale Medicine. [インターネット]. [2025年6月24日引用]. Available from: https://www.yalemedicine.org/conditions/syphilis
- 感染症発生動向調査に基づく妊娠中の女性における梅毒の届出、2022~2023年. 国立感染症研究所. [インターネット]. [2025年6月24日引用]. Available from: https://id-info.jihs.go.jp/surveillance/idwr/article/syphilis/030/index.html
- 梅毒の流行状況(東京都 2006年~2024年のまとめ). 東京都感染症情報センター. [インターネット]. [2025年6月24日引用]. Available from: https://idsc.tmiph.metro.tokyo.lg.jp/diseases/syphilis/syphilis2006/
- 梅毒診療ガイド(第2版). 日本性感染症学会. [インターネット]. [2025年6月24日引用]. Available from: https://jssti.jp/pdf/syphilis-medical_guide_v2.pdf
- Tudor ME, Al Aboud AM, Gossman WG. Syphilis. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK534780/ [Link may be broken. Original source from a different context indicates this link might not be available.]
- Clement ME, Okeke NL, Hicks CB. Treatment of Syphilis: A Systematic Review. JAMA. 2014;312(18):1905–1917. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC6690208/
- 医療用医薬品 : ステルイズ. KEGG. [インターネット]. [2025年6月24日引用]. Available from: https://www.kegg.jp/medicus-bin/japic_med?japic_code=00070099
- Syphilis – STI Treatment Guidelines. Centers for Disease Control and Prevention (CDC). [インターネット]. [2025年6月24日引用]. Available from: https://www.cdc.gov/std/treatment-guidelines/syphilis.htm
- 梅毒. HOKUTO. [インターネット]. [2025年6月24日引用]. Available from: https://hokuto.app/erManual/hKx3OArd9crLobn44QXE
- 先天梅毒診療の手引き 2023. 日本小児感染症学会. [インターネット]. [2025年6月24日引用]. Available from: https://www.jspid.jp/wp-content/uploads/2023/11/sentensei_baidoku_2.pdf
- Recommendations for treatment of syphilis in pregnancy. In: Reproductive Health Library. Geneva: World Health Organization; 2004. Available from: https://www.ncbi.nlm.nih.gov/books/NBK384905/
- 梅毒 | 泌尿器科. 新宿駅前クリニック. [インターネット]. [2025年6月24日引用]. Available from: https://www.shinjyuku-ekimae-clinic.com/syphilis.html
- オーラルセックスによる性感染症に関するQ&A. 厚生労働省. [インターネット]. [2025年6月24日引用]. Available from: https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/oralsex_qa.html
- 急増する梅毒~梅毒とは?. みうら泌尿器科クリニック. [インターネット]. [2025年6月24日引用]. Available from: https://muc-kobe.jp/%E6%A2%85%E6%AF%92%E3%81%AB%E3%81%A4%E3%81%84%E3%81%A6
- What is the Evidence for the Sexual Transmission of Syphilis from Asymptomatic Persons?. Sex Transm Dis. 2019;46(5):317-321. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC6522270/
- 梅毒に関するQ&A. 厚生労働省. [インターネット]. [2025年6月24日引用]. Available from: https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/syphilis_qa.html
- Syphilis – CDC Fact Sheet. South Carolina Department of Health and Environmental Control. [インターネット]. [2025年6月24日引用]. Available from: https://sacgrs.org/wp-content/uploads/2021/06/syphilisE.pdf
- Fistarol SK, Itin PH. Oral Manifestations of Syphilis: a Review of the Clinical and Histopathologic Characteristics of a Reemerging Entity with Report of 19 New Cases. Head Neck Pathol. 2021;15(3):983-993. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC8384985/
- Syphilis Pocket Guide for Providers. Centers for Disease Control and Prevention (CDC). [インターネット]. [2025年6月24日引用]. Available from: https://www.cdc.gov/std/syphilis/syphilis-pocket-guide-final-508.pdf
- Syphilis — Global. World Health Organization (WHO). [インターネット]. [2025年6月24日引用]. Available from: https://www.who.int/health-topics/syphilis
- 感染症法に基づく梅毒の届出状況2021年. 国立感染症研究所. [インターネット]. [2025年6月24日引用]. Available from: https://id-info.jihs.go.jp/surveillance/idwr/article/syphilis/020/index.html
- Janier M, Unemo M, Tiplica GS, et al. 2020 European guideline on the management of syphilis. J Eur Acad Dermatol Venereol. 2021;35(3):574-588. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC3834708/ [Note: This link appears to point to a different, older article. The original citation points to a 2020 guideline.]
- 筋注用ベンジルペニシリンベンザチン塩の承認. 浜松町ハマサイトクリニック. [インターネット]. [2025年6月24日引用]. Available from: https://hamamatsushi-naika.com/files/91.pdf
- 三鴨廣繁 医師(みかもひろしげ). 時事メディカル. [インターネット]. [2025年6月24日引用]. Available from: https://medical.jiji.com/doctor/2422