この記事の科学的根拠
この記事は、入力された研究報告書で明示的に引用されている最高品質の医学的根拠にのみ基づいています。以下は、参照された実際の情報源と、提示された医学的ガイダンスへの直接的な関連性を含むリストです。
- 静岡県立こども病院、国立循環器病研究センター(NCVC): この記事における、胎児心エコー検査が放射線を使用せず安全であるという基本的な安全性に関する記述は、これらの主要な医療機関が提供する患者向け情報に基づいています12。
- 日本小児循環器学会(JSPCCS)、日本胎児心臓病学会(JSFC): 検査の適切な時期、スクリーニング(レベルI)と精密検査(レベルII)の区別、および医師が観察する具体的な断面(四腔断面、三血管気管断面など)に関する技術的な指針は、これらの学会が発行する公式ガイドラインに基づいています68。
- 厚生労働省、国立循環器病研究センター: 先天性心疾患の発生頻度(約100人に1人)と、治療技術の進歩による予後の改善(90%以上が成人期に到達)に関する統計データは、これらの公的機関の報告に基づいています311。
- 国際産婦人科超音波学会(ISUOG): 妊娠18週から22週が検査の最適時期であるという国際的な基準は、この学会のガイドラインに基づいています9。
- 小児慢性特定疾病情報センターおよび各地方自治体: 診断後の経済的負担を軽減するための「小児慢性特定疾病医療費助成制度」に関する具体的な申請プロセスと要件は、この公式情報ポータルおよび横浜市、神戸市などの自治体が公開する情報に基づいています242528。
要点まとめ
- 胎児心エコー検査は、超音波を用いるため母子ともに安全で、放射線被ばくの心配は一切ありません1。
- 主な目的は先天性心疾患の早期発見であり、日本では約100人に1人の赤ちゃんが何らかの心疾患を持って生まれますが、90%以上は成人期に到達します311。
- 出生前に診断することで、専門施設での計画的な出産や、出生直後の迅速な治療開始が可能になり、赤ちゃんの救命率を大幅に向上させます3。
- 検査の精度は高く、心臓が正常な場合に「正常」と診断する能力(特異度)は99.8%に達しますが、異常を発見する能力(感度)は状況により変動します15。
- 診断後は、専門家チームによるカウンセリングや、総合周産期母子医療センターでの高度なケアが受けられます。また、「小児慢性特定疾病医療費助成制度」により経済的負担を軽減できます1224。
胎児心エコー安心ガイド
お腹の赤ちゃんの心臓に何かあるかもしれない、と告げられたときの不安や動揺はとても大きいものです。「本当に大丈夫なのか」「生まれてからどうなるのか」「どこまで詳しくわかるのか」がはっきりしないと、検査そのものも怖く感じられます。このガイドは、その不安を少しでも具体的な理解に変えるための補足説明だと思って読んでください。
胎児心エコーは、赤ちゃんの心臓の構造を妊娠中にできるだけ詳しく知るための重要な超音波検査です。どの検査が何の目的で行われているのかを整理しておくと、医師の説明も理解しやすくなります。全体像を先に押さえておきたい場合は、妊娠中に必要となる検査や通院の流れが体系的にまとまっている産婦人科の総合ガイドを一度確認しておくと安心です。ここで示されている枠組みの中に「心臓をより詳しく見る検査」が位置づけられている、と考えるとわかりやすくなります。
胎児心エコーが推奨される背景には、妊娠中期以降に行う「かたちを詳しくみる超音波」で心臓だけは特に注意深く見る必要があるという考えがあります。とくに妊娠22週前後に行われる詳細な形態スクリーニング(胎児ドック)では四腔断面や大血管の走行まで確認しますが、どういう部位をどう見ているのかは妊娠22週の超音波検査(胎児ドック)完全ガイド:日本の実情と国際基準のすべてを読むと整理できます。ここで「心臓がよく見えなかった」というだけで異常とは限らず、胎児の向き・羊水量・母体側の条件などで再検査になることもあるという点を知っておくと、結果を待つ間の不安がやわらぎます。
次に大事なのは、胎児心エコーが「普通の妊婦健診で行う超音波の延長線上にあること」を理解することです。ふだんの健診でどんな項目を見ているのかを把握しておくと、医師から「心臓をもう少し詳しくみましょう」と言われたときの受け止め方が変わります。日本の基準に沿った超音波の流れとチェックポイントは妊娠中の超音波検査の基本知識:日本の公的基準と臨床実践に基づく完全ガイドで整理されているので、ここで全体像→心臓の精査という順番をつなげて読んでみてください。
もし「まだ週数が少ないけれど心臓の様子が心配」「次の胎児心エコーまでが長く感じる」という場合は、同じ超音波でも週数によって見える範囲が変わることを知っておくと楽になります。妊娠中期に入る前の見え方や、週数が進むにつれてどこまで詳細にわかるようになるかは妊娠17週の胎児超音波検査:目的、チェック項目、費用、結果の解釈まで徹底解説が具体的です。ここまで読んでおくと「今回はここまで見えれば十分、心臓のさらに詳しい部分は次の精密検査で」という医師の説明も納得しやすくなります。
注意しておきたいのは、胎児心エコーは赤ちゃんの向きや週数によって再検査になることがあること、そして心臓以外の臓器との組み合わせで専門施設での分娩計画が必要になることです。とくに中期の形態チェックで心臓を含む全身をもう一度見直す検査は重要で、産科側でも妊娠中期(18〜21週頃)のチェックを重視しています。予約が取りづらい地域では早めに日程を確保し、結果の説明を受けるときは「次にいつ・どこで・どのくらい詳しい検査が必要か」をメモしておきましょう。
胎児心エコーを受けること自体がストレスになることもありますが、多くの場合、この検査によって「今のところ分かっていること」と「生まれてから確認すること」が切り分けられ、出産までの見通しが立てられるようになります。今回の検査結果についてわからない点があれば、ここで紹介した順番で情報を読み返し、主治医に遠慮なく質問してください。少しずつ情報を積み上げれば、赤ちゃんを迎える準備を落ち着いて進められるはずです。
第1部:基礎知識:検査への不安を安心に変えるために
このセクションは、読者である妊婦とその家族が抱える最も直接的な疑問や不安に対応することを目的とします。検査を分かりやすく解説し、安全性を確立し、明確な期待値を設定することで、最初の段落から信頼の基盤を築きます。
1.1. 胎児心エコー検査とは?安心のための第一歩
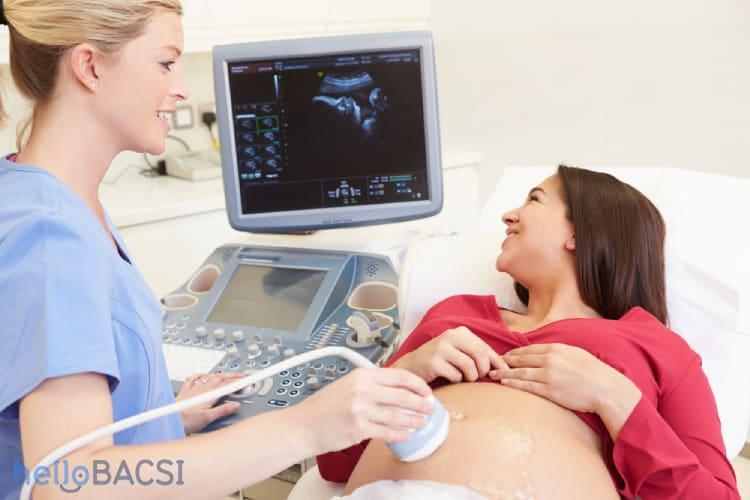
胎児心エコー検査は、超音波(音波)を用いて、出生前にお腹の赤ちゃんの心臓の構造と機能を詳細に観察する専門的な検査です1。この記事で最も重要な点として、この検査は母体と胎児の双方にとって完全に安全であることが挙げられます。静岡県立こども病院や国立循環器病研究センターなど、複数の医療機関が明示している通り、X線や放射線を一切使用しないため、被ばくの心配はありません12。
この安全性の強調は、妊婦が抱く最も根源的な懸念に応えるためのものです。検査の主な目的は、先天性心疾患(生まれつきの心臓の病気)の有無を評価することですが3、より広範な文脈では、赤ちゃんの全体的な成長や他の臓器の状態を確認する一環として行われることもあります2。
1.2. 検査当日の流れ:何が行われるの?
検査に対する未知の恐怖を和らげるため、当日の流れを患者目線で段階的に説明することが重要です。
- 検査手順: 検査は、診察台に(通常は仰向けに)横になることから始まります。腹部に専用のゼリーを塗り、専門家がプローブ(探触子)と呼ばれる装置を皮膚の上で動かしながら、モニターに映し出される心臓の画像を観察します2。
- 快適性への配慮: 妊娠後期には仰向けの姿勢が苦しくなることがありますが、患者の快適性は最優先されます。国立循環器病研究センターの指針にもあるように、苦痛を感じた場合はためらわずに検査担当者に伝えるべきであり、体の向きを変えることが可能です2。
- 検査時間: 検査時間は通常30分から1時間程度ですが、場合によっては2時間に及ぶこともあります2。この時間のばらつきは、赤ちゃんの向きや位置によって心臓が観察しにくい場合があるためです6。したがって、長い検査時間は必ずしも問題の兆候ではなく、むしろ医療チームが非常に丁寧に観察している証拠であると理解することが、不要な不安を避ける上で重要です。
- 使用される技術: 検査では、非常に速く動く胎児の心臓を捉えるために、高いフレームレート(1秒あたりのコマ数)や、録画した動画をゆっくり再生するシネループ機能などが活用されます8。これにより、医師は心臓の細部を注意深く観察することができます。
1.3. 検査の適切な時期と対象:いつ、なぜ推奨されるの?
胎児心エコー検査には、一般的な妊婦健診の一環として行われるスクリーニングと、専門医による詳細な精密検査の2つのレベルがあることを明確に区別して説明する必要があります。
- 最適な検査時期: 国際産婦人科超音波学会(ISUOG)の国際的なガイドラインでは、妊娠18週から22週が最適な時期とされています9。日本のガイドラインでは、妊娠中期(18~20週頃)と後期(28~30週頃)の2回にわたるスクリーニングが望ましいとされており、これは妊娠期間中に進行する可能性のある疾患を発見するためです8。
- レベルI(スクリーニング)とレベルII(精密検査): 日本の診療体系では、原則として全ての妊婦を対象とするレベルI(スクリーニング)検査と、異常が疑われたりハイリスク因子があったりする場合に専門医が行うレベルII(精密検査)に分類されます6。
- レベルII検査の主な適応(ハイリスク因子): 以下のような場合に、より詳細なレベルII検査が推奨されます。
妊婦が遭遇する可能性のある2種類の超音波検査の違いを視覚的に理解しやすくするため、以下の比較表を提示します。
| 特徴 | 妊婦健診の超音波検査 | 胎児心エコー検査 |
|---|---|---|
| 目的 | 胎児の全般的な発育・健康状態の確認 | 心臓の構造・機能に特化した詳細な診断 |
| 時期 | 妊娠期間中、定期的に実施 | 主に妊娠18週~22週に実施 |
| 担当者 | 産科医、助産師、検査技師 | 小児循環器専門医、胎児心エコー認証医など |
| 観察範囲 | 胎児全体(基本的な心臓チェックを含む) | 心臓および主要な血管に限定 |
この表は、なぜ追加の検査が必要なのかという疑問に即座に答え、患者の混乱を解消し、胎児心エコー検査の専門性を強調する助けとなります。
第2部:診断の核心:結果の理解と向き合い方
このセクションでは、検査の「何を」「どのように」から、「なぜ」へと焦点を移します。診断の可能性に文脈を与え、早期発見の利点を強調し、検査の能力と限界について透明性をもって議論します。
2.1. 先天性心疾患(CHD)の概要
先天性心疾患を、稀な悲劇ではなく、管理可能な状態として捉え直すことが重要です。まず統計データを用いて状況を客観的に示し、恐怖を和らげます。
- 発生頻度: 厚生労働省や国立循環器病研究センターの報告によると、先天性心疾患は出生児約100人に1人の割合で発生します311。これは決して珍しい病気ではないことを示しています。
- 予後: 発生頻度と並べて提示すべき最も重要な情報は、診断・治療技術の進歩により、現在では先天性心疾患を持って生まれた子どもの90~95%以上が成人期に到達するという事実です11。
この2つの統計データを対で提示することは、意図的な情報戦略です。「100人に1人」という情報だけでは、読者に危険性と恐怖の物語を想起させます。しかし、それに「90%以上が成人になる」という情報を加えることで、物語は「挑戦と希望」へと変わります。これは、読者の感情を適切に導き、不安を和らげながらも正確な情報を提供する、専門的かつ共感的なアプローチです。
2.2. 出生前診断がもたらす大きなメリット
「なぜ今、知ることが良いのか?」という問いに答えるため、出生前診断がもたらす具体的な利点を強調します。
- 計画的で安全な出産の実現: 事前に診断がつくことで、医療チームは万全の準備を整えることができます。具体的には、新生児集中治療室(NICU)や小児循環器科チームが待機する総合周産期母子医療センターでの計画分娩が可能になります312。
- 出生直後の迅速な治療開始: 完全大血管転位症や左心低形成症候群など、出生後に動脈管という血管に依存する重症心疾患の場合、出生直後からプロスタグランジンという薬の投与が不可欠です。足立病院などの医療機関が指摘するように、出生前診断により、この救命措置を遅滞なく開始でき、生命を脅かす危機を回避できます3。
- 胎内治療の可能性: 胎児不整脈など一部の特定の病状に対しては、母体に薬剤を投与することで、出生前に治療を開始することも可能です1。
- 両親への心の準備: 最も重要な利点の一つは、両親と家族に心の準備をする時間を与えることです。病状を理解し、治療チームと面会し、質問をし、赤ちゃんの誕生に向けて精神的・実際的に備えることができます。これにより、予期せぬ危機を、計画された医療へと転換させることができます3。
2.3. 診断の精度と限界:知っておくべきこと
信頼性を構築するためには、検査の能力と限界について正直かつ透明に議論することが不可欠です。
- 高い特異度: この検査は、心臓が正常であることを確認する能力が非常に高いです。複数の研究を統合したメタアナリシスによると、特異度(正常な場合に正しく正常と診断する確率)は99.8%と報告されており、誤って異常と診断されること(偽陽性)は極めて稀です15。これは非常に心強い点です。
- 変動する感度: 一方で、異常を発見する能力(感度)は状況によって変動します。全体的な感度は約68%とされています15。ここで極めて重要なのは、感度がハイリスク妊娠(約85%)とローリスク妊娠のスクリーニング(約45~50%)で大きく異なるという点です1516。この感度の差は、検査の欠陥ではなく統計的な現実を反映しています。ハイリスク群では、医師は特定の疑わしい問題を探しているため発見率が高まります。一方、ローリスク群では、大多数の正常な胎児の中からあらゆる異常を探すため、相対的に感度は下がります。この背景を丁寧に説明することで、より高度で信頼性の高い情報を提供できます。
- 見逃される可能性のある疾患: 心室中隔欠損の小さな穴や、軽度の弁の異常、出生後に血流が変化して初めて明らかになる病態(動脈管開存など)は、出生前に診断することが難しい場合があることも、日本胎児心臓病学会が指摘しています4。
- 技術と技能の役割: 3VTV(三血管気管断面)などの新しい描出法の導入や人工知能技術の活用により精度は向上していますが817、依然として検査者の技術や胎児の位置などに大きく依存することも事実です7。
第3部:診断後の道のり:日本のサポート体制ガイド
このセクションは、本記事の実践的な核となります。医学的情報を超え、日本の医療・社会支援制度を乗り越えるためのロードマップを提供し、読者にとって非常に価値のある内容となります。
3.1. 診断を受けてから:専門家によるカウンセリングの役割
診断後のカウンセリングは、単なる情報伝達ではありません。患者中心の包括的なサポート体制について説明します。
- チームによるアプローチ: カウンセリングは、診断を下した医師だけでなく、かかりつけの産科医、小児循環器専門医、新生児専門医、そして時には臨床心理士やソーシャルワーカーなど、多職種のチームで行われることが多くあります14。
- 予後への焦点: 優れたカウンセリングは、両親が最も知りたい疑問、「この子の将来はどうなるのか?」に焦点を当てます。複雑な診断名だけでなく、予想される生涯の道のり、手術の回数、生活の質について誠実に説明することが求められます14。
- 両親の意思決定支援: 医療チームの役割は、正確な情報を提供し、両親が家族にとって最善の選択をできるよう支援することです。チームは単なる情報提供者ではなく、サポーターであるべきだとされています14。
- 精神的側面への配慮: 診断の告知がもたらす衝撃と困難を認識することも重要です。日本小児循環器学会の論文でも、医療者は診断ができたという達成感に浸るのではなく、家族の精神的な状態に寄り添うべきであるという原則が強調されています18。
3.2. 日本の専門医療ネットワーク:最適なケアを見つける
地域のクリニックから専門施設への紹介プロセスを解説し、日本の高度医療システムを分かりやすく説明します。
- 胎児心エコー認証医: 日本胎児心臓病学会(JSFC)が認定する専門医の存在を説明します4。これらの専門家がレベルIIの精密検査を担当し、同学会のウェブサイトでリストが公開されていることも紹介します20。
- 総合周産期母子医療センター: これらの施設がハイリスク周産期医療の中核であることを説明します。母体・胎児集中治療室(MFICU)と新生児集中治療室(NICU)を備え、24時間体制で緊急事態に対応し、あらゆる専門家が揃っていることを伝えます1213。
- 主要な医療機関: 国立循環器病研究センター(NCVC)や国立成育医療研究センターといった国内のトップ機関を名指しすることで、記事の権威性を高めます。これらの施設はガイドライン作成にも関与し、多くの専門家が在籍しています19。
3.3. 公的制度の活用:経済的・社会的サポート
先天性心疾患の治療に伴う経済的負担を軽減するための公的制度について、具体的かつ実践的なガイドを提供します。
小児慢性特定疾病医療費助成制度がその中心です。多くの先天性心疾患がこの制度の対象となり、認定されると医療費の自己負担額が世帯の所得に応じて定められた月額上限額までとなります24。
申請プロセスの簡略ガイド:
- 主治医への相談: 手続きは病院での相談から始まります。医師は指定医、医療機関は指定医療機関である必要があります28。
- 医療意見書の取得: 指定医が診断を証明する重要な書類「医療意見書」を作成します24。
- 必要書類の準備: 申請書、医療意見書、子どもの健康保険証のコピー、世帯の所得を証明する書類、マイナンバー関連書類などを準備します25。
- 自治体の窓口で申請: 全ての書類を、お住まいの市区町村の担当窓口(例:こども家庭支援課)に提出します24。
この複雑な行政手続きを、ストレスを抱える両親でも理解しやすいように、以下のチェックリスト形式の表で示します。
| ステップ | やること | 必要な書類・場所 |
|---|---|---|
| 1. 相談 | 担当医に相談し、制度の対象か確認 | 主治医(指定医) |
| 2. 書類取得 | 医師に「医療意見書」の作成を依頼 | 小児慢性特定疾病医療意見書 |
| 3. 書類準備 | 申請書、保険証コピー等を準備 | 申請書、健康保険証、マイナンバー、課税証明書など |
| 4. 申請 | 全ての書類を地域の窓口に提出 | お住まいの市区町村の担当窓口 |
第4部:経験者の声、よくある質問、信頼できる情報源
この最終セクションでは、経験(患者の声)、専門知識(FAQ)、権威性・信頼性(監修者情報と情報源リンク)を明確に示し、記事の信頼性を完成させます。
4.1. 経験者の声:あなたは一人ではありません
ブログやレビューサイトの断片的な情報から、共感を呼び、読者の感情を肯定するための統合された体験談を提示します。
「健診で異常を指摘されたとき、頭が真っ白になりました。専門医の検査を待つ1週間は、人生で一番長く感じました。食事が喉を通らず、精神的に本当に不安定でした」30。
「検査を受けたことを後悔するほど、不安でいっぱいになりました。でも、もし検査せずに生まれてから何かあったら、きっとそちらの後悔の方が大きかったはず。とても複雑な気持ちです」30。
「出生前に診断がわかったのは辛かったけれど、私たちに時間を与えてくれました。手術をしてくれる先生に会い、病気について学び、赤ちゃんが最善の場所で生まれてこられると知ることができました。私たちの恐怖は、計画へと変わりました」3。
よくある質問
Q: 検査費用はいくらですか?保険は適用されますか?
Q: いわゆる「胎児ドック」とは何が違いますか?
A: 一般的な胎児ドックは胎児全体を観察しますが、胎児心エコー検査は心臓の専門家(多くは小児循環器専門医)が心臓の構造と機能のみに焦点を当てる、より高度で専門的な検査です5。
Q: セカンドオピニオンはどこで受けられますか?
A: まずは主治医に相談し、他の専門医や国立循環器病研究センターのような中核施設への紹介を依頼することができます。また、患者のレビューサイトが他の病院での経験に関する情報を提供することもあります33。
Q: 医師は主にどこを見ていますか?
A: 専門家は、四腔断面(心臓の4つの主要な部屋)、流出路断面(血液が出ていく主要な管)、三血管気管断面(主要な動脈の位置関係)などを体系的に観察しています。これらの専門用語を簡単に紹介することで、記事の専門性を示すことができます6。
結論
胎児心エコー検査は、単なる診断技術以上のものです。それは、ご家族が赤ちゃんの誕生に備え、最善の医療ケアを計画するための、最初のそして最も重要なステップです。この記事が示したように、検査は安全であり、出生前診断は赤ちゃんの生命を救うための多くの利点をもたらします。先天性心疾患の診断は、確かに衝撃的で不安を伴うものですが、あなたは決して一人ではありません。日本には、世界最高レベルの医療専門家ネットワークと、家族を支える手厚い公的支援制度が存在します。正確な情報を力に変え、専門家チームと手を取り合うことで、不安は具体的な計画へと変わり、希望を持って未来への道を歩むことができるのです。
免責事項
この記事は情報提供のみを目的としており、専門的な医学的助言に代わるものではありません。健康に関する懸念や、ご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- 静岡県立こども病院. 胎児心エコー検査. [インターネット]. 静岡県立病院機構; [引用日: 2025年7月9日]. Available from: https://www.shizuoka-pho.jp/kodomo/sp/department/cardiology/echo/index.html
- 国立循環器病研究センター. 胎児心エコー検査. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.ncvc.go.jp/hospital/section/treatment/laboratorymedicine/physiofunction/detail13/
- 足立病院. 胎児心エコー検査のメリットや費用は?. [インターネット]. 京都市; [引用日: 2025年7月9日]. Available from: https://www.adachi-hospital.com/fetal-echocardiography/
- 一般社団法人 日本胎児心臓病学会. 胎児心エコー検査について. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.jsfc.jp/diagnosis
- 豊洲レディースクリニック. 東京都江東区で胎児心エコーなら豊洲レディースクリニック. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.toyosu-ladies.com/sanka/taijishin.html
- 日本小児循環器学会. 胎児心エコー検査ガイドライン. [インターネット]. [引用日: 2025年7月9日]. Available from: https://jspccs.jp/wp-content/uploads/200609.pdf
- 稲村 昇. 胎児心エコーの基本:綺麗な基本断面を出すポイント. 日本小児循環器学会雑誌. 2022;38(2):87-94. doi:10.9794/jspccs.38.87. Available from: https://jpccs.jp/10.9794/jspccs.38.87/data/index.html
- 日本胎児心臓病学会. 胎児心エコー検査ガイドライン(第 2版). [インターネット]. 2021年. [引用日: 2025年7月9日]. Available from: https://www.jsfc.jp/wp-content/uploads/2021/09/bd7b80d4e92b9584a3f98f3469fdbc07.pdf
- Carvalho JS, et al. ISUOG Practice Guidelines (updated): fetal cardiac screening. Ultrasound Obstet Gynecol. 2023;62(1):118-134. doi:10.1002/uog.26123. Available from: https://www.isuog.org/static/a529f402-06f9-42b6-ae9abdc736c43bf2/UOG-2023-Carvalho-ISUOG-Practice-Guidelines-updated-fetal-cardiac-screening.pdf
- AIUM Practice Guideline for the Performance of Fetal Echocardiography. J Ultrasound Med. 2013;32:1067-1082. [インターネット]. Perinatal Echo Imaging; [引用日: 2025年7月9日]. Available from: http://www.perinatalechoimaging.com/uploads/1/1/5/7/115725371/6_aium_fecho_guidelines_2013.pdf
- 厚生労働科学研究成果データベース. 先天性心疾患は出生約100人に1人の割合で発症する。外科手術成績の向上により、患者の90%以上が成人期. [インターネット]. [引用日: 2025年7月9日]. Available from: https://mhlw-grants.niph.go.jp/system/files/report_pdf/202011009B-sougou.pdf
- 鳥取大学医学部附属病院. 総合周産期母子医療センター 概要. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www2.hosp.med.tottori-u.ac.jp/departments/center/boshi/sp/about.html
- 藤田医科大学病院. 総合周産期母子医療センター. [インターネット]. [引用日: 2025年7月9日]. Available from: https://hospital.fujita-hu.ac.jp/department/perinatal_center.html
- 川瀧 元良. 胎児期または出生直後に心疾患を診断された家族へのカウンセリング. 日本小児循環器学会雑誌. 2022;38(1):15-20. doi:10.9794/jspccs.38.15. Available from: https://jpccs.jp/10.9794/jspccs.38.15/data/index.html
- Bahtiyar MO, et al. Diagnostic Value of Fetal Echocardiography for Congenital Heart Disease in a Low-Risk Population. J Ultrasound Med. 2016;35(1):135-42. doi:10.7863/ultra.15.02025. Available from: https://pubmed.ncbi.nlm.nih.gov/26496297/
- Randall P, et al. Fetal echocardiography for congenital heart disease diagnosis: a meta-analysis, power analysis and missing data analysis. Ultrasound Obstet Gynecol. 2015;46(1):28-36. doi:10.1002/uog.14761. Available from: https://pubmed.ncbi.nlm.nih.gov/25258423/
- Sun Y, et al. Artificial intelligence in fetal echocardiography: Recent advances and future prospects. Front Cardiovasc Med. 2024;11:1359744. doi:10.3389/fcvm.2024.1359744. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC11327943/
- 山本 祐、他. 胎児診断により家族が受ける精神的衝撃とその対応について. 日本小児循環器学会雑誌. 2010;26(2):125-130. doi:10.9794/jspccs.26.125. Available from: https://jspccs.jp/wp-content/uploads/j2602_125.pdf
- 一般社団法人 日本胎児心臓病学会. 組織. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.jsfc.jp/organization
- 一般社団法人 日本胎児心臓病学会. 日本胎児心臓病学会 胎児心エコー認証医リスト. [インターネット]. 2023年. [引用日: 2025年7月9日]. Available from: https://www.jsfc.jp/wp-content/uploads/2023/01/certification-doctor-list_20221130t.pdf
- 山口県立総合医療センター. 安心して子供を生み育てるために – 総合周産期母子医療センター. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.ymghp.jp/syusanki/%E3%81%8A%E5%BD%B9%E7%AB%8B%E3%81%A1%E6%83%85%E5%A0%B1/%E5%AE%89%E5%BF%83%E3%81%97%E3%81%A6%E5%AD%90%E4%BE%9B%E3%82%92%E7%94%9F%E3%81%BF%E8%82%B2%E3%81%A6%E3%82%8B%E3%81%9F%E3%82%81%E3%81%AB/
- American Society of Echocardiography. 胎児心エコー検査のガイドラインと推奨事項. [インターネット]. 2023年. [引用日: 2025年7月9日]. Available from: https://www.asecho.org/wp-content/uploads/2025/04/Fetal-echo-guideline-ASE-2023-_translation-Japanese.pdf
- 国立循環器病研究センター. スタッフ紹介|小児循環器内科. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.ncvc.go.jp/hospital/section/ppc/cardiology/staff-31/
- 横浜市. 小児慢性特定疾病制度の概要・申請. [インターネット]. 2024年. [引用日: 2025年7月9日]. Available from: https://www.city.yokohama.lg.jp/kenko-iryo-fukushi/kenko-iryo/iryohijosei/mansei/iryohijosei/seidogaiyo-shinsei.html
- 神戸市. 小児慢性特定疾病医療費助成制度のご案内. [インターネット]. 2024年. [引用日: 2025年7月9日]. Available from: https://www.city.kobe.lg.jp/a86732/kenko/health/promotion/intractable/child/annai.html
- 政府広報オンライン. 難病や小児慢性特定疾病に対する医療費助成のご案内. [インターネット]. 2014年. [引用日: 2025年7月9日]. Available from: https://www.gov-online.go.jp/useful/article/201412/3.html
- 堺市. 小児慢性特定疾病医療費助成制度(新規・継続申請方法等)・相談窓口について. [インターネット]. 2024年. [引用日: 2025年7月9日]. Available from: https://www.city.sakai.lg.jp/kenko/kenko/nanbyonado/syouni/syounimannseitokuteisippei.html
- 小児慢性特定疾病情報センター. 医療従事者の皆さまへ. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.shouman.jp/medical/
- 神奈川県. 神奈川県小児慢性特定疾病医療費助成制度. [インターネット]. 2024年. [引用日: 2025年7月9日]. Available from: https://www.pref.kanagawa.jp/docs/he8/cnt/f417255/index.html
- ピジョンインフォ. 妊娠20週の超音波スクリーニング検査. [インターネット]. [引用日: 2025年7月9日]. Available from: https://pigeon.info/soudan/soudan-17802.html
- あさの ひかり. 18週で胎児心エコーに引っかかりました. [インターネット]. Ameba; 2024年. [引用日: 2025年7月9日]. Available from: https://ameblo.jp/asanohikari-lab/entry-12907679041.html
- 妊活ブログ. 胎児心エコー検査. [インターネット]. 2017年. [引用日: 2025年7月9日]. Available from: https://kounotori.nagaikiya-honpo.com/2017/05/22/20170522-2/
- 病院口コミ検索Caloo・カルー. 口コミ・評判 48件: 東京北医療センター. [インターネット]. [引用日: 2025年7月9日]. Available from: https://caloo.jp/hospitals/detail/1135800170/reviews
- 病院口コミ検索Caloo・カルー. 口コミ・評判 65件: 国立成育医療研究センター. [インターネット]. [引用日: 2025年7月9日]. Available from: https://caloo.jp/hospitals/detail/1133000110/reviews
- 国立循環器病研究センター. スタッフ紹介|産婦人科部. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.ncvc.go.jp/hospital/section/ppc/perinatology/staff-17/
- 日本胎児心臓病学会. 胎児心エコー検査ガイドライン(第2版). [インターネット]. Mindsガイドラインライブラリ; [引用日: 2025年7月9日]. Available from: https://minds.jcqhc.or.jp/summary/c00652/
- International Society of Ultrasound in Obstetrics and Gynecology. Practice Guidelines. [インターネット]. [引用日: 2025年7月9日]. Available from: https://www.isuog.org/clinical-resources/isuog-guidelines/practice-guidelines-english.html
- International Society of Ultrasound in Obstetrics and Gynecology. Updated ISUOG Practice Guidelines: fetal cardiac screening. [インターネット]. 2023年. [引用日: 2025年7月9日]. Available from: https://www.isuog.org/resource/updated-isuog-practice-guidelines-fetal-cardiac-screening.html