この記事の科学的根拠
この記事は、入力された研究報告書で明示的に引用されている最高品質の医学的根拠にのみ基づいています。以下に示すリストは、実際に参照された情報源と、提示された医学的指針への直接的な関連性を示したものです。
- MSDマニュアル: 本記事におけるアナプラズマ症の臨床症状、診断、治療に関する指針は、引用資料に記載されているMSDマニュアルの専門的情報に基づいています1。
- 国立感染症研究所(NIID)および厚生労働省(MHLW)の報告書: 日本国内の発生状況、疫学データ、およびマダニ媒介感染症に関する公衆衛生上の課題に関する記述は、これらの機関が公表した報告書や資料に依拠しています78。
- 査読付き学術論文: 病原体の詳細、臨床経過、診断方法の比較、および治療選択肢に関する具体的な科学的知見は、PubMed Centralなどで公開されている複数の査読付き研究論文から得られた情報に基づいています21112。
要点まとめ
- アナプラズマ症は、マダニに咬まれることで感染する細菌性の疾患であり、日本では春から秋にかけてリスクが高まります。
- 主な症状は発熱、激しい頭痛、筋肉痛などインフルエンザに似ていますが、発疹は稀です。そのため、風邪と誤認されやすい特徴があります。
- 診断が遅れると重症化する危険性がありますが、ドキシサイクリンという抗生物質による早期治療が極めて効果的です。
- 最も重要な対策は予防です。野外活動時には長袖・長ズボンを着用し、DEETやイカリジンを含む虫除け剤を使用し、帰宅後にはマダニが付着していないか全身を確認することが不可欠です。
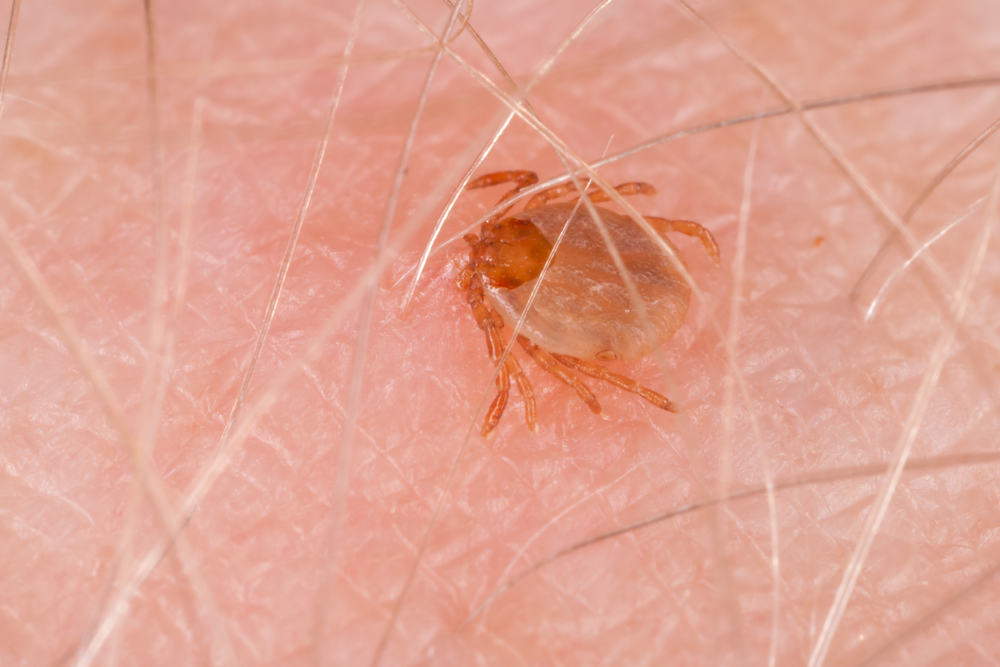
アナプラズマ症対策ガイド
マダニに咬まれたあと、「ただの風邪だろう」と思っていた発熱や頭痛が続くと、自分や家族が人顆粒球アナプラズマ症(HGA)ではないかと不安になる方も多いでしょう。SFTSやダニ媒介性脳炎のような「劇的な」症状が出ないぶん、見逃してしまうのではないかという恐怖もあります。さらに、日本ではまだ一般的な知名度が高くない病気であるため、どの程度危険なのか、いつ受診すべきなのかを判断しづらいという戸惑いもあるはずです。そんな不安を、医学的な根拠に基づいて一つずつ整理していくことが大切です。
本記事で解説されているように、HGAは適切なタイミングで診断され、ドキシサイクリンによる治療が行われれば、予後の良い「治療可能な感染症」です。一方で、発熱や倦怠感といった「インフルエンザ様」の症状だけでは、一般の方はもちろん、経験の浅い医師にとっても見分けがつきにくいのが現実です。そのギャップを埋めるために、まずは感染症全体の基礎知識や、どのような経路でヒトに病原体が入ってくるのかを俯瞰しておくと、HGAの位置づけやリスクをより正確に理解できます。体系立てて学びたい場合は、感染経路や症状、検査、治療、ワクチンまでを横断的に整理した感染症の完全ガイドを併せて読むことで、今回のアナプラズマ症を他の感染症との関係性の中でとらえやすくなるでしょう。
人顆粒球アナプラズマ症の本質的な問題は、「マダニが媒介する細菌が、顆粒球という白血球に感染することで、全身の炎症反応と多彩な症状を引き起こす」という点にあります。日本ではシュルツェマダニやヤマトマダニなどが媒介ベクターとして関与し、野生動物を自然宿主とする人獣共通感染サイクルの中にヒトが巻き込まれる形で感染が成立します。春から秋にかけての野外活動や山林での仕事、マダニの生息環境に近い地域での生活歴がある場合には、発熱や頭痛、強い倦怠感が「風邪」なのか「ダニ媒介感染症」なのかを慎重に見極める必要があります。蚊やダニなどの節足動物が病原体を運ぶ仕組みや、どのような地域・季節でリスクが高まるのかについては、デング熱やSFTSを含めたベクター感染全体を整理した虫が媒介する感染症の総合ガイドを参照すると、HGAが「どのような背景の中で発生しているのか」を立体的に理解できます。
具体的な対策の第一歩は、「マダニに咬まれない」機会をできるだけ減らすことです。本記事でも強調されているように、森林や草むら、高原のキャンプ場、里山のハイキングコースなどでは、長袖・長ズボンと帽子を着用し、裾や袖口をしっかり閉じて肌の露出を最小限にすることが重要です。また、DEETやイカリジンを含む虫よけ剤を適切に用いることで、マダニを含む節足動物からの吸血リスクを減らせます。帰宅後にはシャワーを浴び、頭皮や耳のうしろ、わきの下、鼠径部、膝の裏などマダニが付着しやすい部位を全身チェックする習慣をつけると、早期発見にもつながります。洋服や持ち物、ペットの被毛も含めた「トータルチェック」のコツや、刺咬後の初期対応については、危険な生物ごとの症状と対処を整理した虫刺され・咬傷の完全ガイドが具体的なイメージ作りに役立つでしょう。
もし実際にマダニに咬まれたことが分かった場合、ワセリンや熱したマッチで無理に外そうとせず、可能であれば早期に皮膚科や外科などの医療機関で専門的に除去してもらうことが推奨されます。そのうえで、1〜2週間のあいだに高熱、悪寒、強い頭痛、筋肉痛、消化器症状などが出現した場合には、必ず「いつどこでマダニに咬まれたか」を医師に伝え、HGAを含むダニ媒介感染症を念頭に置いた血液検査(白血球・血小板減少や肝酵素上昇など)やPCR検査について相談してください。HGAは適切なタイミングでドキシサイクリン治療を開始すれば、多くの症例で48時間以内に解熱し、重症化リスクを大きく下げられますが、バベシア症のような他のダニ媒介疾患が重なっているケースでは、貧血や腎障害など別の合併症にも注意が必要です。赤血球に寄生する原虫感染としての特徴や、検査・治療のポイントを整理したバベシア症の解説を併せて読むと、診断やフォローアップの際に何に注意すべきかがより明確になるはずです。
忘れてはならないのは、HGAには現時点でヒト用ワクチンが存在せず、予防の主軸はあくまで「マダニに咬まれない生活習慣」と「咬まれたあとの適切な観察・受診」にあるという点です。特に高齢者や免疫抑制状態にある方では、診断と治療の遅れが多臓器不全やDICなどの重篤な合併症につながるリスクが高くなります。また、同じマダニを介してSFTSやダニ媒介性脳炎など複数の疾患が存在する地域では、「どの病気か」を一つに決めつけず、症状と検査所見を総合して評価していく姿勢が重要です。発疹が目立たない、刺し口がはっきりしないといったHGA特有の「陰性所見」も含めて、疑わしいサインを軽視しないようにしましょう。
HGAは、日本におけるマダニ媒介感染症のなかで「巧妙に偽装する」タイプの疾患ですが、本記事で整理されているようなリスク認識と行動計画を身につけておけば、必要以上に恐れる病気ではありません。野外活動を楽しむ際には、予防策を習慣として取り入れ、万一マダニに咬まれた場合には、冷静に経過を観察しながら早めに医療機関へ相談することが、自分と家族を守る最も確実な方法です。今日得た知識をもとに、まずは次の外出から「服装」「虫よけ」「帰宅後のチェック」という基本の3ステップを実践するところから始めてみてください。
アナプラズマ・ファゴサイトフィルムの微生物学と伝播経路
アナプラズマ症の脅威を正しく理解するためには、まず病原体の特性と、日本の生態系におけるその伝播サイクルを把握することが不可欠です。
病原体の詳細プロファイル
アナプラズマ・ファゴサイトフィルム(Anaplasma phagocytophilum)は、アナプラズマ科に属するグラム陰性の偏性細胞内寄生細菌です8。この細菌の顕著な特徴は、白血球の一種である顆粒球に選択的に感染し、その細胞質内に「桑実胚(morulae)」と呼ばれる特徴的な細菌の集合体を形成する能力です2。この細胞親和性こそが、「人顆粒球アナプラズマ症」という病名の由来となっています。宿主細胞に侵入した細菌は、インターロイキン-10、IL-12、IFN-ガンマといったサイトカインの放出を伴う炎症誘発反応を引き起こし、持続的な組織損傷をもたらします2。
日本における人獣共通感染サイクル
日本において、A. phagocytophilumの自然界でのサイクルは、媒介動物と病原体保有宿主との間で維持されています。
- 媒介動物(ベクター): 主要なベクターは、特にシュルツェマダニ(Ixodes persulcatus)やヤマトマダニ(Ixodes ovatus)といったイクソデス属の硬いマダニです8。注目すべきことに、これらはライム病など他の疾患のベクターでもあり、患者における同時感染のリスクを生み出します11。
- 病原体保有宿主(リザーバー): 野生動物、特にげっ歯類が、この細菌の自然な病原体保有宿主として機能します8。ヒトは偶発的な宿主であり、マダニの生息環境に立ち入り、感染したマダニに咬まれることで感染します。
明確な区別:ヒトと家畜のアナプラズマ症
地域社会における混乱を避けるために、日本のヒトのアナプラズマ症と家畜のアナプラズマ症の違いを明確にすることは極めて重要です。「アナプラズマ症」という言葉で情報を検索すると両方に関連する結果が表示される可能性がありますが、これらは異なるリスク要因を持つ別個の疾患です。
- ヒトの疾患 (HGA): A. phagocytophilumによって引き起こされ、野生のイクソデス属マダニを介して感染します。
- 家畜の疾患(牛アナプラズマ症): 主にアナプラズマ・マージナーレ(Anaplasma marginale)によって引き起こされ、牛の赤血球に影響を与え、貧血や黄疸を引き起こします13。
日本において、A. marginaleを媒介する主要なベクターはオウシマダニ(Boophilus microplus)です。徹底的な駆除努力の結果、このマダニはその主要な生息地であった沖縄で根絶に成功しました。したがって、現在、国内での牛アナプラズマ症の蔓延リスクは無視できるレベルと見なされています14。現在の症例は輸入家畜に限定されており、厳格な検疫下で管理されているため、公衆衛生上または国内の家畜群に対する脅威とはなっていません。この違いを明確にすることは、公衆が国産の肉や牛乳の食品安全について不必要に心配するのではなく、野生のマダニから来る真のリスクに集中するのを助ける、必須の「情報衛生」活動です。
人顆粒球アナプラズマ症(HGA)の臨床経過
人顆粒球アナプラズマ症は、軽度で一過性の症状から、生命を脅かす重篤な合併症まで、多様な臨床スペクトラムを示します。
潜伏期間と症状
- 潜伏期間: 症状は通常、感染したマダニに咬まれてから約1〜2週間後に突然現れます2。
- 一般的な症状: この疾患は通常、高熱、悪寒、激しい頭痛、倦怠感、全身の筋肉痛といった、非特異的なインフルエンザ様の兆候で発症します1。吐き気、嘔吐、咳などの消化器症状も発生することがあります1。
- 発疹の稀さ: HGAを他のリケッチア症(日本紅斑熱など)と区別する重要な臨床的特徴は、発疹が稀であることです。発疹は患者の10%未満にしか現れず、これは鑑別診断において価値のある陰性所見です1。
重篤な症状と危険因子
- 潜在的な合併症: 稀ではありますが、診断が遅れるとHGAは危機的な状態に進行する可能性があります。これらの合併症には、播種性血管内凝固症候群(DIC)、多臓器不全、痙攣、昏睡などがあります1。横紋筋融解症や腎不全も報告されています12。
- 高リスク群: 重症化および死亡のリスクは、高齢者や免疫不全状態にある人々(HIVなどの疾患、またはコルチコステロイド、がん化学療法、臓器移植後の免疫抑制剤による治療を受けている人々)で著しく増加します1。
日本における疫学
HGAの確定症例は、主に西日本の高知県、静岡県、岡山県、和歌山県、鹿児島県、長野県などで確認・報告されています7。これはリスクが特定の地域に限定されていないことを示唆しています。しかし、症状が非特異的であるため、病原体は十分に認識されておらず、実際の発生率は不明確なままである可能性が高いです6。
迅速かつ有用な参照ツールを提供するため、以下の表ではHGAの主要な臨床的特徴を、日本における他の重要なマダニ媒介疾患と比較しています。この表は、早期発見と診断の方向付けを支援する、微妙かつ重要な違いを浮き彫りにします。
| 特徴 | 人顆粒球アナプラズマ症 (HGA) | 重症熱性血小板減少症候群 (SFTS) | 日本紅斑熱 (JSF) | ダニ媒介性脳炎 (TBE – 主に北海道) |
|---|---|---|---|---|
| 病原体 | 細菌 (A. phagocytophilum) | ウイルス (SFTSV) | 細菌 (R. japonica) | ウイルス (TBEV) |
| 日本の主要ベクター | イクソデス属 (例: シュルツェマダニ) | フタトゲチマダニ | キチマダニ, フタトゲチマダニ | イクソデス属 (例: シュルツェマダニ) |
| 潜伏期間 | 1–2週間2 | 6–14日15 | 2–8日16 | 7–14日17 |
| 主要症状 | 高熱、頭痛、筋肉痛2 | 高熱、重度の消化器症状18 | 高熱、頭痛、発疹16 | 発熱、重度の神経症状17 |
| 発疹 (Hasshin) | 稀 (<10%)1 | 稀18 | 非常に一般的、点状出血様16 | 発生可能性あり |
| 刺し口 (Sashikuchi) | 稀 | 約23%の症例で見られる19 | 非常に一般的 (約70–82%)19 | 可能性あり |
| 白血球 (WBC) | 減少 (白血球減少症)11 | 減少 (白血球減少症)18 | 正常または増加19 | 変動 |
| 血小板 | 減少 (血小板減少症)11 | 重度の減少 (血小板減少症)18 | 通常減少19 | 変動 |
| 致死率 | 低い (<1%) 治療時11 | 高い (10–30%)15 | 低いが致死的となりうる20 | 高い (極東型で20–40%)17 |
診断への道筋:臨床的疑いから確定診断まで
HGAの診断は多段階のプロセスであり、臨床的な鋭敏さと検査室での検査の適切な利用が求められます。
臨床的疑いの重要性
初期症状が非特異的であるため、診断は臨床医が手がかりを結びつける能力に大きく依存します。HGAを疑うための基本的な公式は、「急性発熱性の病態 + マダニへの曝露の可能性のある病歴(例:ハイキング、林業、流行地域での生活) + 示唆的な検査異常」です2。重症化のリスクがあるため、臨床的に強く疑われる場合は、確定診断検査の結果を待たずに経験的治療を開始すべきです1。
ステップ1:初期検査評価
- 全血球計算 (CBC): 病気の最初の1週間に見られる白血球減少、血小板減少、および相対的なリンパ球減少の三徴候は、非常に強力な手がかりとなります11。一部の研究では、白血球数と血小板数が正常または高い場合、CBCの結果を用いてアナプラズマ症を除外できる可能性が示唆されており、これにより不要なPCR検査の乱用を減らすことができると提案されています21。
- 肝機能検査 (LFTs): 肝酵素(AST, ALT)の軽度から中等度の上昇は、非常によく見られる所見です11。
ステップ2:直接観察(補助的、非決定的)
- 末梢血塗抹標本: 血液塗抹標本の顕微鏡検査により、顆粒球の細胞質内に桑実胚(morulae)を検出できることがあります2。
- 限界: この方法の感度は非常に変動しやすく(20–80%)、抗生物質治療を開始すると著しく低下します。したがって、塗抹標本の結果が陰性であってもHGAを否定することはできません22。
ステップ3:確定診断検査
- ポリメラーゼ連鎖反応 (PCR): これは疾患の急性期における第一選択の検査です。PCRは全血検体中のA. phagocytophilumのDNAを検出します。この方法は、治療開始前または開始直後において非常に高い感度と特異度を持っています1。
- 血清学的検査 (IFA/ELISA): この方法は細菌に対する抗体を検出します。抗体が形成されるまでに時間がかかるため、急性期の診断には役立ちません。その主な役割は、急性期の血液検体と、2〜4週間後に採取された回復期の血液検体との間で抗体価が少なくとも4倍に上昇することを示すことにより、遡及的に確定診断を行うことです11。
以下の表は、各診断法の利点、欠点、および最適な適用時期をまとめたものです。
| 診断方法 | 利点 | 欠点 | 最適な時期/応用 |
|---|---|---|---|
| 顕微鏡検査 (血液塗抹) | 広く利用可能、迅速。 | 感度が低い/変動、専門知識が必要、特異度に限界。 | 急性期 (最初の1週間)、特にPCRが利用できない場合22。 |
| PCR | 急性期における高い感度と特異度、決定的。 | 抗生物質投与後/疾患の後期では感度が低下。 | 急性期診断のゴールドスタンダード22。 |
| 血清学的検査 (IFA/ELISA) | 過去の感染を確定、疫学研究に有用。 | 急性期診断には不向き、交差反応の可能性あり。 | ペア血清による遡及的確認22。 |
| 培養 | 非常に高い特異度、細菌の生存能力に関するゴールドスタンダード。 | 非常に低い感度、時間がかかる、高度な技術が必要。 | 主に研究/参照検査室向け22。 |
治療管理と予後
迅速かつ適切な治療が、HGAの転帰を決定する重要な要素です。
第一選択治療:ドキシサイクリン
テトラサイクリン系の抗生物質であるドキシサイクリンは、年齢を問わず、成人および小児のHGA治療において議論の余地のない第一選択薬です2。
- 用量と投与法: 成人の標準的な用量は、100mgを1日2回経口投与します2。
- 治療期間: 治療は解熱後少なくとも3日間継続すべきであり、典型的な総治療期間は7〜14日間です2。ライム病との同時感染が疑われる場合は、より長いコース(14日間)が検討されることがあります23。
- 小児への使用に関する注意: 研究により、短期間のドキシサイクリン投与は小児にとって安全であり、永久歯の着色を引き起こさないことが証明され、古い懸念は払拭されています1。
期待される臨床的反応
ドキシサイクリンによる治療は、通常、迅速な臨床的改善をもたらします。発熱は通常24〜48時間以内に下がります22。この期間内に患者が反応しない場合は、診断の再検討、または他の同時感染症や合併症の検索が必要です23。
特別集団における管理
- 妊婦: リファンピシンが代替療法として検討されたことがありますが、ドキシサイクリンが依然として最も効果的な治療法であり、重症感染症の場合にはその利益がリスクを上回る可能性があります。これは専門家の助言を必要とする複雑な決定です23。
予後
迅速かつ適切な治療が行われれば、HGAの予後は非常に良好で、ほとんどの患者は完全に回復します11。診断と治療の遅れは、特に高リスク群において、重篤な合併症や死亡のリスクを著しく高めます11。一部の患者は、治療が成功した後でも、数週間にわたって頭痛や倦怠感などの持続的な症状を経験することがあります1。
包括的予防・行動指針(アクションプラン)
このセクションでは、これまでのすべての分析を、日本の公衆にとって実践的で実行可能なガイドラインに転換します。これには、積極的な予防策と曝露後の対応手順が含まれます。
能動的予防策:マダニ刺咬リスクの低減
環境認識
個人防護策(「鎧」の層)
- 服装: 長袖のシャツと長ズボンを着用します。シャツはズボンの中に、ズボンの裾は靴下やブーツの中に入れます。帽子をかぶります。マダニを発見しやすいように、明るい色の服を選びましょう1。
- 行動: 整備された道を歩きます。地面に直接座ったり横になったりするのを避けます。衣服やバッグはシートの上に置くか、密閉された袋に入れ、直接地面に置かないようにします1。
化学的防護(「盾」の層)
虫除け剤の使用は、重要な追加の保護手段です。日本では、主にDEET(ディート)とイカリジンという2つの有効成分が使用されています。適切な製品の選択は、年齢、リスクレベル、個人の好みに依存します。
| 特徴 | DEET (ディート) | Icaridin (イカリジン) |
|---|---|---|
| 作用機序 | 昆虫の感覚受容体を混乱させる。 | 昆虫の感覚受容体を混乱させる。 |
| マダニへの効果 | 効果的30。 | 効果的31。 |
| 年齢制限(日本) | 生後6ヶ月未満には使用しない。12歳未満の子供には使用制限あり。濃度30%は12歳以上のみ対象30。 | 年齢や使用回数の制限なし32。 |
| 衣類/プラスチックへの影響 | 一部の合成繊維やプラスチックを損傷する可能性あり。 | 通常、衣類やプラスチックに安全33。 |
| 匂い | 特有の化学臭。 | 微香性または無臭32。 |
| 日本での一般的な濃度 | 10% (標準), 30% (医薬品)。 | 5%, 10%, 15%。 |
| 最適な使用場面 | 高リスク環境にいる成人。 | 小さな子供がいる家庭、日常的な使用、匂いや肌への刺激に敏感な人。 |
| 製品例 | サラテクト, 虫よけキンチョール34。 | 天使のスキンベープ, プレシャワー32。 |
曝露後プロトコル:野外活動後の対処法
体系的なチェック
- 帰宅後すぐに、全身をチェックしてマダニを探します。頭皮、耳の後ろ、首、脇の下、鼠径部、膝の裏など、柔らかく暖かい皮膚の領域に特に注意を払います15。
- 帰宅後すぐにシャワーを浴びて、まだ皮膚に付着していないマダニを洗い流します26。
- 衣服、道具、ペットをチェックします。衣服は高温で10分間乾燥させるとマダニを殺すことができます26。
皮膚に付着したマダニへの正しい対応
ワセリン、マニキュア、熱したマッチなどの民間療法は使用しないでください。これらの方法はマダニを刺激し、体液を傷口に逆流させ、感染リスクを高める可能性があります1。マダニの体を潰したり、強くつまんだりしないでください1。
推奨される行動: 専門的な除去のために医療機関、できれば皮膚科または外科を受診してください28。医療機関では、口器を含むマダニ全体が確実に取り除かれます。医療機関への受診が不可能な場合は、先の尖ったピンセットを使い、できるだけ皮膚表面に近い部分でマダニを挟み、一定の力で真上にまっすぐ引き抜きます。
咬まれた後の経過観察
マダニに咬まれた後は、数週間にわたって健康状態を注意深く観察してください。発熱、頭痛、筋肉痛、発疹などの症状が現れた場合は、直ちに医師の診察を受けてください。医師には、いつ、どこでマダニに咬まれた可能性があるかを伝えることが極めて重要です。この情報は正確な診断のために不可欠です28。
よくある質問
アナプラズマ症は人から人へうつりますか?
いいえ、うつりません。アナプラズマ症は、感染したマダニに咬まれることによってのみ感染し、人から人への直接感染はありません1。
自分でマダニを取り除いた場合でも、病院に行くべきですか?
はい、受診することが強く推奨されます。マダニの口器が皮膚内に残っていないかを確認し、万が一の感染症発症に備えて、いつどこで咬まれたかを医師に伝えておくことが重要だからです38。特に皮膚科の受診が望ましいです。
アナプラズマ症に対するワクチンはありますか?
いいえ、現在のところ、人に対するアナプラズマ症の有効なワクチンはありません23。そのため、マダニに咬まれないための予防策が最も重要になります。
国産の牛肉は安全に食べられますか?
はい、完全に安全です。牛に感染するアナプラズマ症は、人に感染するタイプとは異なる病原体によるものであり、その媒介マダニは日本国内(沖縄)で根絶されています14。国内の食肉供給に対するリスクはありません。
結論
本報告書では、日本における潜在的な公衆衛生上の脅威であるアナプラズマ症について深く分析しました。他のマダニ媒介疾患ほど一般的ではありませんが、アナプラズマ症のリスクは現実のものであり、その病原体とベクターが国内に存在するため、広範囲にわたり、過小評価されている可能性があります7。
中心的なメッセージは、アナプラズマ症は治療可能な疾患であるものの、その非特異的な症状が故に、公衆と医療専門家の双方に高いレベルの認識が求められるということです。診断の遅れは深刻な結果につながる可能性がありますが、警戒心を持つことで、この病気は効果的に管理できます。
「予防、確認、対応」のモデルが、最も包括的な防御戦略です:
- 予防: 野外活動に参加する際は、防護服と適切な虫除け剤を使用する。
- 確認: 外出後は毎回、自分自身、家族、ペットの体を体系的にチェックする。
- 対応: マダニの除去には専門的な医療援助を求め、症状が現れた場合は直ちに医師に相談し、常にマダニに咬まれたことを伝える。
知識と明確な行動計画を身につけることで、日本の公衆はアナプラズマ症やその他のマダニ媒介疾患からのリスクを大幅に低減し、自身と地域社会の健康を守ることができます。
免責事項本記事は情報提供のみを目的としており、専門的な医学的助言に代わるものではありません。健康に関する懸念がある場合、または健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- MSDマニュアル プロフェッショナル版. エーリキア症およびアナプラズマ症 [インターネット]. Kenilworth (NJ): Merck & Co.; [2025年7月19日引用]. Available from: https://www.msdmanuals.com/ja-jp/professional/13-%E6%84%9F%E6%9F%93%E6%80%A7%E7%96%BE%E6%82%A3/%E3%83%AA%E3%82%B1%E3%83%83%E3%83%81%E3%82%A2%E3%81%A8%E3%81%9D%E3%81%AE%E8%BF%91%E7%B8%81%E5%BE%AE%E7%94%9F%E7%89%A9/%E3%82%A8%E3%83%BC%E3%83%AA%E3%82%AD%E3%82%A2%E7%97%87%E3%81%8A%E3%82%88%E3%81%B3%E3%82%A2%E3%83%8A%E3%83%97%E3%83%A9%E3%82%BA%E3%83%9E%E7%97%87
- Dumic I, Jevtic D, Veselinovic M, et al. Anaplasma Phagocytophilum. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK513341/
- 厚生労働省. 重症熱性血小板減少症候群(SFTS)に関するQ&A [インターネット]. [2025年7月19日引用]. Available from: https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/kekkaku-kansenshou19/sfts_qa.html
- Kato H, Yamagishi T, Shimada T, et al. Severe Fever with Thrombocytopenia Syndrome: Japan under Threat from Life-threatening Emerging Tick-borne Disease. Jpn J Infect Dis. 2020;73(6):449-457. doi:10.7883/yoken.JJID.2020.697. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC7676996/
- 日本ダニ媒介性脳炎コンソーシアム. ダニ媒介性脳炎の日本での発生状況 [インターネット]. [2025年7月19日引用]. Available from: https://www.tick-borne-encephalitis.jp/about/domestic-risk
- 厚生労働科学研究成果データベース. ダニ媒介性細菌感染症の診断・治療体制構築とその基盤となる技術・情報の体系化に関する研究 [インターネット]. [2025年7月19日引用]. Available from: https://mhlw-grants.niph.go.jp/project/24281
- 厚生労働省. ダニ媒介感染症の課題 [インターネット]. 2020. Available from: https://www.mhlw.go.jp/content/10900000/000610430.pdf
- 国立感染症研究所. IASR 31-12 Neoehrlichia mikurensis感染症, マダニ媒介疾患, PCR [インターネット]. 2010. Available from: https://idsc.niid.go.jp/iasr/31/370/kj3701.html
- 国立感染症研究所. 国内に生息するマダニからのアナプラズマ属菌の検出 [インターネット]. 2006. Available from: https://idsc.niid.go.jp/iasr/27/312/dj312d.html
- Stuen S, Granquist EG, Silaghi C. Guidelines for the Direct Detection of Anaplasma spp. in Diagnosis and Epidemiological Studies. Vector Borne Zoonotic Dis. 2017;17(1):16-24. doi:10.1089/vbz.2016.1963. Available from: https://pubmed.ncbi.nlm.nih.gov/28055579/
- Bakken JS, Dumler JS. Clinical diagnosis and treatment of human granulocytotropic anaplasmosis. Ann N Y Acad Sci. 2006;1078:236-47. doi:10.1196/annals.1374.042. Available from: https://pubmed.ncbi.nlm.nih.gov/17114714/
- Paparone P, Paparone M. Anaplasmosis: An emerging tick-borne disease of importance in Canada. Can Commun Dis Rep. 2018;44(12):315-321. Published 2018 Dec 6. doi:10.14745/ccdr.v44i12a01. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC6278667/
- 中央畜産会. 牛のピロプラズマ病とアナプラズマ病(平成24年3月) [インターネット]. [2025年7月19日引用]. Available from: https://jlia.lin.gr.jp/eiseis/pdf/usi/piro_ana.pdf
- 農研機構. 動物衛生研究部門:家畜疾病図鑑Web:アナプラズマ症 [インターネット]. [2025年7月19日引用]. Available from: https://www.naro.go.jp/laboratory/niah/disease_dictionary/houtei/152163.html
- 厚生労働省. ダニ媒介感染症 [インターネット]. [2025年7月19日引用]. Available from: https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000164495.html
- 岐阜県. ダニが媒介する感染症 [インターネット]. [2025年7月19日引用]. Available from: https://www.pref.gifu.lg.jp/page/10611.html
- One Healthフロンティア卓越大学院プログラム. 国内6例目のダニ媒介脳炎の患者を確認 [インターネット]. [2025年7月19日引用]. Available from: https://onehealth.vetmed.hokudai.ac.jp/social_action/43/
- 厚生労働省. 250829 SFTS情報提供事務連絡 [インターネット]. 2013. Available from: https://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou19/dl/20130829-01.pdf
- 大分県. SFTSと日本紅斑熱の臨床データ比較 [インターネット]. [2025年7月19日引用]. Available from: https://www.pref.oita.jp/uploaded/attachment/2232591.pdf
- 熊本市. ダニ媒介感染症に注意しましょう(SFTS、つつが虫病、日本紅斑熱など) [インターネット]. [2025年7月19日引用]. Available from: https://www.city.kumamoto.jp/kiji0039312/index.html
- Kollars MA, Smith G, Feasi J. Use of Routine Complete Blood Count Results to Rule Out Anaplasmosis Without the Need for Specific Diagnostic Testing. J Prim Care Community Health. 2019;10:2150132719846205. doi:10.1177/2150132719846205. Available from: https://pubmed.ncbi.nlm.nih.gov/31044232/
- Veselinovic M, Jevtic D, Dumic I. Human granulocytotropic anaplasmosis—A systematic review and analysis of the literature. Eur J Intern Med. 2024;124:10-18. doi:10.1016/j.ejim.2024.03.023. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC11326711/
- Ismail N, McBride JW. Anaplasmosis: An emerging tick-borne disease of importance in humans. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 26th ed. Elsevier; 2020:chap 321.
- Eisai Co., Ltd. エーリキア症 [インターネット]. [2025年7月19日引用]. Available from: https://www.eiken.co.jp/uploads/modern_media/literature/MM0805_01.pdf
- 福岡県庁. マダニによる人獣共通感染症に注意しましょう [インターネット]. [2025年7月19日引用]. Available from: https://www.pref.fukuoka.lg.jp/contents/kansen2013021501.html
- 北海道. ダニ媒介感染症について [インターネット]. [2025年7月19日引用]. Available from: https://www.pref.hokkaido.lg.jp/hf/kst/20210922dani.html
- O’Laughlin KN, Stancil N, Pilgard MA, et al. Analysis of Differences in Characteristics of High-Risk Endemic Areas of Anaplasmosis, Ehrlichiosis, and Lyme Disease in the United States. Open Forum Infect Dis. 2024;11(2):ofae025. Published 2024 Feb 2. doi:10.1093/ofid/ofae025.
- 長崎県. ダニ媒介感染症の予防 [インターネット]. [2025年7月19日引用]. Available from: https://www.pref.nagasaki.jp/object/kenkaranooshirase/oshirase/299534.html
- 林野庁. 森林内等の作業におけるダニ刺咬予防対策 [インターネット]. [2025年7月19日引用]. Available from: https://www.rinya.maff.go.jp/j/routai/anzen/daniyoboutaisaku.html
- アース製薬. ディートとは | 虫よけ剤サラテクト [インターネット]. [2025年7月19日引用]. Available from: https://www.earth.jp/saratect/safety/deet/
- アース製薬. イカリジンとは | 虫よけ剤サラテクト [インターネット]. [2025年7月19日引用]. Available from: https://www.earth.jp/saratect/safety/icaridin/
- フマキラー. 「イカリジン」スペシャルサイト [インターネット]. [2025年7月19日引用]. Available from: https://fumakilla.jp/icaridin/
- KINCHO. イカリジンって何? [インターネット]. [2025年7月19日引用]. Available from: https://www.kincho.co.jp/icaridin/
- EPARKくすりの窓口. 【薬剤師が解説】虫よけのおすすめ商品12選を徹底比較 [インターネット]. [2025年7月19日引用]. Available from: https://www.kusurinomadoguchi.com/column/articles/insect-repellent-recommended
- 楽天市場. 虫除け マダニ イカリジン [インターネット]. [2025年7月19日引用]. Available from: https://search.rakuten.co.jp/search/mall/%E8%99%AB%E9%99%A4%E3%81%91+%E3%83%9E%E3%83%80%E3%83%8B+%E3%82%A4%E3%82%AB%E3%83%AA%E3%82%B8%E3%83%B3/
- いのうえ皮ふ科. マダニに咬まれたら切開除去・洗浄が必要です~早めに皮膚科を受診してください [インターネット]. [2025年7月19日引用]. Available from: https://www.inoue-hifu.com/column/2017/5127/
- みんなの家庭の医学 WEB版. マダニに吸血されたときの対処法 [インターネット]. [2025年7月19日引用]. Available from: https://kateinoigaku.jp/qa/1927
- 東京都健康安全研究センター. マダニにご注意! ~マダニQ&A~ [インターネット]. [2025年7月19日引用]. Available from: https://www.tmiph.metro.tokyo.lg.jp/kj_kankyo/madani/
- 日本皮膚科学会. Q3マダニ類に刺されたらどうすればよいですか? [インターネット]. [2025年7月19日引用]. Available from: https://www.dermatol.or.jp/qa/qa19/q03.html
- 因島総合病院. Vol. 25 マダニ刺症 について [インターネット]. [2025年7月19日引用]. Available from: https://innoshima-hospital.jp/2013/09/01/kenkou_025/