[mwai_chatbot id=”default”]
この記事の科学的根拠
この記事は、入力された研究報告書で明示的に引用されている最高品質の医学的根拠にのみ基づいて作成されています。以下は、参照された実際の情報源と、提示された医学的指導との直接的な関連性を示したリストです。
- StatPearls (米国国立生物工学情報センター): ウェレンス症候群の診断基準、病態生理、および緊急経皮的冠動脈インターベンション(PCI)の必要性に関する指針は、この権威ある医学知識データベースに基づいています。
- 米国心臓病学会 (ACC): 運動負荷試験の禁忌や早期介入の重要性に関する勧告は、ACCが臨床医向けに発表した指針に基づいています。
- The New England Journal of Medicine (NEJM): 日本国内の具体的な症例として、松下記念病院の医師らによる報告を引用し、この症候群が日本人にとっても現実的な脅威であることを示しています。
- 日本循環器学会 (JCS) ガイドライン: 日本における診断と治療の標準的なアプローチが、JCSの公式ガイドラインに準拠していることを確認するために参照しています。
- Life in the Fast Lane (LITFL): 心電図の動的な変化(偽正常化など)に関する詳細な解説は、救急医療教育の分野で高く評価されているこの情報源に基づいています。
要点まとめ
- ウェレンス症候群は、心筋梗塞の「最終警告」とも言える極めて危険な状態です。
- 最も特徴的な心電図の異常は、胸の痛みが治まった「無症状期」に現れるため、見過ごされやすいという致命的な特徴があります。
- 原因は、心臓の最も重要な血管である左前下行枝(LAD)の重度の狭窄であり、突然死に直結する可能性があります。
- この状態で運動負荷試験(トレッドミル検査など)を行うことは絶対に禁忌であり、心筋梗塞を誘発する危険性が極めて高いです。
- 診断された場合、唯一の正しい治療法は、緊急カテーテル治療(経皮的冠動脈インターベンション)です。症状がないからといって様子を見ることは許されません。
ウェレンス症候群と痛み消失後の対応
胸の激しい痛みがいったん治まると、「もう大丈夫かもしれない」とほっとしつつも、心電図でウェレンス症候群と指摘されて不安が強くなっている方も多いでしょう。症状がないのに「今がむしろ一番危険な時期」と言われると、何を信じてどう行動すればよいのか迷ってしまいますよね。この記事で説明されているように、この状態はまさに心筋梗塞直前の「最終警告」にあたるため、自己判断で様子を見るのは非常に危険です。まずは、この不安が「大げさ」ではなく、心臓からの真剣なメッセージであることを理解するところから一緒に整理していきましょう。
“`
ウェレンス症候群は、胸痛が落ち着いた「無症状の時間帯」にこそ特徴的な心電図変化が現れる、非常に紛らわしい病態です。本編では、その仕組みや危険性、受診の緊急度について丁寧に解説していますが、あわせて心臓と血管全体の背景にある病気の流れを押さえておくと、なぜここまで慎重な対応が必要なのかがよりはっきり見えてきます。心筋梗塞や狭心症、心不全、不整脈などの関係性や、動脈硬化がどのように進行していくのかは、心血管疾患の総合ガイドで体系的に整理されていますので、全体像をつかみながら今回のウェレンス症候群の位置づけを確認してみてください。
ウェレンス症候群の本質は、心臓の前壁を養う左前下行枝(LAD)の根元近くに、動脈硬化による高度な狭窄が存在していることにあります。記事でも詳しく述べられているように、プラークが破綻して一時的に完全閉塞→激しい胸痛→体の線溶系などでかろうじて再開通→痛みが消える、という「血管の閉塞と再開通の物語」が心筋で繰り返され、その過程でA型・B型の特徴的なT波異常や偽正常化が現れます。これは、心血管疾患全体の共通メカニズムである動脈硬化が末期段階まで進んだ状態であり、背景には高血圧、糖尿病、喫煙、そして血中脂質異常症と動脈硬化などのリスク因子が積み重なっていることが少なくありません。急性期の対応だけでなく、こうした慢性的な負担をどう減らしていくかも、再発予防には欠かせない視点です。
では、具体的に何から始めればよいのでしょうか。記事が強調しているように、「痛みがないから様子を見る」という判断は、ウェレンス症候群では最も避けるべき対応です。最近24時間以内に狭心症様の胸痛があったこと、現在は無症状だがV2・V3を中心に特徴的なT波異常があること、心筋トロポニンは大きく上がっていないことなどを、検査結果やメモを手元にまとめておき、循環器専門医に「心筋梗塞直前の不安定な状態ではないか」と率直に相談することが大切です。心筋梗塞の前段階で介入できるかどうかが予後を大きく左右するため、長期的には生活習慣や薬物療法も含めた心筋梗塞リスク全体の見直しが必要になります。リスク低減の具体的な選択肢については、心筋梗塞リスクを下げるためのアプローチも参考になります。
診断がついた、もしくはウェレンス症候群が強く疑われる場合、「唯一の正しい治療法は緊急カテーテル治療(PCI)」という点を忘れないことが重要です。本記事が紹介する症例でも、胸痛が治まった段階で心電図異常を見逃さず、ただちに心臓カテーテル検査とステント留置を行うことで、左前下行枝の90%狭窄から患者さんを救っています。PCIは、手首や足の血管からカテーテルを通して狭くなった冠動脈を内側から広げ、再び詰まりにくい状態を作る低侵襲な治療ですが、そのタイミングが遅れると広範囲の心筋壊死を招きかねません。PCIと外科的なバイパス手術の役割分担や長期成績については、PCIとバイパス手術の比較解説でさらに深く学ぶことができます。
同時に、「やってはいけないこと」をしっかり理解しておくことも欠かせません。ウェレンス症候群では、運動負荷心電図(トレッドミル検査など)は心筋梗塞や致死的不整脈を誘発しうる絶対禁忌であり、記事でもACCの勧告に沿って強く警告されています。また、強い胸痛が再燃しているのに「以前も自然に治まったから」と受診を先延ばしにしたり、自分で車を運転して病院へ向かったりすることも避けるべき行動です。胸痛のパターンや発生状況によっては、冠攣縮性狭心症など別の機序が隠れていることもあるため、夜間の胸痛や安静時の症状については夜間の胸痛と冠攣縮性狭心症も合わせて確認し、自己判断ではなく専門医の評価を受けることが大切です。
ウェレンス症候群は、「痛みが消えた=安心」という私たちの直感を裏切る、とても狡猾なサインです。しかし、その意味を正しく理解し、胸痛のエピソードと心電図変化をきちんと医師に伝え、適切なタイミングでPCIなどの治療につなげることができれば、大規模な心筋梗塞を防げる可能性は大きく広がります。この記事と関連ガイドを読み進めながら、ご自身や大切な人の症状を整理し、「今すぐ動くべきか」「どこに相談すべきか」を一つずつ具体的な行動に落とし込んでいきましょう。一人で不安を抱え込まず、心臓からの「最後の叫び」を受け止める一歩を、今日から踏み出してみてください。
“`
ウェレンス症候群とは?:心臓からの緊急警報
ウェレンス症候群は、不安定狭心症の一種であり、心臓の筋肉に血液を供給する主要な冠動脈の一つである「左前下行枝(LAD)」が、根本で深刻な狭窄(狭くなること)を起こしていることを示唆する、特徴的な心電図パターンを指します2。LADは心臓の前面の広い範囲に血液を送る非常に重要な血管であるため、「未亡人製造機(Widow-maker)」という恐ろしい異名を持ちます。この血管が完全に詰まると、広範囲の心筋が壊死する大規模な心筋梗塞を引き起こし、突然死に至る危険性が非常に高いのです。
この症候群の重大さは、1982年にオランダの循環器内科医であるヘイン・ウェレンス(Hein J. J. Wellens)博士らの研究によって初めて明らかにされました。彼の研究では、この特徴的な心電図を持つ患者を追跡したところ、適切なカテーテル治療を受けなかった場合、実に75%が数週間以内に大規模な前壁心筋梗塞を発症したと報告されています3。これは単なる「前兆」ではなく、まさに「最終警告」と呼ぶにふさわしい状態なのです。
この症候群は決して稀なものではなく、中国で行われたある研究によると、急性冠症候群で入院した患者のうち5.7%にウェレンス症候群が認められたと報告されています4。日本の厚生労働省の人口動態統計によれば、2022年には日本国内で31,527人もの人々が急性心筋梗塞で命を落としており5、その背後には見過ごされたウェレンス症候群の症例が隠れている可能性も否定できません。
見逃し厳禁!2つの心電図パターン(A型・B型)
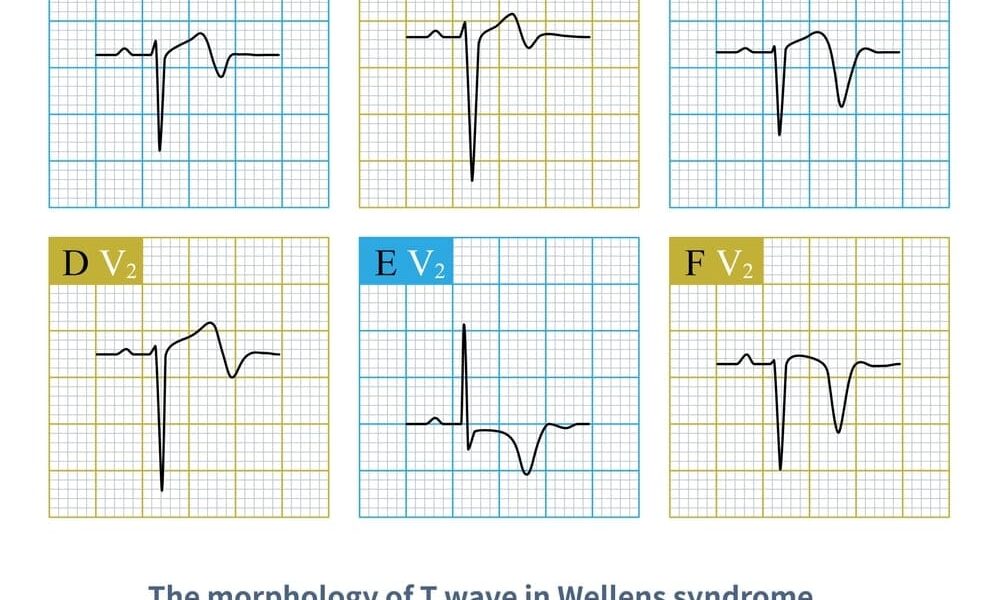
ウェレンス症候群の診断は、胸痛のない時期に記録された心電図に現れる特有の「T波」の異常に基づきます。T波は心臓の筋肉が興奮から回復する過程(再分極)を示す波形です。この症候群には、主に2つのパターンが存在します12。
- A型(Biphasic T-wave / 二相性T波): 全体の約25%に見られます。T波の前半が陽性(上向き)で、後半が陰性(下向き)になる特徴的な形をしています。
- B型(Deeply Inverted T-wave / 深い陰性T波): 全体の約75%に見られ、より一般的です。T波が深く、左右対称に下向きに反転します。
これらの変化は、心電図のV2、V3誘導(胸部の中心に近い位置)で最も顕著に見られます。重要なのは、これらの心電図変化は、患者が胸痛を訴えている最中には見られず、症状が治まっている時にのみ現れるという点です。
この典型的な症例は日本国内でも報告されています。2022年に世界で最も権威ある医学雑誌の一つである「The New England Journal of Medicine」に、松下記念病院(大阪府守口市)の本田咲子医師と川崎達也医師らが報告した症例では、58歳の男性が胸痛を訴えて救急外来を受診しました6。来院時には既に胸痛は消失していましたが、心電図ではウェレンス症候群A型に特徴的な二相性T波が認められました。この心電図所見に基づき、医師団は即座に緊急心臓カテーテル検査を行い、左前下行枝の90%にも及ぶ重度の狭窄を発見し、ステント留置術によって血流を再開させることに成功しました。この迅速かつ的確な判断が、患者を大規模な心筋梗塞から救ったのです。
最も危険な罠:「偽正常化」と心電図の動的な物語
ウェレンス症候群を理解する上で最も重要な概念は、心電図が決して静的なものではなく、「動的な物語」を語っているという事実です。特に危険なのが「偽正常化(pseudo-normalization)」と呼ばれる現象で、これは心筋梗塞が差し迫っていることを示す最後のサインかもしれません1。このプロセスは、以下の3つの段階で進行します。
- 第1段階:血管の閉塞(胸痛の発生)
左前下行枝のプラーク(粥腫)が破綻し、血栓が形成されて血管が一時的に完全に詰まります。この時、患者は激しい胸痛を経験します。心電図では、ST部分が上昇する典型的な心筋梗塞の波形(STEMI)が見られます。 - 第2段階:血管の再開通(痛みの消失とウェレンス波形の出現)
幸運にも、体内の血栓を溶かす機能(線溶系)が働くか、何らかの理由で血栓が移動し、血管が一時的に再開通します。すると、心筋への血流が再開し、患者の胸痛は嘘のように消え去ります。しかし、この「再灌流(さいかんりゅう)」の時期にこそ、心筋が一時的なダメージから回復する過程で、ウェレンス症候群に特徴的なA型またはB型の陰性T波が出現するのです。患者が「治った」と感じるこの瞬間こそ、医師が警戒すべき最大のサインです。 - 第3段階:血管の再閉塞(痛みの再発と「偽正常化」)
根本的な狭窄は治療されていないため、血管は再び閉塞する危険性が非常に高いです。胸痛が再発し、血管が再び詰まると、第2段階で見られた特徴的な陰性T波が消え、T波が陽性(上向き)に戻ることがあります。これは一見すると心電図が「正常化」したように見えるため、「偽正常化」と呼ばれます。しかし、これは改善の兆しでは全くなく、むしろ心筋が再び虚血状態に陥り、完全な心筋梗塞へと移行する寸前の極めて危険な状態を示しているのです。
この一連の流れは、ウェレンス症候群が単なる心電図のパターンではなく、いつ心筋梗塞が起きてもおかしくない不安定な病態であることを物語っています。痛みが消えたからと安心せず、胸痛が繰り返す場合は、直ちに専門医の診察を受けることが命を救う鍵となります。
診断の要点:症状、心電図、そして血液検査
ウェレンス症候群の診断は、臨床症状、心電図所見、および血液検査の結果を総合的に評価して行われます。米国心臓病学会(ACC)などが示す診断基準は、以下の通りです27。
| 項目 | 詳細な基準 |
|---|---|
| 臨床症状 | 最近(通常は24時間以内)に狭心症様の胸痛発作があったが、心電図記録時には無症状である。 |
| 心電図所見 | ・V2、V3誘導における特徴的なT波異常(A型またはB型)。 ・ST部分の上昇がなく(1mm未満)、Q波(心筋壊死を示す波)も認められない。 ・他の誘導における波形の異常は軽微。 |
| 心筋逸脱酵素 | 心筋トロポニンなどの血液検査の値が、正常範囲内またはごくわずかに上昇しているに留まる。 |
これらの基準が揃った場合、それは心臓が「嵐の前の静けさ」にあることを意味します。心筋はまだ広範囲には壊死していないものの、血流が極度に不安定な状態にあり、いつ血管が完全に詰まってもおかしくない状況です。この段階で正確な診断を下し、迅速に治療を開始することが極めて重要です。
なぜ起こるのか?:原因と危険因子
ウェレンス症候群の直接的な原因は、左前下行枝(LAD)の動脈硬化による高度な狭窄です2。動脈硬化とは、血管の内壁にコレステロールなどが蓄積してプラーク(粥腫)を形成し、血管が硬く、狭くなる状態を指します。このプラークが何らかのきっかけで破れると、それを修復しようと血小板が集まって血栓が形成され、血管を塞いでしまいます。
動脈硬化を進行させ、ウェレンス症候群のリスクを高める主な危険因子には、以下のようなものがあります。
- 高血圧
- 脂質異常症(高コレステロール血症など)
- 糖尿病
- 喫煙
- 加齢
- 心臓病の家族歴
- 肥満や運動不足などの生活習慣
特に、働き盛りの世代に多いストレス、不規則な食生活、喫煙習慣などは、血管に大きな負担をかけ、動脈硬化を急速に進行させる可能性があります。日本の特定健診(メタボ健診)などでこれらの危険因子を指摘されている方は、特に注意が必要です。
唯一の正しい治療法:緊急カテーテル治療
ウェレンス症候群と診断された場合、それは内科的緊急事態です。薬物療法だけで様子を見るという選択肢はあり得ません。唯一の確立された治療法は、緊急心臓カテーテル治療(経皮的冠動脈インターベンション、PCI)です28。
この治療は、手首や足の付け根の動脈からカテーテルと呼ばれる細い管を心臓まで挿入し、狭窄している冠動脈の部位を風船で広げ、ステントと呼ばれる金属製の網状の筒を留置して血管を内側から支え、安定した血流を確保するものです。日本循環器学会のガイドラインでも、このような不安定な状態の患者に対しては、早期の侵襲的治療戦略が推奨されています8。症状がないからといって治療を遅らせることは、心筋梗塞のリスクを放置することと同義であり、決して許されません。
【最重要警告】運動負荷試験は絶対禁忌!
ウェレンス症候群が疑われる患者に、運動負荷試験(トレッドミル検査など)を行うことは、心臓に負担をかけて需要と供給のバランスを崩し、心筋梗塞や致死的な不整脈を誘発する可能性が極めて高いため、絶対に行ってはなりません。これは、米国心臓病学会(ACC)も強く警告している重要な禁忌事項です7。
[mwai_chatbot id=”default”]
結論
ウェレンス症候群は、「痛みが消えたから大丈夫」という人間の最も自然な感覚を裏切る、非常に狡猾で危険な心臓病の前兆です。その本質は、心臓の最も重要な血管が破綻寸前であることを示す、心電図上に現れた「最後の叫び」に他なりません。
この記事を通じて、JHO編集委員会が最も伝えたいメッセージは一つです。「繰り返す胸痛があった後、たとえ症状が治まっても、決して自己判断で安心しないでください」。その安心感の裏で、あなたの心臓は静かに、しかし確実に危険な状態へと進行している可能性があります。特徴的な心電図の変化、特に偽正常化の危険性を知ることは、患者さん自身だけでなく、初期対応にあたる医療従事者にとっても極めて重要です。
もしあなたやあなたの大切な人が、本記事で解説したような症状を経験した場合は、ためらわずに循環器専門医のいる医療機関を受診してください。迅速な診断と適切なカテーテル治療が、取り返しのつかない大規模な心筋梗塞を防ぎ、あなたの未来を守る唯一の道なのです。
よくある質問
胸の痛みが完全に治まったのに、なぜ急いで病院に行く必要があるのですか?
ウェレンス症候群の最も危険な特徴は、まさにその点にあります。痛みが治まった時期は、冠動脈が一時的に再開通した「見せかけの安定期」であり、この時に心電図に特徴的な危険なサインが現れます1。しかし、血管の根本的な狭窄は全く改善しておらず、いつ再び詰まって大規模な心筋梗塞を起こしてもおかしくない、極めて不安定な状態です。したがって、症状がないこと自体が、緊急の専門的治療を必要とするサインなのです。
ウェレンス症候群は、会社の健康診断の心電図検査で分かりますか?
偶然、健康診断のタイミングが胸痛発作後の「無症状期」と重なれば、特徴的なT波の異常が発見される可能性はあります。しかし、心電図は動的に変化するため、検査の時点で異常が見られないことも十分にあり得ます1。健康診断で異常なしとされても、繰り返す胸痛などの自覚症状があれば、決して安心せずに必ず循環器専門医に相談し、症状がある時の状況を詳しく伝えることが重要です。
診断されたら、すぐに入院・手術が必要ですか?
この症候群になりやすい年代や性別はありますか?
ウェレンス症候群は、冠動脈の動脈硬化が原因であるため、一般的に動脈硬化の危険因子を持つ中高年の男性に多く見られます。具体的には、高血圧、糖尿病、脂質異常症、喫煙歴のある方がハイリスク群と言えます2。しかし、女性や若年者でも発症する可能性はあり、危険因子を持つ方は性別や年齢に関わらず注意が必要です。
免責事項この記事は情報提供のみを目的としており、専門的な医学的助言を構成するものではありません。健康上の懸念がある場合や、ご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- Cadogan M. Wellens Syndrome. Life in the Fast Lane. Updated October 2, 2021. Available from: https://litfl.com/wellens-syndrome-ecg-library/
- Miner B, Grigg S, Hart EH. Wellens Syndrome. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Updated March 18, 2024. Available from: https://www.ncbi.nlm.nih.gov/books/NBK482490/
- de Zwaan C, Bär FW, Wellens HJ. Characteristic electrocardiographic pattern indicating a critical stenosis high in left anterior descending coronary artery in patients admitted because of impending myocardial infarction. Am Heart J. 1982;103(4 Pt 2):730-6. doi:10.1016/0002-8703(82)90480-x.
- Zhou L, Liu H, Li S, Liu J, Tian G, Li C. Wellens’ syndrome: incidence, characteristics, and long-term clinical outcomes of 263 patients. BMC Cardiovasc Disord. 2022;22(1):159. doi:10.1186/s12872-022-02560-6. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC9013025/
- 厚生労働省. 人口動態調査 人口動態統計 確定数 死亡(2022年). e-Stat 政府統計の総合窓口. [引用日: 2025年7月22日]. Available from: https://www.e-stat.go.jp/dbview?sid=0003411672
- Honda S, Kawasaki T. Wellens’ Syndrome. N Engl J Med. 2022;387(12):e26. doi:10.1056/NEJMicm2201699. Available from: https://pubmed.ncbi.nlm.nih.gov/36130000/
- Mittal M, Kahlon G. Wellens Syndrome Important to Consider in Chest Pain: Key Points. American College of Cardiology. Published online January 20, 2023. Available from: https://www.acc.org/Latest-in-Cardiology/ten-points-to-remember/2023/01/20/17/59/wellens-syndrome
- 日本循環器学会. 急性冠症候群ガイドライン(2018年改訂版). J-Stage. 2019;110(1):78-114. Available from: https://www.jstage.jst.go.jp/article/naika/110/1/110_78/_article/-char/ja/