この記事の要点まとめ
- ステント治療は、動脈硬化で狭くなった血管を広げ、心筋梗塞や脳梗塞のリスクを減らす標準的な治療法です。
- 現在は、再狭窄のリスクを大幅に低減する「薬剤溶出性ステント(DES)」が主流となっています。
- 治療は局所麻酔で行われ、手首や足の付け根からカテーテルを挿入します。成功率は非常に高いですが、合併症のリスクも存在します。
- 術後は、血栓を防ぐための抗血小板薬の服用が最も重要です。食事療法や運動など、生活習慣の改善も予後を大きく左右します。
- 費用は公的医療保険が適用されます。術後のMRI検査も、一定期間後には安全に受けられることがほとんどです。
ステント治療の基礎知識
ステント治療を勧められると、「本当に必要なのか」「手術は痛くないか」「合併症や寿命への影響は?」と不安が一気に押し寄せてきます。特に、心筋梗塞や脳梗塞の再発を防ぐためと言われても、実際に自分の血管の中で何が起きるのかをイメージしにくく、恐怖心だけが先行してしまいがちです。この記事では、そうした不安を抱える方に寄り添いながら、ステント治療の仕組みと術後の生活について整理していきます。
“`
まず押さえておきたいのは、ステント治療が「血管を広げて血流を守る」ための標準的かつ有効な方法であり、多くのデータとガイドラインに支えられた治療だという点です。一方で、どんな治療にもメリットとリスクがあり、「やって終わり」ではなく、その後の薬物療法や生活習慣が予後を大きく左右します。このボックスでは、元の記事の内容を踏まえて、ステントが必要になる背景から術後の注意点までをコンパクトに整理しました。心血管全体の病気の位置づけや他の検査・治療も含めた大きな流れを知りたい場合は、サイト全体を俯瞰できる心血管疾患の総合ガイドもあわせて確認しておくと安心です。
ステント治療が必要になる根本原因は、多くの場合、加齢や高血圧、脂質異常症、糖尿病、喫煙などが積み重なって進行する動脈硬化です。心臓の冠動脈や脳へ向かう頸動脈の内側にコレステロールなどが沈着してプラークができ、血管の内腔が徐々に狭くなると、狭心症や心筋梗塞、脳梗塞といった重大なイベントにつながります。ステントはこの「狭くなった部分」を内側から広げて支える治療ですが、動脈硬化そのものを消し去るわけではありません。そのため、血管全体の病気である冠動脈疾患の全体像や、薬物療法・バイパス手術も含めた選択肢については、冠動脈疾患の包括的ガイドで整理しておくと、なぜ自分にステントが選ばれたのかをより納得しやすくなります。
実際のステント留置は、多くの場合「心臓カテーテル検査」と同じルート(手首や足の付け根の血管)からカテーテルを入れ、レントゲンで血管を映しながら行われます。局所麻酔下で意識は保たれたまま、狭くなった部分でバルーンを膨らませて血管を広げ、その後に薬剤溶出性ステントを押し広げて固定する、という流れです。事前には心電図や心エコー、CT、カテーテル検査などで血管の状態を詳しく評価し、どの血管にどのサイズのステントを使うかが検討されます。こうした手順のイメージがつくと、「何をされるのか分からない」という不安はかなり和らぎますので、検査から治療までの全体像をもう少し詳しく知りたい方は、カテーテルの安全性や効果をまとめた心臓カテーテル検査の解説記事も参考になるでしょう。
術後に最も重要なのは、ステント内で血栓ができる「ステント血栓症」を防ぐための抗血小板薬(アスピリン+P2Y12阻害薬など)の内服を、医師の指示どおり続けることです。新世代の薬剤溶出性ステントでは再狭窄の頻度は下がっていますが、糖尿病や腎臓病がある場合などは特に、血圧・コレステロール・血糖の管理や禁煙、減塩、適度な運動など、生活習慣全体を見直すことが欠かせません。心筋梗塞を起こした方にとっては、こうした取り組みが「どれくらい長く健康に生きられるか」に直結します。心筋梗塞後の生存率や予後を左右する要因についてさらに具体的なデータを知りたいときは、心筋梗塞後の寿命に関する専門記事も役立ちます。
一方で、ステント治療後も「少し胸が重い」「前と似たような痛みが出てきた」と感じることがあり、そのたびに「また詰まったのでは」と不安になる方も少なくありません。術直後の血腫や筋肉痛のような一過性の症状と、再狭窄や新たな心筋梗塞のサインとなる胸痛を区別することが大切です。特に、安静時にも続く強い胸の圧迫感や、冷や汗・息切れを伴う痛みが再び現れた場合は、自己判断で様子を見ず、すぐに医療機関を受診する必要があります。胸の痛みの種類や受診の目安をもう少し具体的に整理したいときは、さまざまな胸痛の原因と対処法を網羅した胸痛の総合ガイドを確認しておくと、いざというときの判断材料になります。
ステント治療は、適切な適応と手技、そして術後の薬物療法と生活改善が揃えば、心筋梗塞や脳梗塞のリスクを大きく下げる強力な武器になります。大切なのは、「ステントを入れたからもう安心」でも「怖いから何もできない」でもなく、自分の病気と治療の意味を理解し、主治医と相談しながら一歩ずつできることから取り組んでいくことです。不安や疑問があれば、一人で抱え込まずに医療者に率直に伝えながら、ステントとともに長く穏やかな日常を取り戻していきましょう。
“`
第1章 ステント治療の基本:なぜ必要?どんな仕組み?
ステント治療について理解するためには、まずなぜこの治療が必要になるのか、その原因から知ることが重要です。私たちの体の中の血管、特に心臓や脳に血液を送る重要な動脈が、知らず知らずのうちに危険にさらされていることがあります。
1.1. 動脈硬化と血管の狭窄:心臓や脳への危険信号
動脈硬化は、加齢、高血圧、脂質異常症、糖尿病、喫煙などの要因によって、動脈の壁が硬く、厚くなる状態です。この過程で、血管の内壁にコレステロールなどが溜まって「プラーク」と呼ばれる塊が形成されると、血液の通り道が狭くなります(狭窄)。この狭窄が心臓の冠動脈で起これば狭心症や心筋梗塞、脳へ続く頚動脈で起これば脳梗塞の原因となり、命に関わる事態を引き起こす可能性があります。
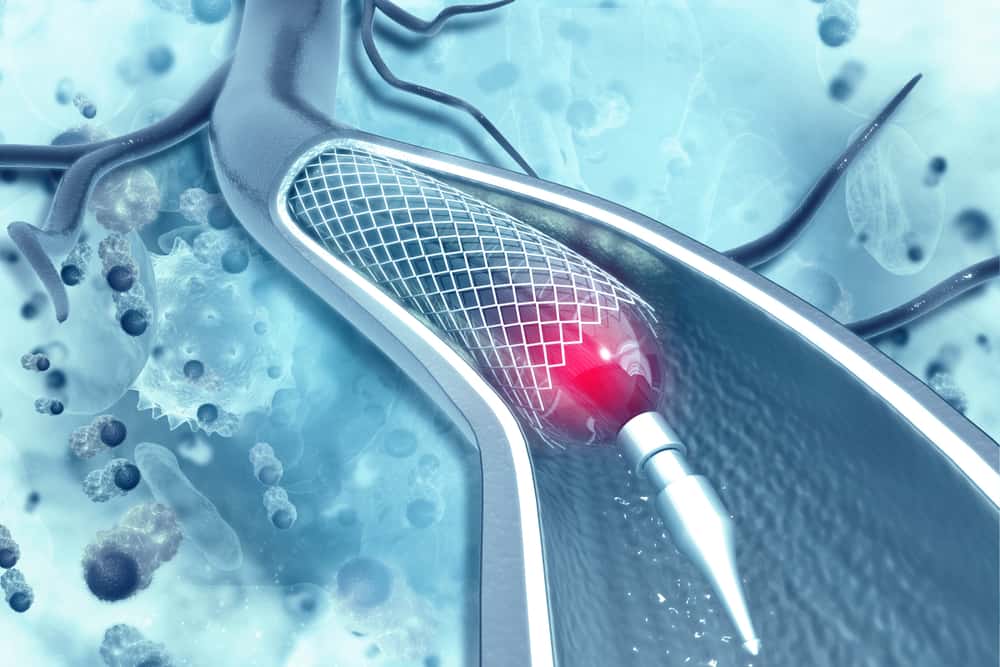
1.2. ステントとは?血管を支える小さな金属の網
ステントとは、狭くなった血管を内側から広げて支えるための、非常に小さな網目状の金属製の筒です。材質はステンレス鋼やコバルトクロム合金などで作られており、体内で錆びたり腐食したりすることはありません1。このステントを、カテーテルと呼ばれる細い管を使って血管の狭窄部位まで運び、そこで拡張させることで、再び血液がスムーズに流れるようにします。この一連の治療法は「経皮的冠動脈インターベンション(PCI)」や「血管内治療」と呼ばれます。
1.3. 最新のステント:薬剤溶出性ステント(DES)が主流である理由
初期のステントは「ベアメタルステント(BMS)」と呼ばれる単純な金属の筒でしたが、治療後数ヶ月で血管が再び狭くなる「再狭窄」が課題でした。この問題を解決するために開発されたのが「薬剤溶出性ステント(DES)」です。DESは、ステントの表面に再狭窄を抑制する薬剤が塗布されており、留置後にその薬剤がゆっくりと放出される仕組みになっています。
世界中の何万人もの患者データを比較した大規模なメタアナリシス(複数の研究結果を統合して分析する手法)では、新世代のDESがBMSに比べて、治療した血管が再び狭くなり再治療が必要となるリスク(標的血管血行再建術)を大幅に減少させるだけでなく、心筋梗塞のリスクも低下させることが、世界的に権威のある医学雑誌「ランセット」で報告されています2。この優れた効果により、現在ではDESが標準的な治療として広く用いられています。
日本におけるステント治療の現状
日本は世界でも有数の血管内治療先進国です。日本心血管インターベンション治療学会(CVIT)の報告によると、日本では年間20万件以上の経皮的冠動脈インターベンション(PCI)が行われています3。これは、ステント治療が非常に一般的で、多くの患者様の健康維持に貢献していることを示しています。また、日本の医師の高い技術力と、厳格な審査を経た医療機器の使用により、治療の安全性と有効性が高いレベルで維持されています。
第2章 ステント留置術の実際:手順と流れをステップバイステップで解説
「手術」と聞くと不安に感じるかもしれませんが、ステント治療は体に大きな切開を加えることなく行われる低侵襲治療です。ここでは、治療当日の具体的な流れを追いながら、不安を和らげ、安心して治療に臨めるように解説します。
2.1. 治療前の準備:検査と説明
治療前には、心電図、心臓超音波(心エコー)、血液検査、そして血管の状態を詳しく調べるための造影CT検査や心臓カテーテル検査などが行われます。これらの検査結果をもとに、医師は最適な治療方針を決定します。そして、医師や看護師から治療の目的、手順、期待される効果、起こりうる合併症などについて、患者様とご家族が十分に理解・納得できるまで詳しい説明(インフォームド・コンセント)が行われます。
2.2. 治療当日:局所麻酔からカテーテル挿入まで
治療は、心臓カテーテル検査室と呼ばれる特殊なレントゲン装置のある部屋で行われます。患者様はベッドに仰向けになり、心電図や血圧計などが装着されます。通常、全身麻酔は必要なく、意識ははっきりした状態です。医師はカテーテルを挿入する場所(主に手首、肘、または足の付け根の動脈)を消毒し、局所麻酔を行います。麻酔が効いたら、シースと呼ばれるカテーテルを挿入するための短い管を動脈に留置します。筑波大学附属病院の解説によると、このシースを通して、直径約2~3mmの治療用カテーテルを目的の血管まで進めていきます4。
2.3. バルーン拡張とステント留置:血管を広げる核心部分
カテーテルが狭窄部位に到達すると、医師はレントゲンで血管を映し出しながら作業を進めます。まず、カテーテルの先端についた風船(バルーン)を狭窄部位で膨らませ、硬くなったプラークを血管壁に押し付けて拡張します(バルーン拡張術)。その後、バルーンを一度しぼませて抜き取り、今度はステントを乗せた別のバルーンカテーテルを同じ場所に運びます。そして、再びバルーンを膨らませることでステントを血管壁に圧着させ、留置します。ステントがしっかりと血管を支えていることを確認した後、バルーンカテーテルを抜き取り、治療は完了です。
2.4. 治療後:止血と集中治療室での管理
治療が終了したら、カテーテルを挿入したシースを抜き、その部分をしっかりと圧迫して止血します。止血には数時間かかり、この間は安静が必要です。治療後は、万が一の急変に備えて、CCU(冠動脈疾患集中治療室)やHCU(高度治療室)で心電図や血圧などを厳重に管理しながら一晩過ごすのが一般的です4。翌日、状態が安定していれば一般病棟に移り、数日後には退院となります。
第3章 ステント治療の合併症とリスク:知っておくべきこと
ステント治療は非常に安全性の高い治療法ですが、医療行為である以上、リスクがゼロではありません。ここでは、起こりうる合併症について、正直かつ分かりやすく解説します。事前にリスクを正しく理解しておくことは、不安を軽減し、万が一の際に適切な対応をとるために重要です。
3.1. 一般的な合併症:頻度と対処法
比較的起こりやすいものの、多くは軽度で適切に対処可能な合併症です。
- カテーテル挿入部の問題(出血、血腫): 最も一般的な合併症です。カテーテルを刺した場所から出血したり、皮下に出血して血の塊(血腫)ができたりすることがあります。通常は圧迫止血や安静を保つことで改善します5。
- 造影剤アレルギー: 血管を撮影するために使用する造影剤に対して、吐き気やかゆみなどのアレルギー反応が起こることがあります。事前にアレルギー歴を申告することで、予防薬を使用するなどの対策が可能です。
3.2. 重大な合併症:頻度は低いが注意が必要
発生頻度は非常に低いですが、万が一起こった場合には迅速な対応が必要となる重大な合併症です。
- ステント血栓症(急性・亜急性): ステント留置後、ごくまれにステント内で急に血栓(血の塊)が詰まってしまう合併症です。日本心臓財団によると、亜急性期(術後数日~1ヶ月)の発生頻度は0.1%程度と非常に稀です1。術後の抗血小板薬の服用を徹底することで、リスクを大幅に下げることができます。
- 再狭窄: 治療した血管が、数ヶ月から1年ほどかけて再び狭くなる現象です。薬剤溶出性ステント(DES)の登場によりその頻度は5~10%程度まで大幅に減少しましたが6、糖尿病や腎臓病のある方などでは依然として注意が必要です。
- 脳梗塞や心筋梗塞: 治療中にプラークの破片が飛んで脳や心臓の血管を詰まらせたり、血管が傷ついたりすることで、まれに発症することがあります。日本の頚動脈ステント留置術に関する全国規模の登録研究(JR-NET3)では、8,400例以上の解析で、周術期の合併症(脳卒中、心筋梗梗塞、死亡の合計)の発生率は2.3%と報告されており、国際的に見ても非常に低い水準です7。
表:主な合併症の発生率と注意すべき兆候
| 合併症 | 推定発生率 | 直ちに医師に報告すべき兆候・症状 | 主な予防法 |
|---|---|---|---|
| カテーテル挿入部の問題(出血、血腫) | 比較的よくみられる | 挿入部の激しい痛み、急速な腫れ、止まらない出血 | 術後の安静指示を守り、重い物を持たない8。 |
| ステント血栓症(急性・亜急性) | 稀(約0.1 – 1%)1 | 治療前と同様の、突然の激しい胸の痛み | 処方された抗血小板薬を絶対に自己判断で中断しない。 |
| 再狭窄(新世代DES使用時) | 低い(約5 – 10%)6 | 数ヶ月後に、労作時の胸の圧迫感などが徐々に戻ってくる | 服薬遵守、生活習慣病(糖尿病、高血圧、脂質異常症)の厳格な管理。 |
| 造影剤による腎障害 | 低い(腎機能が正常な場合) | 尿量の著しい減少、体のむくみ | 術前後の十分な水分補給。医師が事前に腎機能を評価する。 |
第4章 ステントの種類と費用:日本で承認されているものは?
ステントと一言で言っても、様々な種類があります。ここでは、現在日本でどのようなステントが使われているのか、そして治療にかかる費用の目安について解説します。
4.1. ベアメタルステント(BMS)と薬剤溶出性ステント(DES)の違い
前述の通り、ステントには大きく分けて2種類あります。薬剤が塗布されていない「ベアメタルステント(BMS)」と、再狭窄を防ぐ薬剤が塗布された「薬剤溶出性ステント(DES)」です。現在、特別な理由がない限り、再狭窄率の低さからDESが第一選択となっています。
4.2. 日本のPMDAが承認した主な冠動脈ステント
日本で使用される医療機器はすべて、国の機関である医薬品医療機器総合機構(PMDA)による厳格な審査と承認を受ける必要があります。これにより、品質と安全性が保証されています。近年では、留置後数年で体内に吸収されてなくなる「生体吸収性スキャフォールド(BVS)」9や、薬剤を放出した後にステントをコーティングしているポリマーが不要になる「ポリマーフリーステント」10など、新しい技術を用いたステントも登場しています。
表:PMDAに承認された主な冠動脈ステント製品の例
| 販売名 | 種類 | 製造販売業者 | 承認年月 | 出典 |
|---|---|---|---|---|
| Absorb GT1 BVS | 生体吸収性冠動脈ステント | アボットバスキュラージャパン株式会社 | 2016年11月 | PMDA11 |
| EluNIR 薬剤溶出性ステント | 薬剤溶出性ステント | コーディス ジャパン合同会社 | 2021年10月 | PMDA11 |
| BioFreedom™ | ポリマーフリー薬剤コーティングステント | 日本ライフライン株式会社 | 2022年3月 | Biosensors10 |
| COMBO® Plus コロナリーステント | 薬剤溶出性ステント | オーバスネイチメディカル株式会社 | 2019年9月 | OrbusNeich12 |
4.3. 治療費の目安と公的医療保険制度
ステント治療は、公的医療保険の適用対象です。患者様の自己負担額は、年齢や所得に応じて、通常は医療費総額の1~3割となります。さらに、ひと月の医療費が高額になった場合には「高額療養費制度」を利用でき、自己負担額には上限が設けられています。具体的な費用は、入院日数、使用するステントの本数や種類によって異なりますが、多くの患者様は高額療養費制度を利用することで、自己負担額を一定の範囲内に抑えることができます。詳細は、病院の医療相談室やご加入の健康保険組合にご確認ください。
第5章 術後の生活:ステントと長く付き合うための完全ガイド
ステント治療の成功は、手術室で終わるわけではありません。むしろ、退院後の生活こそが、ステントを長持ちさせ、再発を防ぎ、健康な生活を送るための本当のスタートです。ここでは、患者様自身が主役となって取り組むべき最も重要なポイントを解説します。
5.1. 最も重要なこと:抗血小板薬の服用
これは術後の生活において、絶対に守らなければならない最も重要なルールです。ステントは体にとって「異物」であるため、血液が固まりやすく、血栓(血の塊)ができてステントを詰まらせてしまう「ステント血栓症」のリスクがあります。これを防ぐために、血液をサラサラにする2種類の抗血小板薬(アスピリンとP2Y12阻害薬など)を組み合わせた治療法(DAPT: Dual Antiplatelet Therapy)が必須となります13。日本循環器学会のガイドラインでも、患者様の状態に応じて一定期間(通常6~12ヶ月)のDAPTが強く推奨されています14。たとえ体調が良くても、自己判断で薬を中断することは絶対にやめてください。他の病気で手術を受ける際なども、必ずステント治療を受けていることと服薬内容を医師に伝えてください。
5.2. 食事療法:心臓にやさしい食事とは?
ステントは血管の狭窄を治療しましたが、根本原因である動脈硬化そのものを治したわけではありません。動脈硬化の進行を防ぐためには、食生活の見直しが不可欠です。米国心臓協会(AHA)なども、野菜、果物、全粒穀物、魚を中心とし、飽和脂肪酸、トランス脂肪酸、加工肉、砂糖を控える食事を推奨しています15。伝統的な和食は健康的ですが、塩分の摂り過ぎには注意が必要です。減塩を心がけ、バランスの取れた食事を楽しみましょう。
5.3. 運動とリハビリテーション:いつから、何をすべきか?
退院後、適切な運動は体力の回復と再発予防に非常に効果的です。多くの病院では、専門家の指導のもとで安全に運動を行う「心臓リハビリテーション」プログラムが用意されています。実際に心筋梗塞後のリハビリを経験した患者様も、専門家のサポートの重要性を語っています16。欧米のガイドラインでは、週に150分以上の中等度の有酸素運動が推奨されています17。まずはウォーキングなど軽い運動から始め、徐々に強度を上げていくのが良いでしょう。運動を始める前には、必ず主治医に相談し、どの程度の運動が適切かを確認してください。
5.4. 日常生活の注意点(喫煙、飲酒、運転、旅行)
- 禁煙: 喫煙は動脈硬化を促進する最大の危険因子の一つです。禁煙は必須です。
- 飲酒: 適度な飲酒は問題ないとされることもありますが、過度の飲酒は避けましょう。主治医にご相談ください。
- 運転・旅行: 体力が回復すれば、運転や旅行も可能です。ただし、長時間の移動では、こまめに休憩をとり、水分補給を心がけましょう。
5.5. 定期的な検査の重要性
退院後も、定期的に通院し、心電図や血液検査などを受けることが大切です。これにより、薬の効果や副作用、新たな血管の問題などを早期に発見し、適切に対処することができます。
第6章 よくある質問(Q&A):患者さんとご家族の疑問に答えます
ここでは、患者様やご家族から寄せられることの多い質問について、専門的な情報源をもとに具体的にお答えします。
Q1: ステントの寿命はどのくらいですか?交換は必要ですか?
ステントは体内で腐食しない特殊な金属(ステンレス鋼やコバルトクロム合金など)で作られています。留置後は、血管の内側を覆う細胞(内皮細胞)がステントの表面を覆い、自分の血管の一部となります。そのため、基本的にステントそのものに寿命はなく、交換する必要もありません。一生涯、血管を支え続けます1。
Q2: ステントを入れた後、MRI検査は受けられますか?
はい、ほとんどの場合、安全にMRI検査を受けることができます。現在使用されている多くのステントは、MRIの強力な磁場の影響を受けにくい材質で作られています。ただし、安全を期すため、留置後しばらく(通常は数週間~数ヶ月)期間を空けることが推奨されます。MRI検査を受ける際には、必ず検査技師や医師に、いつ、どこに、どのような種類のステントを留置したかを伝えるようにしてください1。ステント手帳を携帯しておくと良いでしょう。
Q3: 胸の痛みが再発したらどうすればいいですか?
もし治療前のような胸の痛みや圧迫感が再発した場合は、すぐに主治医に連絡するか、救急車を呼ぶなどして医療機関を受診してください。考えられる原因としては、治療した部分の「再狭窄」や、別の血管に新たな狭窄が生じた可能性、あるいは稀ですが「ステント血栓症」の可能性も否定できません。自己判断で様子を見ることはせず、迅速な対応が重要です。
Q4: 家族として、患者をどうサポートすればよいですか?
ご家族のサポートは、患者様の回復と再発予防に非常に大きな力となります。具体的には、①服薬管理の手伝い(飲み忘れがないかの声かけなど)、②食事療法のサポート(減塩やバランスの取れた食事を一緒に楽しむ)、③精神的な支え(不安や悩みに耳を傾ける)、④定期的な通院への付き添い、などが挙げられます。特に、患者様がうつ状態になったり、意欲を失ったりすることもありますので、その変化に気づき、温かく見守ることが大切です18。
第7章 結論と信頼できる情報源
ステント治療は、動脈硬化によって狭くなった血管を広げるための、非常に有効で安全性の高い治療法です。特に薬剤溶出性ステント(DES)の登場により、その治療成績は大きく向上しました。しかし、本当の治療は退院後から始まります。処方された薬を確実に服用し、食事や運動などの生活習慣を改善することが、ステントの効果を最大限に引き出し、健やかな未来を守る鍵となります。この情報が、皆様の不安を和らげ、前向きに治療に取り組むための一助となれば幸いです。
免責事項この記事は情報提供のみを目的としており、専門的な医学的アドバイスに代わるものではありません。健康上の問題や症状がある場合は、必ず資格のある医療専門家にご相談ください。
参考文献
- 日本心臓財団. ステント治療 | 心臓病の知識. [インターネット]. [引用日: 2025年6月18日]. 以下より入手可能: https://www.jhf.or.jp/check/opinion/4/post_2.html
- Palmerini T, Benedetto U, Biondi-Zoccai G, et al. Drug-eluting or bare-metal stents for percutaneous coronary intervention. Lancet. 2019;393(10188):2273-2274. doi:10.1016/S0140-6736(19)30911-3. PMID: 31056295.
- 日本心血管インターベンション治療学会(CVIT). J-EVT データ集計. [インターネット]. 2024. [引用日: 2025年6月18日]. 以下より入手可能: https://www.cvit.jp/_new/docs/registry/annual-report/j-evt/2024.pdf
- 筑波大学附属病院 茨城県脳卒中・心臓病等総合支援センター. 頚動脈ステント留置術とは?. [インターネット]. [引用日: 2025年6月18日]. 以下より入手可能: https://www.hosp.tsukuba.ac.jp/stroke-heart/faq/a05
- 日本麻酔科学会. よくある術前合併症 – 冠動脈ステント留置後の方. [インターネット]. [引用日: 2025年6月18日]. 以下より入手可能: https://anesth.or.jp/users/common/preoperative_complications/7
- 厚生労働省. 医療機器具体例 (薬剤溶出性ステントA). [インターネット]. [引用日: 2025年6月18日]. 以下より入手可能: https://www.mhlw.go.jp/file/05-Shingikai-12404000-Hokenkyoku-Iryouka/0000033416.pdf
- Hayashi T, et al. Real-world Experience of Carotid Artery Stenting in Japan: Analysis of the JR-NET3. Neurol Med Chir (Tokyo). 2019;59(4):136-144. doi:10.2176/nmc.st.2018-0264. 全文リンク.
- GoodRx. What to Avoid After Stent Placement: Foods, Medications, and More. [インターネット]. 2023. [引用日: 2025年6月18日]. 以下より入手可能: https://www.goodrx.com/conditions/coronary-artery-disease/what-avoid-after-stent
- Abbott. Abbott’s Absorb™ Bioresorbable Stent Approved as the First Fully Dissolving Heart Stent in Japan. [インターネット]. 2016. [引用日: 2025年6月18日]. 以下より入手可能: http://abbott.mediaroom.com/download/Abbott’s+Absorb%E2%84%A2+Bioresorbable+Stent+Approved+as+the+First+Fully+Dissolving+Heart+Stent+in+Japan.pdf
- Biosensors International. Biosensors International Announces Japanese PMDA Approval for BioFreedom™ Ultra and US FDA Approval for BioFreedom™ Biolimus A9™ Coated Polymer Free Coronary Stent Systems. [インターネット]. 2022. [引用日: 2025年6月18日]. 以下より入手可能: http://www.ptca.org/news/2022/0421_BIOFREEDOM.html
- 医薬品医療機器総合機構 (PMDA). Review Reports: Medical Devices. [インターネット]. [引用日: 2025年6月18日]. 以下より入手可能: https://www.pmda.go.jp/english/review-services/reviews/approved-information/devices/0003.html
- OrbusNeich. OrbusNeich® Announces Japan Approval for COMBO® Plus Coronary Stent. [インターネット]. 2019. [引用日: 2025年6月18日]. 以下より入手可能: https://orbusneich.com/orbusneich-announces-japan-approval-for-combo-plus-coronary-stent/
- Lawton JS, Tamis-Holland JE, Bangalore S, et al. 2023 AHA/ACC/ACCP/ASPC/NLA/PCNA Guideline for the Management of Patients With Chronic Coronary Disease. J Am Coll Cardiol. 2023;82(9):833-955. doi:10.1016/j.jacc.2023.04.003. 全文リンク.
- 日本循環器学会. JCS 2022 Guideline Focused Update on Diagnosis and Treatment of Patients with Stable Coronary Artery Disease. [インターネット]. 2022. [引用日: 2025年6月18日]. 以下より入手可能: https://www.jstage.jst.go.jp/article/circj/86/5/86_CJ-21-1041/_html/-char/en
- American Heart Association. Lifestyle Changes to Prevent a Heart Attack. [インターネット]. [引用日: 2025年6月18日]. 以下より入手可能: https://www.heart.org/en/health-topics/heart-attack/life-after-a-heart-attack/lifestyle-changes-for-heart-attack-prevention
- リガクラボ. 【第4回】みんなのリハビリ体験記〜急性心筋梗塞後の心臓リハビリを乗り越えて~. [インターネット]. 2022. [引用日: 2025年6月18日]. 以下より入手可能: https://rigakulab.jp/2022/04/20/id000137/
- US Cardiology Review. Pharmacotherapy, Lifestyle Modification, and Cardiac Rehabilitation after Myocardial Infarction or Percutaneous Intervention. [インターネット]. 2020. [引用日: 2025年6月18日]. 以下より入手可能: https://www.uscjournal.com/articles/pharmacotherapy-lifestyle-modification-and-cardiac-rehabilitation-after-myocardial?language_content_entity=en
- 糖尿病ネットワーク. 33歳で心臓発作を経験 39歳で再発 自分と家族のために生き方を変えた男性の物語. [インターネット]. 2022. [引用日: 2025年6月18日]. 以下より入手可能: https://dm-net.co.jp/calendar/2022/036516.php