要点まとめ
DSA検査を安心して受けるために
医師からデジタルサブトラクション血管造影(DSA)を勧められ、「痛みや合併症は大丈夫だろうか」「入院や費用はどのくらいかかるのか」「自分の体で本当に必要な検査なのか」と、不安や疑問が尽きない方も多いと思います。特に脳動脈瘤や脳梗塞、心筋梗塞など、命に関わる病気が疑われている状況では、検査そのものへの恐怖も重なり、冷静に判断することが難しくなりがちです。このボックスでは、そうした不安な気持ちに寄り添いながら、DSA検査の意味やリスクを整理し、「自分はどう備えればよいのか」を一つひとつ確認していきます。
まず押さえておきたいのは、DSAが単独で存在する特別な検査ではなく、あなたの全身状態や血液の状態を含めた「病気全体の評価」の一部として位置づけられていることです。血管の病気の背景には、血液そのものの異常や、出血・血栓の傾きなど、さまざまな要素が絡み合っています。こうした全体像を理解しておくと、なぜ自分にDSAが必要なのか、他の検査とどう違うのかが見えやすくなります。血液と血管の病気の関係を俯瞰できる総合的な解説としては、血液疾患の全体像を整理した総合ガイドも参考になりますので、必要に応じて併せて読みながら、自分の状況を整理してみてください。
DSAが選ばれる最大の理由は、CTAやMRAでは得にくい「血管の細かい形」と「血流の動き」を非常に高い解像度で評価できる点にあります。脳動脈瘤の形やネックの向き、血栓で閉塞した血管の正確な場所、末梢動脈疾患でどの枝まで血流が届いているかなど、治療方針を決める上で欠かせない情報が、リアルタイムで得られるのがDSAです。一方で、カテーテルを動脈内に入れて行う侵襲的な検査である以上、穿刺部位からの出血や血栓形成など、血液や血管の状態が合併症リスクに直結します。自分の血液疾患や出血傾向・血栓傾向がDSAのリスク評価にどう関わるのかを理解するには、血液と血管の病気全体のつながりを整理した血液疾患の全体像を一度押さえておくと、主治医の説明がぐっと理解しやすくなります。
実際にDSAを受ける準備として、最初のステップになるのが「自分は出血しやすい体質かどうか」「抗凝固薬や抗血小板薬をどの程度飲んでいるか」を整理し、事前に医師へ正確に伝えることです。DSAでは動脈を穿刺し、検査後も一定時間の圧迫止血と安静が必要になるため、血小板の数や凝固因子の働きに問題がある場合には、合併症リスクが高くなります。月経過多や鼻血が止まりにくい、青あざが勝手に増えるといったサインがあれば、些細なことでも事前に申告し、必要に応じて血液検査や薬剤調整を行うことが大切です。血が止まりにくくなる背景や具体的な病気の種類については、出血傾向を詳しく解説した血が止まりにくい疾患の解説を参考にしながら、自分に当てはまる点がないかチェックしておくと安心です。
次のステップとして重要なのは、「なぜ自分にDSAが必要なのか」という背景疾患を血液・血管の両面から理解することです。脳梗塞や末梢動脈疾患の中には、骨髄増殖性腫瘍(MPN)のように、赤血球や血小板が過剰に増える血液疾患が原因となって血栓ができやすくなるケースもあります。このような場合、DSAはあくまで「どの血管がどの程度狭くなっているか/詰まっているか」を可視化する役割であり、根本原因である血液疾患そのものは別の治療でコントロールしていく必要があります。血栓ができやすい背景疾患として代表的なMPNについては、症状や治療方針を詳しくまとめた骨髄増殖性腫瘍(MPN)も確認しながら、必要に応じて血液内科と循環器・脳神経外科の両方で相談していきましょう。
また、DSAの結果だけに意識が向きすぎると、「血管の画像がきれいだから大丈夫」「異常があったからすぐに手術」と、極端な受け取り方をしてしまうことがあります。しかし実際には、血管に写る所見と同じくらい、血液検査や全身状態、既往歴(過去の血栓や出血のエピソードなど)の情報が意思決定に大きく関わります。出血傾向や血栓傾向がある場合には、治療の優先順位や強度を慎重に調整する必要があり、そのバランスを一緒に考えてくれる主治医との対話が何より大切です。検査や治療の提案に不安があるときは、「自分の血液や出血リスクを踏まえると、どのような選択肢があるのか」を具体的に質問し、納得できるまで説明を受けるようにしてください。
DSAは、確かに負担やリスクを伴う検査ですが、その一方で、命に関わる血管の病気を正確に診断し、最適な治療方針を選ぶための強力な武器でもあります。大切なのは、「検査そのものを怖がる」ことではなく、「自分の血液や血管の状態を踏まえた上で、どのようにDSAを活用するか」を主治医と一緒に考える姿勢です。この記事とあわせてここで紹介した情報を手がかりに、不安を一つずつ言葉にしながら整理し、納得のいく形で検査に臨めるよう準備を進めていきましょう。
第1章:デジタルサブトラクション血管造影(DSA)の基本
DSAは、現代医療において血管の病気を診断・治療する上で欠かせない検査法です。その最大の特徴は、他の画像検査では捉えきれない微細な血管の異常まで「見える化」できる点にあります。
1-1. 血管を「見える化」する基本原理:サブトラクションの仕組み
DSAの名称にある「サブトラクション」とは、英語で「引き算」を意味します。この検査の原理は、この「引き算」に集約されています7。まず、カテーテルを目的の血管まで挿入し、造影剤を注入する前の画像を撮影します。この画像には、骨、筋肉、脂肪など、血管以外の組織がすべて写っています。これを「マスク画像」と呼びます。次に、造影剤を血管内に注入しながら連続的に撮影します。この画像には、造影剤で満たされた血管と、背景にある骨や組織が一緒に写っています。最後に、コンピュータ処理によって、造影剤注入後の画像から注入前の「マスク画像」を引き算します。すると、背景にあった骨や組織が綺麗に消去され、造影剤で満たされた血管の形だけが鮮明に浮かび上がるのです。この技術により、まるで血管だけを取り出したかのような高精細な画像を得ることが可能になります。
1-2. なぜDSAが必要か?CTAやMRAとの違いと使い分け
血管を調べる検査には、DSAの他にCTA(CT血管造影)やMRA(MR血管造影)があります。これらはカテーテルを使わないため、患者様の身体的負担が少ない(低侵襲)という利点があります。では、なぜ負担の大きいDSAが必要になるのでしょうか。それは、DSAが持つ圧倒的な「空間分解能(どれだけ細かく見分けられるか)」に理由があります1。CTAやMRAが血管の大まかな走行や太い血管の異常を捉えるのに優れているのに対し、DSAはミリ単位、あるいはそれ以下の細い血管の形状や、血液の流れ(血行動態)をリアルタイムで詳細に評価することができます。特に、複雑な形状を持つ脳動脈瘤の評価や、治療方針を決定する際には、DSAの情報が不可欠となるケースが少なくありません。欧州と日本の脳神経外科医を対象とした調査でも、複雑な動脈瘤に対しては、術前にDSAを求める傾向があることが示されています8。以下の表に、3つの検査の主な違いをまとめます。
| 項目 | DSA(デジタルサブトラクション血管造影) | CTA(CT血管造影) | MRA(MR血管造影) |
|---|---|---|---|
| 基本原理 | X線 + カテーテル + 造影剤 | X線(CT) + 造影剤 | 磁気(MRI) + (造影剤なし/あり) |
| 空間分解能 | 極めて高い(ゴールドスタンダード)1 | 高い | やや低い |
| 侵襲性(身体的負担) | 高い(動脈穿刺、カテーテル操作) | 中程度(静脈穿刺) | 低い(穿刺なし/静脈穿刺) |
| 検査時間 | 長い(30分~1時間以上) | 短い(数分~15分程度) | 中程度(15分~30分程度) |
| 血行動態評価 | 可能(リアルタイム) | 限定的 | 限定的 |
| 放射線被ばく | あり9 | あり | なし |
| 主な利点 | 最高の画質、治療への応用が可能 | 検査時間が短い、石灰化の評価に優れる | 被ばくがなく、造影剤なしでも施行可能 |
| 主な欠点 | 侵襲性が高く、合併症リスクがある | 被ばく、ヨード造影剤アレルギーリスク | 検査時間が長い、画像の歪み、ペースメーカー等禁忌 |
臨床現場では、まず負担の少ないMRAやCTAでスクリーニング(ふるいわけ)を行い、そこで異常が発見されたり、より詳細な情報が必要と判断された場合に、最終診断や治療方針決定のためにDSAが実施される、という段階的な使い分けが一般的です10。
第2章:DSAの臨床応用:どのような病気の診断・治療に使われるか
DSAはその高い診断能力から、全身のさまざまな血管性疾患の診断と治療に活用されています。
2-1. 脳血管疾患(脳動脈瘤、脳梗塞、動静脈奇形など)
脳神経外科領域は、DSAが最もその真価を発揮する分野の一つです。
- 脳動脈瘤: 破裂すると「くも膜下出血」という生命に関わる病気を引き起こす脳動脈瘤5。DSAは、動脈瘤の正確な大きさ、形状、ネック(入口)の状態、周囲の血管との関係を三次元的に把握するために不可欠です。これらの情報は、開頭手術(クリッピング術)とカテーテル治療(コイル塞栓術)のどちらが適切かを判断する上で極めて重要となります。
- 脳梗塞: 脳の血管が詰まることで発症する脳梗塞では、どの血管が、どこで、どの程度詰まっているのかを正確に特定する必要があります。DSAは、閉塞部位の診断と同時に、カテーテルを用いて血栓を回収したり、薬剤で溶かしたりする「血行再建術」という治療に直結します。
- もやもや病: 脳の太い血管が徐々に狭くなり、代わりに「もやもや」とした異常な細い血管が発達する難病です。日本脳卒中学会のガイドラインでは、この特徴的な血管構築を詳細に評価するためにDSAが広く行われていると指摘されています2。
2-2. 心血管疾患(狭心症、心筋梗塞、末梢動脈疾患など)
心臓に栄養を送る冠動脈や、全身に血液を送る動脈の異常を調べる際にもDSAは重要です。
- 冠動脈疾患: 狭心症や心筋梗塞の原因となる冠動脈の狭窄や閉塞を診断するために行われます。診断と同時に、狭くなった部分を風船(バルーン)や金属の筒(ステント)で広げる血管内治療(PCI)が行われることが多く、これは「心臓カテーテル検査・治療」として知られています。
- 末梢動脈疾患(PAD): 主に足の血管が動脈硬化で狭くなったり詰まったりする病気で、歩くと足が痛くなる「間欠性跛行」などの症状が出ます。DSAは、病変の場所と程度を正確に診断し、血管内治療(風船やステント)の計画を立てるために用いられます11。
2-3. 腹部・肝臓領域(肝細胞がんに対するTACEなど)
腹部の臓器や、がん治療においてもDSAは活用されています。
- 肝動脈化学塞栓術(TACE): 肝細胞がんに対する代表的なカテーテル治療です。DSAの技術を用いて、がんに栄養を送っている肝動脈の枝を選択的に見つけ出し、そこから抗がん剤を注入し、さらに血管を塞栓物質で詰めることで、がんを「兵糧攻め」にします。DSAは、この治療においてナビゲーションの役割を果たします12。
- 消化管出血: 胃や腸からの出血が内視鏡で止められない場合、DSAで出血している血管を特定し、塞栓物質で詰めて止血する「血管塞栓術」が行われることがあります。
第3章:【患者様必見】DSA検査の実際:準備から退院まで
ここでは、患者様が実際に検査を受ける際の一般的な流れや入院生活について、体験談なども交えながら具体的に解説します。これにより、検査への漠然とした不安を和らげ、心の準備を整える一助となることを目指します。
3-1. 検査前の準備:絶食、血液検査、そして心の準備
検査は通常、入院して行われます。検査前日または当日から、いくつかの準備が始まります。
- 絶食・絶水: 検査による吐き気や嘔吐を防ぐため、指定された時間(通常は検査開始の6時間前程度)から食事はできません。水分も制限されることがあります。
- 各種検査: 安全に検査を行うため、心電図、レントゲン、そして血液検査が行われます。血液検査では、特に腎臓の機能(造影剤の排泄に関わる)や、血液の固まりやすさをチェックします。
- アレルギー歴の確認: ヨード造影剤や局所麻酔薬、特定の薬剤に対するアレルギー歴がある場合は、必ず事前に医師や看護師に伝えてください。
- 服薬の確認: 普段服用している薬、特に血液をサラサラにする薬(抗凝固薬や抗血小板薬)については、検査前に休薬が必要な場合があります。必ず主治医の指示に従ってください。
- 心の準備: 「カテーテルを入れるのは痛いだろうか」「じっとしていられるだろうか」といった不安は、多くの患者様が抱くものです13。検査の流れや目的について分からないことがあれば、遠慮なく医師や看護師に質問しましょう。事前に詳しく知っておくことが、不安の軽減につながります。
3-2. 検査当日の流れと入院期間の目安
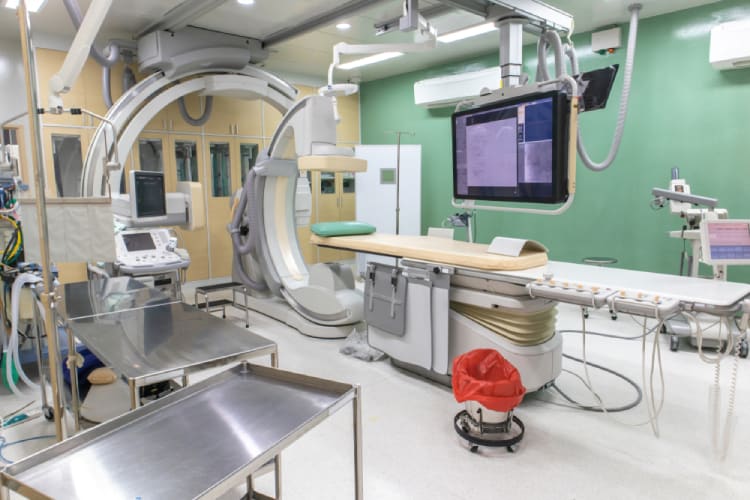
検査当日は、病室で検査着に着替え、ストレッチャーで血管造影室へ移動します。
- 入室と準備: 検査台の上に仰向けになり、心電図や血圧計などが装着されます。
- カテーテル挿入: カテーテルを挿入する場所(主に足の付け根の鼠径部、または腕や手首の動脈)を消毒し、清潔な布をかけます。局所麻酔薬を注射するため、チクッとした痛みを感じます。麻酔が効いた後、シースというカテーテルを挿入するための短い管を動脈に留置します。
- カテーテル操作: 医師はX線透視画像を見ながら、シースを通してカテーテルを目的の血管(脳、心臓、腹部など)まで慎重に進めていきます。この操作中に痛みを感じることはほとんどありません。
- 造影剤注入と撮影: カテーテルが目的の部位に到達したら、造影剤を注入しながらX線撮影を行います。造影剤が体内に入ると、多くの方が「身体がカッと熱くなる感じ」を経験します6。この熱感は数十秒で自然に消えるため、心配はいりません。撮影中は、正確な画像を得るために、数秒間息を止めたり、身体を動かさないように指示されます。
- 検査終了と止血: 必要な撮影が終わったらカテーテルを抜き、挿入部の動脈を圧迫して止血します。通常、医師が15~20分ほど手で圧迫止血した後、圧迫帯や専用の止血デバイスを用いて圧迫を続けます。
- 安静: 検査後は病室に戻り、穿刺部位からの再出血を防ぐため、数時間(通常4~6時間)の絶対安静が必要となります。この間は、穿刺した側の足を曲げたり、起き上がったりすることはできません。食事や排泄もベッド上で行います。
入院期間は、検査の目的や疾患、施設の方針によって異なりますが、診断目的の脳血管DSAの場合、一般的には「2泊3日」が一つの目安となります14。例えば、1日目に入院して準備、2日目に検査、3日目に問題がなければ退院、というスケジュールです15。
3-3. 検査後の注意点と日常生活への復帰
退院後も、数日間は注意が必要です。
- 穿刺部位のケア: 穿刺部は数日間、防水テープなどで保護します。入浴については医師の指示に従ってください(シャワーは翌日から可能な場合が多いです)。穿刺部に異常な腫れ、痛み、出血、熱感などが見られた場合は、すぐに病院に連絡してください。
- 活動の制限: 退院後2~3日は、激しい運動や重い物を持つ作業は避けるようにしましょう。
- 水分摂取: 造影剤の排泄を促すため、意識して水分を多めに摂ることが勧められます。
仕事への復帰時期は、職種にもよりますが、デスクワークであれば退院の翌日から、肉体労働であれば数日後から可能となるのが一般的です。詳しくは主治医に確認してください。
第4章:【最重要】DSA検査の費用と公的医療保険制度
侵襲的な検査であるだけに、費用面での心配は切実な問題です。ここでは、日本の公的医療保険制度に基づいて、DSA検査にかかる費用の目安と、負担を軽減するための制度について詳しく解説します。この章は、経済的な不安を解消するための最も重要なパートです。
4-1. 診療報酬点数から見る自己負担額の目安(3割負担の場合)
DSA検査にかかる費用は、国が定めた「診療報酬点数」に基づいて計算されます。1点が10円に相当し、患者様はこの総医療費のうち、通常1割~3割を自己負担します。費用は、どの部位を検査するか、どのような手技を行うかによって変動しますが、主な内訳は以下のようになります4。
| 項目 | 診療報酬点数(例) | 医療費(10割) | 自己負担額(3割) | 備考 |
|---|---|---|---|---|
| 画像診断料(DSA撮影) | 約5,000点 | 50,000円 | 15,000円 | 撮影手技に対する料金 |
| カテーテル手技料 | 約3,000点 | 30,000円 | 9,000円 | 血管選択や操作に対する料金 |
| 造影剤・薬剤料 | 約1,000点 | 10,000円 | 3,000円 | 使用した薬剤の実費 |
| 入院基本料(2泊3日) | 約5,000点 | 50,000円 | 15,000円 | 食事代などは別途 |
| その他(検査料など) | 約1,000点 | 10,000円 | 3,000円 | 血液検査など |
| 合計(目安) | 約15,000点 | 150,000円 | 45,000円 | – |
注意: 上記はあくまで一般的なモデルケースであり、実際の費用は病院の施設基準、使用するカテーテルの種類、検査の複雑さなどによって変動します。個室を利用した場合は、差額ベッド代が追加で自己負担となります。
4-2. 高額療養費制度の賢い活用法
DSA検査と入院にかかる費用は高額になる可能性がありますが、日本の公的医療保険には「高額療養費制度」という強力なセーフティネットがあります16。これは、1ヶ月(月の初日から末日まで)の医療費の自己負担額が一定の上限額を超えた場合に、その超えた金額が後から払い戻される制度です。上限額は、年齢や所得によって区分されています17。
例えば、70歳未満で標準的な所得(年収約370万円~約770万円)の方の場合、自己負担の上限額は以下の計算式で求められます。
80,100円 + (総医療費 – 267,000円) × 1%
先ほどのモデルケース(総医療費150,000円)では、上限額の計算は適用されず、自己負担はそのまま約45,000円となります。しかし、より複雑な検査や治療が加わり、仮に総医療費が100万円かかったとしましょう。この場合、3割負担だと30万円になりますが、高額療養費制度を適用すると、自己負担上限額は、
80,100円 + (1,000,000円 – 267,000円) × 1% = 87,430円
となり、最終的な自己負担は87,430円で済むのです。さらに、「限度額適用認定証」を事前に入手し、病院の窓口に提示すれば、支払いを最初からこの上限額までに抑えることができます。この制度を理解し活用することで、経済的な負担を大幅に軽減することが可能です。詳しくは、ご自身が加入している健康保険組合や市町村の国民健康保険窓口にお問い合わせください。
第5章:安全性とリスク:合併症と放射線被ばくについて
DSAは非常に有益な検査ですが、侵襲性を伴うため、合併症のリスクはゼロではありません。ここでは、考えられるリスクとその対策について、科学的データに基づいて正確に解説します。
5-1. 手技に伴う合併症とその発生率
カテーテル操作に関連する合併症が主であり、主なものには以下があります。
- 穿刺部位の合併症: 出血、血腫(血のかたまり)、動脈の閉塞、仮性動脈瘤(血管の壁が傷ついてこぶ状に膨らむ)などがあります。
- 血管損傷: カテーテルやガイドワイヤーが血管の壁を傷つけてしまうことがあります。
- 脳神経系の合併症: 脳血管の検査で最も懸念される合併症です。カテーテル操作によって血管内のプラーク(動脈硬化の塊)が剥がれて脳の血管に詰まったり(塞栓症)、カテーテル自体で血栓ができて詰まったりすることで、一時的あるいは永続的な脳梗塞を引き起こす可能性があります。日本脳神経血管内治療学会のガイドラインによると、くも膜下出血患者に対するDSA施行時の神経学的合併症(脳梗塞など)の発生率は約1.8%と報告されています5。また、破裂した脳動脈瘤の検査では、検査中に再破裂するリスクもごく稀にあり、発症6時間以内の検査では4.8%とのデータもあります5。これらのリスクを最小限に抑えるため、経験豊富な専門医が細心の注意を払って手技を行います。
5-2. 造影剤によるアレルギー反応と腎機能への影響
DSAではヨード造影剤を使用します。この造影剤による副作用(アレルギー反応)が起こることがあります。
- 軽度の副作用: 吐き気、嘔吐、かゆみ、じんましんなどで、発生率は5%以下です6。多くは一時的なもので、特別な治療を必要としないか、簡単な処置で改善します。
- 重篤な副作用: 呼吸困難、血圧低下、意識消失といったアナフィラキシーショックと呼ばれる重い症状で、発生率は約0.1%(1000人に1人)と稀です6。検査室には救急蘇生のための医薬品や機材が常に準備されており、万が一起こった場合でも迅速に対応できる体制が整っています。
- 特に注意が必要な方: 過去に造影剤で副作用を経験した方、気管支喘息の既往がある方(重篤な副作用のリスクが約10倍高いとされます6)、重いアレルギー体質の方は、リスクが高まるため必ず事前に申し出てください。
- 腎機能への影響: 造影剤は腎臓から排泄されるため、もともと腎機能が低下している方では、検査後にさらに腎機能が悪化する「造影剤腎症」を起こすリスクがあります。検査前後の十分な水分補給(点滴)などで予防に努めます。
5-3. 放射線被ばくに関する正しい知識
DSAはX線を使用するため、放射線被ばくを伴います18。しかし、医療における被ばくは、それによって得られる診断的価値(ベネフィット)が、被ばくによるリスクを上回る場合にのみ正当化される、という考え方が基本です。日本の医療機関では、「ALARAの原則(As Low As Reasonably Achievable)」、つまり「合理的に達成可能な限り被ばくを低く保つ」という放射線防護の考え方が徹底されています9。医師や診療放射線技師は、不要なX線照射を避け、適切な防護策を講じることで、患者様の被ばくを必要最小限に抑えるよう常に努めています。
第6章:よくある質問(FAQ)
最後に、患者様からよく寄せられる質問とその回答をまとめました。
Q1. DSA検査は痛いですか?
検査中に痛みを感じる主なポイントは2つです。1つ目は、カテーテルを入れる場所への局所麻酔の注射です。これは採血や予防接種の時のようなチクッとした痛みです。2つ目は、造影剤を注入した際の熱感です。これは「痛い」というより「カッと熱くなる」感覚で、数十秒で治まります6。カテーテルが血管の中を移動している最中には、通常痛みはありません。
Q2. 入院は必須ですか?どのくらいの期間ですか?
Q3. 検査後、すぐに仕事に復帰できますか?
退院後の日常生活の制限は比較的少ないですが、数日間は激しい運動や重労働は避けるべきです。デスクワーク中心の仕事であれば、退院の翌日から復帰可能なことが多いですが、職種やご自身の体調を考慮し、主治医と相談して決めるのが良いでしょう。
Q4. DSAは健康保険が適用されますか?
はい、医師が必要と判断して行われるDSA検査は、公的医療保険の適用対象です。自己負担は、年齢や所得に応じて1割から3割となります。さらに、高額療養費制度を利用することで、1ヶ月の自己負担額に上限が設けられており、経済的負担を軽減できます16。
結論:DSAを正しく理解し、納得のいく医療を受けるために
デジタルサブトラクション血管造影(DSA)は、血管の病気の診断において、他の追随を許さない高い精度を誇る、非常に有用な検査です。特に複雑な脳血管疾患や心血管疾患の正確な診断、そして治療方針の決定に不可欠な役割を果たしています。一方で、カテーテルを用いる侵襲的な検査であるため、合併症や造影剤の副作用といったリスクも伴います。大切なのは、これらの利点とリスクの両方を正しく理解し、ご自身が受ける医療について十分に納得することです。この記事で得た知識が、主治医とのコミュニケーションを深め、検査に対する漠然とした不安を具体的な理解へと変える一助となれば幸いです。あなたの主治医との対話に、この記事の情報をお役立てください。
免責事項この記事は、脳神経外科および循環器内科の専門医の知見に基づき、信頼できる公的な情報源を参照して作成されています。しかし、本記事は一般的な情報提供を目的としており、個々の患者様の病状に対する医学的アドバイスに代わるものではありません。具体的な診断や治療方針については、必ず主治医または専門の医療機関にご相談ください。
参考文献
- Tominaga, T. et al. Dynamic evaluation of unruptured intracranial aneurysms by 4D-CT angiography. *Sci Rep*. 2023;13(1):17666. Published 2023 Oct 18. doi:10.1038/s41598-023-44670-z. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC10585900/
- 日本脳卒中学会. 脳卒中治療ガイドライン2021〔改訂2023〕. 2023. 以下より入手可能: https://www.jsts.gr.jp/img/guideline2021_kaitei2023.pdf
- 日本循環器学会/日本心血管インターベンション治療学会. 循環器診療における放射線被ばくに関するガイドライン(2021年改訂版). 2021. 以下より入手可能: https://www.j-circ.or.jp/cms/wp-content/uploads/2021/03/JCS2021_Kozuma.pdf
- 株式会社アイネット・システムズ. 画像診断 2024年度診療報酬改定のポイント. 2024. 以下より入手可能: https://www.ains.co.jp/system/ai-clinic/common/video/2024/12.%E7%94%BB%E5%83%8F%E8%A8%BA%E6%96%AD_2024.pdf
- 日本神経治療学会. 脳動脈瘤に対する脳血管内治療のガイドライン. 2009. 以下より入手可能: https://www.jsnt.gr.jp/guideline/img/nou2009_04.pdf
- 厚生労働省. 造影剤を用いるCT検査または尿路造影に関する説明書. 以下より入手可能: https://www.mhlw.go.jp/file/06-Seisakujouhou-10800000-Iseikyoku/0000057089.pdf
- 公益社団法人 日本放射線技術学会. 血管造影検査. 以下より入手可能: https://www.jsrt.or.jp/data/citizen/housya/x-04/
- Jabbarli, R., et al. When Is Diagnostic Subtraction Angiography Indicated Before Clipping of Unruptured and Ruptured Intracranial Aneurysms? An International Survey of Current Practice. *Cerebrovasc Dis*. 2021;50(3):314-322. doi:10.1159/000514109. Available from: https://www.ncbi.nlm.nih.gov/books/NBK573763/
- Kozuma, K., et al. JCS 2021 Guideline on Radiation Safety in Cardiology. *Circ J*. 2022;86(4):651-699. doi:10.1253/circj.CJ-21-0379. Available from: https://www.jstage.jst.go.jp/article/circj/advpub/0/advpub_CJ-21-0379/_html/-char/en
- 木村医師. 脳動脈瘤の検査方法の違い-CT or MRI. 2023. 以下より入手可能: https://www.kimura4bestoperation.com/post/ct-mriforaneurysm
- American College of Radiology. ACR Appropriateness Criteria® Lower Extremity Arterial Claudication-Imaging Assessment for Revascularization. 2022. Available from: https://acsearch.acr.org/docs/69411/Narrative/
- 公立学校共済組合 中国中央病院. 血管造影(DSA)検査. 以下より入手可能: https://www.kouritu-cch.jp/section/radiology/dsa-scan
- ピアニスト原美千代のブログ. 脳のカテーテル検査を受けました. 2024. 以下より入手可能: https://ameblo.jp/michiklavier/entry-12874483936.html
- 脳腫瘍(髄膜腫)の手術を受けたお話. アンギオ検査のための検査入院①. 2023. 以下より入手可能: https://ameblo.jp/takahiros19891229/entry-12819351588.html
- AYA設計 AYAmamBlog. 検査入院1日目. 2024. 以下より入手可能: https://plaza.rakuten.co.jp/ayasekkei/diary/202406100001/
- 厚生労働省. 高額療養費制度を利用される皆さまへ. 2018. 以下より入手可能: https://www.mhlw.go.jp/content/000333279.pdf
- がんを学ぶ. 高額療養費制度とは治療費を支援する制度. 以下より入手可能: https://www.ganclass.jp/support/medical-cost/hight-cost
- Hart, D., et al. The Principle of Digital Subtraction Angiography and Radiological Protection. *Radiography*. 2013;19(4):354-359. doi:10.1016/j.radi.2013.06.002. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC3685929/