医学的レビュー担当者:
小野 稔 教授 (東京大学医学部附属病院 心臓外科)3
この記事の科学的根拠
この記事は、提供された研究報告書で明示的に引用されている最高品質の医学的根拠にのみ基づいています。以下は、参照された主要な情報源と、本記事で提示されている医学的指導との直接的な関連性を示したものです。
- MSDマニュアル プロフェッショナル版: 本記事における三尖弁狭窄症の基本的な定義、病態生理、および診断基準に関する記述は、同マニュアルの情報を基にしています1。
- 米国心臓協会(ACC)/米国心臓病学会(AHA) ガイドライン (2020): 重症三尖弁狭窄症に対する外科手術やカテーテル治療の推奨クラス(適応基準)に関する記述は、この国際的な主要ガイドラインに基づいています4。
- 厚生労働省: 日本における指定難病としての「先天性三尖弁狭窄症」の位置づけ、患者数、および公的支援に関する記述は、厚生労働省の公式文書に基づいています5。
- 日本循環器学会/日本胸部外科学会/日本心臓血管外科学会合同ガイドライン: 日本国内の弁膜症治療における標準的な考え方やハートチームの重要性に関する記述は、これらの国内主要学会が策定したガイドラインを参照しています6。
要点まとめ
- 三尖弁狭窄症は、心臓の右側にある三尖弁の開きが悪くなる稀な弁膜症で、多くはリウマチ熱の後遺症が原因です1。
- 主な症状は、全身の静脈に血液が滞ること(静脈うっ血)による足のむくみや肝臓の腫れ、そして心拍出量低下による疲労感です2。
- 診断は、身体診察で疑い、心エコー検査によって確定します。肥厚した弁や右心房の拡大、弁を通過する血流の異常が特徴的な所見です1。
- 治療は、症状緩和のための塩分制限や利尿薬による内科的治療が基本ですが、重症例では外科的な弁形成術や弁置換術、あるいはカテーテル治療が検討されます4。
- 先天性の三尖弁狭窄症は国の指定難病であり、生涯にわたる専門的な医療と社会的な支援を必要とします5。
三尖弁狭窄症と向き合うための実践ガイド
三尖弁狭窄症と言われても、病名自体が珍しく、何が起きているのか分からず不安に感じている方は少なくありません。足のむくみやお腹の張り、疲れやすさといった「よくある症状」が、実は心臓の右側の血流障害や静脈うっ血によるものだと聞かされると、日常の不調が急に重大な病気として意識されてしまいます。さらに、リウマチ熱の既往、先天性の異常、ペースメーカーリードや生体弁の劣化など、原因が複雑に説明されると、「自分のケースはどれに当てはまるのか」「どこまで進んでいるのか」と戸惑ってしまうでしょう。そんな揺れる気持ちを抱えながらも、正しい知識を得て、自分に合った治療と生活の方向性を見つけていくことがとても大切です。
この解説ボックスでは、三尖弁狭窄症がどのように進行し、なぜ「心臓の隠れた危機」と呼ばれるのかを整理しながら、診断から治療、そして日常生活で意識したいポイントまでをコンパクトにまとめます。まずは、右心房から右心室への血流が狭い扉によって妨げられ、その結果として全身の静脈うっ血と心拍出量低下が起こる、という病気の基本的な構図を押さえることが出発点です。そのうえで、自分の症状や検査結果がどの程度の重症度に当たるのかをイメージできるようになると、主治医の説明も理解しやすくなります。なお、三尖弁狭窄症は心血管疾患全体の中の一つの病態であるため、心臓や血管の病気の全体像を俯瞰したい場合には、心血管疾患の総合ガイドを合わせて読むと位置づけが分かりやすくなります。
三尖弁狭窄症の背景には、リウマチ熱による弁尖の肥厚・癒着、先天性の弁形成異常、ペースメーカーリードや生体弁の劣化など、いくつかの代表的な原因があります。リウマチ性の場合、長い年月をかけて弁口面積が徐々に狭くなり、正常約4.0cm²の開口部が1.0cm²以下まで縮小すると、右心房から右心室へ血液を送り出すために大きな圧力差が必要になります。この「右房―右室圧較差」の増大が、頸静脈の拍動や肝うっ血、末梢浮腫といった静脈うっ血症状として現れてきます。一方で、右心室への流入血が減るため、心拍出量は低下し、少し動いただけで疲れる、手足が冷たいといった低心拍出量症状も目立つようになります。こうした変化は、三尖弁だけの問題にとどまらず、他の弁膜症や心不全とも密接に関連しますので、弁膜症全体の流れや警告サインを整理したいときには、心臓弁膜症の早期発見と治療の全貌も参考になります。
最初の重要なステップは、「どこがどのように狭くなっているのか」を心エコーで具体的に把握し、自分の心臓の構造と働きをイメージできるようにすることです。経胸壁・経食道心エコーで、弁尖の肥厚や弁口面積、右心房の拡大、圧較差などを評価してもらうことで、内科的治療で経過をみる段階なのか、外科・カテーテル治療を検討すべき重症度なのかが見えてきます。その際、「右心房」「右心室」「弁輪」といった用語の意味が分かっていると、医師とのコミュニケーションがぐっとスムーズになります。心臓全体のポンプ機能や、4つの弁が担っている役割を基礎から整理したい場合は、心臓の基本的な働きとは?知っておきたい重要ポイントを事前に読んでおくと、検査結果の意味がより理解しやすくなるでしょう。
次のステップは、「今の症状が右心不全や全身のうっ血としてどこまで進んでいるか」を日々モニタリングし、必要なときに早めに受診できる体制を整えることです。体重が数日で急に増える、足や顔のむくみが強くなる、お腹が張って苦しい、頸静脈の拍動が目立つ、少しの階段でも息切れや倦怠感が増すといった変化は、三尖弁狭窄症に伴ううっ血や心不全悪化のサインになりえます。こうしたサインを「年齢のせい」「疲れやすい体質」と片づけてしまうと、不可逆的な右心不全に進んでから初めて受診することになりかねません。心不全全般でどのような初期症状に注意すべきかを整理しておきたいときには、心不全の初期症状を見逃さないために知っておきたい9つのサインを確認しておくと、日常の変化に気付きやすくなります。
注意しておきたいのは、「利尿薬でむくみが引いているから大丈夫」「左心系の弁膜症を手術したから右側も自然に良くなるはず」と自己判断してしまうことです。三尖弁狭窄症は、他の弁膜症と合併していても見逃されやすく、左心系の手術後に右心不全が続く原因となることがあります。また、重症例では外科的弁形成術や弁置換術、カテーテルによるバルーン交連切開術など複数の選択肢があり、それぞれでリスクや回復過程が異なります。実際に手術を検討する段階になったら、開心術・MICS・TAVIなど心臓手術全体の選択肢と特徴を整理した心臓手術の全貌も併せて読み、ハートチームと一緒に自分に合った治療戦略を検討することが大切です。
三尖弁狭窄症は稀で複雑な疾患ですが、仕組みと進み方、治療の選択肢を一つひとつ理解していくことで、「よく分からない恐怖」は少しずつ「具体的に備えられる不安」に変えていくことができます。今日感じているむくみや疲れやすさを「気のせい」とせず、小さなサインの段階で記録し、主治医と共有することが、将来の右心不全や重い合併症を防ぐ大きな一歩になります。決して一人で抱え込まず、専門医や家族、同じ病気と向き合う仲間と支え合いながら、自分のペースで三尖弁狭窄症との付き合い方を整えていきましょう。
第1章 三尖弁の構造と狭窄症の病態生理
三尖弁狭窄症の影響を理解するためには、まず正常な三尖弁の構造と、狭窄によって引き起こされる血行動態の変化、すなわち病態生理を把握することが不可欠です。
三尖弁の正常な解剖と機能
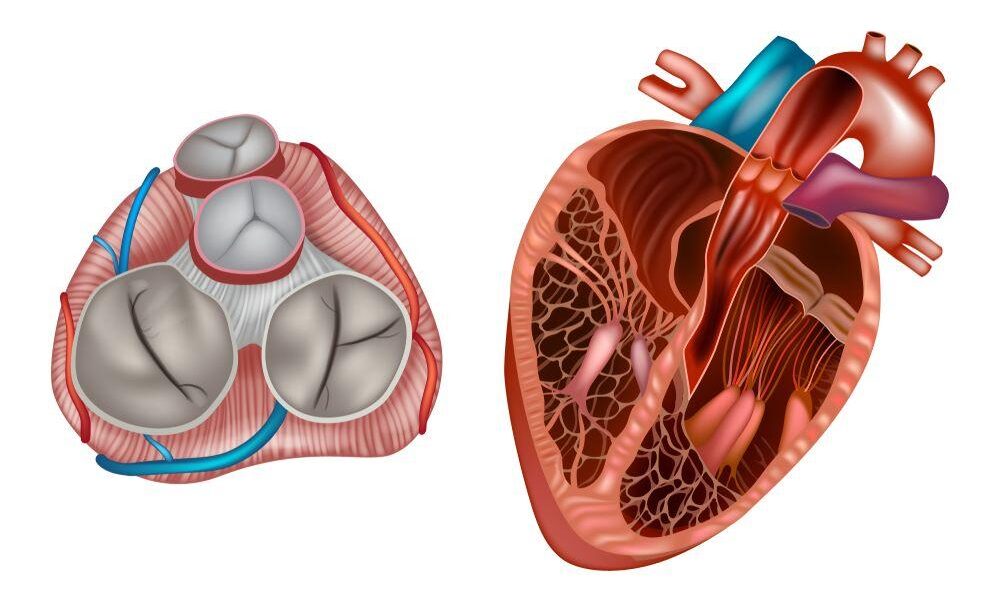
三尖弁は、心臓の右側、全身から戻ってきた静脈血を受け取る右心房(RA)と、その血液を肺へ送り出す右心室(RV)の間に位置する「扉」の役割を担う弁です7。この弁は、弁輪、弁尖、腱索、乳頭筋という4つの要素から構成される複雑な構造体です8。正常な三尖弁は、心臓の拡張期に開放し、右心房から右心室へのスムーズな血液の流入を可能にし、収縮期には閉鎖して血液の逆流を防ぎます。この一方向性の血流維持機能は、全身の循環を支える上で極めて重要な役割を果たしています。
狭窄症における病理学的変化
三尖弁狭窄症では、この精緻な弁構造に異常が生じます。最も一般的な原因であるリウマチ熱では、過去の炎症反応の結果として、弁尖が線維性に肥厚し、硬化します。さらに、弁尖同士が癒着したり、弁を支える腱索が短縮・癒合したりすることで、弁の可動性が著しく損なわれます9。これにより、弁の開口部が物理的に狭小化し、血液の流れが妨げられる状態となるのです1。
正常な三尖弁の弁口面積が約4.0 cm²であるのに対し、重症の三尖弁狭窄症では1.0 cm²以下にまで狭まることがあります9。この機械的な閉塞が、一連の血行動態的破綻の引き金となります。
血行動態への影響
三尖弁の狭小化は、心臓と全身の循環に連鎖的な影響を及ぼします。
- 右房-右室圧較差の増大: 狭くなった弁口を通して血液を送り出すため、右心房は通常よりも高い圧力を発生させる必要が生じ、右心房と右心室の間に圧力の差(圧較差)が生じます10。心拍数が正常な状態で平均圧較差が5 mmHgを超えると、血行動態学的に有意な狭窄と見なされます9。
- 右心房の拡大と肥大: 慢性的な圧負荷にさらされた右心房の壁は、代償的に肥厚し、内腔は拡大します(右房拡大)1。これは狭窄を乗り越えようとする適応反応ですが、長く続くと心房の機能不全につながります。
- 全身の静脈うっ血: 右心房内の圧力が上昇すると、その圧力は上大静脈と下大静脈を介して全身の静脈系に直接伝播します。これが全身性静脈うっ血であり、肝臓に血液が滞る肝うっ血、足や腹部に水分が溜まる末梢浮腫や腹水などを引き起こす根源となります111。
- 右心室と心拍出量: 右心室へ流入する血液量自体が減少するため、右心室は過度に拡張せず、むしろ小さいままであることが多いです1。しかし、右心室への充満が不十分であるため、特に運動時などには全身への血液供給量(心拍出量)が不足し、これが易疲労感や四肢の冷感といった症状につながります7。
ここで重要なのは、心臓の右心系が左心系に比べて低圧のシステムであるという事実です。正常な中心静脈圧(右房圧にほぼ等しい)は4-8 mmHg程度と非常に低いため10、わずか5 mmHgの圧較差でも右心房には極めて大きな負荷となり、肝うっ血や全身の浮腫といった深刻な臨床像を引き起こすのです。この「低圧・高インパクト」のパラドックスを理解することが、三尖弁狭窄症の重篤性を正しく評価する鍵となります。
第2章 原因と疫学:稀な疾患の根源を探る
三尖弁狭窄症(TS)は稀な疾患ですが、その原因は時代と共に変化しており、臨床像を理解する上でその背景を知ることは重要です。
主要原因:リウマチ性心疾患
歴史的に、そして現在においても、後天性三尖弁狭窄症のほぼ全ての症例はリウマチ熱の後遺症であるリウマチ性心疾患に起因します1。リウマチ熱はA群β溶血性連鎖球菌感染後に生じる自己免疫性の炎症性疾患で、心臓の弁に炎症が起こると、数年から数十年かけて弁の狭窄や閉鎖不全が進行します129。リウマチ性の三尖弁狭窄症が単独で発生することは極めて稀であり、ほとんどの場合、僧帽弁狭窄症といった左心系の弁膜症を合併します1。この事実は、診断および治療戦略を立てる上で非常に重要です。
日本および世界におけるTSの様相の変化
かつて世界中で猛威を振るったリウマチ熱は、抗生物質の普及と生活衛生環境の改善により、日本を含む先進国では劇的に減少しました13。厚生労働省の2020年の調査によると、日本の慢性リウマチ性心疾患の総患者数は約18,000人であり14、日本小児循環器学会の報告ではリウマチ熱の新規発症例は年間4-10例程度と、極めて稀になっています15。この結果、弁膜症全体の中で加齢に伴う弁の変性や石灰化を原因とする非リウマチ性の弁膜症が大多数を占めるようになりました13。三尖弁狭窄症の患者像も、古典的なリウマチ熱の既往を持つ患者に加え、高齢で過去の生体弁が劣化した患者や、心臓ペースメーカーのリードが原因となる患者など、多様化しています1617。
その他の稀な原因
リウマチ熱以外にも、三尖弁狭窄症を引き起こす稀な原因がいくつか存在します1。
- 先天性三尖弁狭窄症: 生まれつき三尖弁の構造に異常がある状態で、国の指定難病とされています。詳細は第5章で後述します718。
- カルチノイド心疾患: 神経内分泌腫瘍から分泌される物質により、主に右心系の弁が硬化し、狭窄と逆流を引き起こします9。
- 全身性エリテマトーデス(SLE): SLEに伴う非細菌性疣贅性心内膜炎が弁の機能不全を来たすことがあります1。
- 医原性・デバイス関連: 心臓ペースメーカー等のリードが弁の動きを物理的に妨げたり、慢性的な刺激で線維化を引き起こしたりすることがあります19。また、過去に置換された生体弁が経年的に劣化し狭窄をきたす「弁機能不全」も重要な原因です16。
- その他: 感染性心内膜炎における巨大な細菌の塊(疣贅)、心臓腫瘍、放射線治療後の心臓障害なども原因となりえます1。
第3章 臨床症状:見過ごされがちな兆候を認識する
三尖弁狭窄症の臨床像は、進行が緩慢であること、そして他の心疾患との合併が多いことから、非常に捉えにくい特徴があります。症状や所見はしばしば軽微であったり、より顕著な左心系の症状に隠されたりします。
低心拍出量に起因する症状
右心室への血液流入が妨げられることで、心臓が全身に送り出す血液量が不足し、以下のような症状が現れます。
全身性静脈うっ血に起因する症状
右心房の圧力が上昇し、その圧力が全身の静脈系に波及することで、体内に水分が貯留しやすくなります。
- 末梢の浮腫、腹水、全身性浮腫: 初期には足首や下腿にむくみ(浮腫)が現れ、進行すると腹部に水が溜まる(腹水)、さらには全身がむくむ状態に至ります1。
- 右上腹部不快感・腹部膨満感: 肝臓に血液がうっ滞(肝うっ血)し、腫大することで、右上腹部に圧迫感や鈍痛が生じます1。
- 頸部の不快な拍動感: 右心房の強力な収縮圧が頸静脈に伝わり、「はためくような」不快な拍動として自覚されることがあります。これは本疾患に比較的特徴的な症状です1。
重要な身体所見
経験豊富な医師による注意深い身体診察は、三尖弁狭窄症を疑う上で極めて重要です。
- 頸静脈の視診: 右心房の強力な収縮を反映した「巨大a波」と呼ばれる大きな拍動が観察されます1。
- クスマウル徴候: 吸気時に逆に頸静脈が怒張する奇異な現象です1。
- 聴診: 胸骨左縁下部で、拡張中期に低調のランブル(ゴロゴロという雑音)が聴取され、この雑音は吸気時に増強します(カルヴァーリョ徴候)1。
三尖弁狭窄症の診断における大きな障壁は、合併する僧帽弁狭窄症による「診断のマスキング効果」です。僧帽弁狭窄症の症状や心雑音の方が顕著なため、併存する三尖弁狭窄症が見落とされる危険性があります120。これは僧帽弁手術後に右心不全が改善しないという深刻な事態を招きかねないため、術前には4つの心臓弁すべてを系統的に評価することが極めて重要です。
第4章 診断への道筋:疑いから確定まで
三尖弁狭窄症の診断は、患者の病歴と身体所見から疑い、画像診断、特に心エコー検査によって確定するという段階的なプロセスをたどります。
心エコー検査の中心的役割
心エコー検査(心臓超音波検査)は、三尖弁狭窄症の診断において最も重要かつ決定的なツールです1。
- 経胸壁心エコー検査(TTE): 非侵襲的で最初に行われる基本の検査です。2次元断層像で肥厚・硬化した弁尖や拡大した右心房を観察し、ドップラー法で血流速度から圧較差を算出し、重症度を評価します1。
- 経食道心エコー検査(TEE): TTEで鮮明な画像が得られない場合や、より詳細な弁の形態評価が必要な場合に用いられます21。手術計画の立案やカテーテル治療中のモニタリングに不可欠です22。
補助的な診断ツール
- 心電図(ECG): 右心房の拡大を示唆する所見(肺性P波)や、半数以上で見られる心房細動が特徴です12。
- 胸部X線写真: 右心房拡大を示唆する心陰影の拡大が見られますが、肺うっ血所見がないことが僧帽弁狭窄症との鑑別点となります1。
- 心臓カテーテル検査: 現在では診断目的で施行されることは稀ですが、非侵襲的検査と臨床所見に乖離がある場合に、右心房と右心室の圧較差を直接証明するために用いられます2。
| 診断モダリティ | 目的 | 三尖弁狭窄症における主要所見 | 臨床的有用性 |
|---|---|---|---|
| 身体診察 | スクリーニング・疾患の疑い | 拡張期ランブル(心雑音)、頸静脈の巨大a波、末梢浮腫 | 臨床的な疑いを高め、追加検査の必要性を判断する1 |
| 心電図 (ECG) | 電気的活動の評価 | 肺性P波(右房負荷)、心房細動 | 右心房への過大な負荷を示唆し、不整脈の合併を評価する2 |
| 胸部X線 | 心臓・肺の全体像の評価 | 心拡大(特に右房拡大)、正常な肺野 | 右心系の拡大を視覚的に確認し、左心不全の合併を除外するのに役立つ2 |
| 経胸壁心エコー (TTE) | 非侵襲的な確定診断と重症度評価 | 肥厚・ドーム状の弁尖、右房拡大、ドップラー法による圧較差の増大 | 診断、重症度分類、および経過観察におけるゴールドスタンダード1 |
| 経食道心エコー (TEE) | 詳細な解剖学的評価 | TTEより高解像度の弁構造の描出 | 術前計画やカテーテル治療中のガイドに不可欠21 |
| 心臓カテーテル検査 | 侵襲的な血行動態評価 | 右房圧の上昇、右房-右室間の拡張期圧較差の直接証明 | 非侵襲的検査で診断が不確定な場合の最終的な診断手段2 |
第5章 特別解説:先天性三尖弁狭窄症と指定難病
後天性の三尖弁狭窄症とは異なり、先天性三尖弁狭窄症は生まれつき弁の構造が狭い疾患で、日本では国の指定難病として特別な支援の対象となっています。
後天性とは異なる疾患概念と病態生理
先天性三尖弁狭窄症は、胎児期の心臓発生過程の異常により生じ、しばしば右心室低形成などの他の複雑な心奇形を合併します1018。重症例では、右心房から右心室への血流が著しく制限され、静脈血が心房中隔欠損を通って左心房へ流入し(右左シャント)、全身に酸素の少ない血液が送られることでチアノーゼ(皮膚が青紫色になる状態)を引き起こします18。
指定難病311としての認定
日本では、この疾患はその稀少性と重篤性から「指定難病311」として公式に認定されています18。これは、根治的な治療法が存在しないこと、そして継続的な高額医療が必要であることを国が公式に認めるものであり、患者とその家族にとって不可欠なセーフティネットとなっています10。令和元年度の医療受給者証保持者数は100人未満と報告されています18。
フォンタン手術:根治ではない姑息的治療
適切な基準を満たす患者に対しては、最終的にフォンタン(Fontan)手術と呼ばれる血行再建術が目指されます18。これは、静脈血を心室を経由せずに直接肺動脈へと流す複雑な手術です23。しかし、フォンタン手術は根治術ではなく、この非生理的な循環は、長期的には蛋白漏出性胃腸症、肝機能障害、不整脈といった様々な合併症のリスクを抱えています。フォンタン手術が施行できない場合の予後は極めて不良で、50歳以上の生存は困難とされています18。
第6章 治療戦略:包括的マネジメントアプローチ
三尖弁狭窄症の治療方針は、疾患の重症度、症状、合併症、そして患者個々の状態を、循環器内科医や心臓血管外科医らで構成される「ハートチーム」が総合的に評価し、慎重に決定します。
Part 1: 保存的治療(内科的マネジメント)
症状を有する患者に対する第一選択は、全身のうっ血をコントロールするための内科的治療です24。体内の水分貯留を軽減するための厳格な塩分制限食と、余分な水分を排泄させるための利尿薬が中心となります1。
Part 2: 侵襲的治療への移行判断
内科的治療で症状がコントロールできない重症例や、他の心臓手術時に重症の三尖弁狭窄症が合併している場合には、カテーテル治療または外科手術が検討されます1。しかし、三尖弁狭窄症は稀なため、治療介入に関するエビデンスレベルは専門家のコンセンサスに基づく「レベルC」であることが多く、絶対的な基準は存在しません9。
Part 3: 具体的な侵襲的治療法
- 経皮的バルーン三尖弁交連切開術 (PBTC): カテーテル先端のバルーンで狭窄した弁口を広げる低侵襲な治療法です。弁の石灰化が高度でなく、有意な逆流を合併していない症例が良い適応とされます17。
- 外科的治療: 人工心肺を用いて心臓を一時的に停止させて行う手術です9。
Part 4: 新興の経カテーテル治療技術
近年、カテーテル治療の技術が三尖弁疾患にも応用され始めています6。
- Valve-in-Valve (ViV)法: 過去に植え込まれた生体弁が劣化したハイリスク患者に対し、劣化した弁の内側にカテーテルで新たな生体弁を植え込む低侵襲な治療法で、注目されています16。
- 新規カテーテル弁: 三尖弁専用に設計された新しい経カテーテル弁システム(Navigate, Intrepid, Evoqueなど)も開発が進められていますが、まだ一部の先進的な医療機関での使用に限られています16。
| 臨床シナリオ | ACC/AHA 2020 ガイドライン9 | ESC/EACTS 2021 ガイドライン9 | JCS 2020 ガイドライン (推定)24 | 主要な考慮事項 |
|---|---|---|---|---|
| 症候性 重症TS (孤立性) | 外科手術 (Class 1) | 外科手術 (Class I) | 外科手術を推奨 | 症状緩和が主目的。 |
| 左心系弁手術時の重症TS | 同時の三尖弁手術 (Class 1) | 同時の三尖弁手術 (Class I) | 同時手術を強く推奨 | 左心系手術後の右心不全予防に極めて重要。 |
| 孤立性 重症TS (有意なTRなし) | バルーン交連切開術を考慮 (Class 2b) | バルーン交連切開術を推奨 (Class I) | 選択肢となりうる | 弁の石灰化がないなど、解剖学的条件が重要。 |
第7章 患者の歩み:診断から新たな日常へ
三尖弁狭窄症と共に生きることは、診断の衝撃、手術への決断、そして術後の生活再構築という、深い心理的・社会的なプロセスを伴います。患者様の体験談は、この旅路の現実を浮き彫りにします。
診断から手術まで
多くの場合、診断は予期せず訪れ、患者様にとって大きな衝撃となります27。特に若年で診断された方は、情報が少なく深い孤独感に苛まれることがあります28。手術への決断は、症状からの解放と「生きるため」という強い意志に後押しされる一方で、開胸手術への恐怖は計り知れません29。術後は、痛みと闘いながら心臓リハビリテーションを開始し、少しずつ歩けるようになる過程は、回復への確かな一歩となります30。
退院後の生活:新たな日常の構築
退院は新たな生活のスタートであり、様々な適応が求められます。
- 身体活動とリハビリテーション: 退院後も継続的なリハビリが回復の鍵です31。胸骨が完全に癒合する術後約3ヶ月間は、重い物を持つなどの動作は厳禁です。主治医の許可を得て、徐々に活動レベルを上げていきます32。
- 薬物管理の現実(特にワルファリン): 機械弁を植え込んだ患者様にとって、生涯の抗凝固薬ワルファリン内服は大きな課題です。納豆などビタミンKを多く含む食品の摂取禁止、定期的な血液検査、そして出血リスクへの注意が常に求められます3334。
- 精神的・社会的再適応: 仕事や社会活動への復帰は大きな不安を伴います35。段階的な準備と、職場とのコミュニケーションが重要です36。
| 管理項目 | 具体的な行動・指針 | 根拠・注意点 |
|---|---|---|
| 創部のケア | 毎日、創部を優しく洗浄し、清潔に保つ。異常がないか観察する。 | 感染を予防し、異常を早期に発見するため30。 |
| 身体活動 | 心臓リハビリ計画に従う。術後3ヶ月は5kg以上の重い物を持たない。 | 胸骨の癒合を促し、体力を安全に回復させるため32。 |
| 食事 | 低塩分食を継続。ワルファリン内服中はビタミンK摂取に注意する。 | 血圧と体液量を管理し、薬の効果を安定させるため32。 |
| 服薬管理 | 処方された薬を指示通りに服用する。特にワルファリンは飲み忘れない。 | 血栓予防や心機能の維持に不可欠34。 |
| セルフモニタリング | 毎日、体重・血圧・脈拍を測定し、記録する。 | 体液貯留(体重増加)や不整脈を早期に発見するため2。 |
| 受診の目安 | 発熱、むくみの増悪、息切れの悪化、胸痛、出血が止まらないなど。 | 術後合併症の兆候の可能性があるため、速やかに主治医に連絡する32。 |
第8章 日本における専門医療と支援体制
三尖弁狭窄症という稀で複雑な疾患と向き合う上で、患者様は質の高い専門医療へのアクセスと、精神的・社会的な支援体制を必要とします。
医療システムにおける専門家へのアクセス:ハートチームアプローチ
現代の弁膜症治療の根幹をなすのが、「ハートチーム」という概念です6。これは、循環器内科医、心臓血管外科医、麻酔科医など多職種の専門家が、個々の患者様にとって最適な治療方針を共同で決定するアプローチです。弁膜症治療の経験が豊富な大規模な心臓血管センターや大学病院では、このようなハートチームが機能しています。例えば、東京大学医学部附属病院の小野稔教授が率いるチーム3や、ニューハート・ワタナベ国際病院のように低侵襲手術で知られる専門施設37など、日本各地に弁膜症治療を専門とする施設が存在します38。
患者会と支援ネットワークの役割
医療だけでは解決しきれない課題に寄り添うのが患者支援団体の役割です。
- 一般社団法人 心臓弁膜症ネットワーク: 日本における心臓弁膜症患者の主要な支援団体で、ウェブサイトでの情報発信、講演会や交流会の開催、実態調査などを通じて患者様を支援しています3940。
- 全国心臓病の子どもを守る会: 先天性心疾患の患者様とその家族を支援する歴史ある団体で、成人期に達した患者様の交流やQOL向上を目指す活動も行っています41。
これらの公式な団体に加え、個人のブログやSNSも、同じ病を持つ仲間と繋がり、情報を共有する上で大きな力となっています28。
よくある質問
三尖弁狭窄症の主な原因は何ですか?
どのような症状が出たら注意すべきですか?
手術は必ず必要ですか?
手術後の生活で最も注意すべきことは何ですか?
結論
三尖弁狭窄症は、その稀少性と他の心疾患の影に隠れがちな性質から、「心臓の隠れた危機」と称されるにふさわしい疾患です。リウマチ熱の減少に伴う原因の変化、高齢化社会の進展は、臨床医に新たな診断的挑戦を提示しています。治療においては、エビデンスが限られる中で、ハートチームによる個別化された意思決定の重要性が浮き彫りになりました。
この疾患管理の未来は、いくつかの重要な方向性を示唆しています。第一に、診断精度の向上です。医療従事者間での疾患認知度を高め、画像診断技術を駆使することで、より早期に、特に合併症例を見逃さずに診断することが求められます。第二に、そして最も大きな変革が期待されるのは、治療法の進化です。経カテーテル治療技術の進歩は、この分野のパラダイムを根本的に変える可能性を秘めています16。高リスクで敬遠されがちであった外科手術に代わる低侵襲な治療が普及すれば、不可逆的な右心不全に至る前に、より早期の段階で介入できるかもしれません。最後に、患者支援団体による活動や国による稀少疾患研究の推進が、エビデンスを蓄積し、治療戦略をさらに洗練させていく上で不可欠です。医療技術の進歩と、患者中心のケア、そして社会全体の支援が一体となることで、この「心臓の隠れた危機」は、いつの日か管理可能で、克服しうる挑戦へと変わっていくに違いありません。
免責事項本記事は情報提供のみを目的としており、専門的な医学的アドバイスを構成するものではありません。健康に関する懸念がある場合、またはご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- 三尖弁狭窄症 – 04. 心血管疾患 – MSDマニュアル プロフェッショナル版. Available from: https://www.msdmanuals.com/ja-jp/professional/04-%E5%BF%83%E8%A1%80%E7%AE%A1%E7%96%BE%E6%82%A3/%E5%BC%81%E8%86%9C%E7%97%87/%E4%B8%89%E5%B0%96%E5%BC%81%E7%8B%AD%E7%AA%84%E7%97%87 [引用日: 2025年7月27日].
- 三尖弁疾患 | 看護roo![カンゴルー]. Available from: https://www.kango-roo.com/learning/7178/ [引用日: 2025年7月27日].
- 心臓外科教授挨拶 – UMIN PLAZAサービス. Available from: https://plaza.umin.ac.jp/~ctstokyo/cardiac/index.html [引用日: 2025年7月27日].
- Surgical management of tricuspid stenosis – PMC – PubMed Central. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC5494417/ [引用日: 2025年7月27日].
- 先天性三尖弁狭窄症(指定難病311) – 難病情報センター. Available from: https://www.nanbyou.or.jp/entry/5396 [引用日: 2025年7月27日].
- 弁膜症治療のガイドライン – 日本循環器学会. Available from: https://www.j-circ.or.jp/cms/wp-content/uploads/2020/04/JCS2020_Izumi_Eishi.pdf [引用日: 2025年7月27日].
- 三尖弁狭窄症(TS) – 循環器の疾患 – 酒田市 – 医療法人 丸岡医院. Available from: https://maruoka.or.jp/cardiovascular/cardiovascular-disease/tricuspid-stenosis/ [引用日: 2025年7月27日].
- The tricuspid valve in hypoplastic left heart syndrome: Echocardiography provides insight into anatomy and function – Frontiers. Available from: https://www.frontiersin.org/journals/pediatrics/articles/10.3389/fped.2023.1145161/full [引用日: 2025年7月27日].
- Tricuspid Stenosis – PubMed. Available from: https://pubmed.ncbi.nlm.nih.gov/29763166/ [引用日: 2025年7月27日].
- 先天性三尖弁狭窄症 – 厚生労働省. Available from: https://www.mhlw.go.jp/file/05-Shingikai-10601000-Daijinkanboukouseikagakuka-Kouseikagakuka/0000138724.pdf [引用日: 2025年7月27日].
- Tricuspid Stenosis – StatPearls – NCBI Bookshelf. Available from: https://www.ncbi.nlm.nih.gov/books/NBK499990/ [引用日: 2025年7月27日].
- リウマチ熱 – 19. 小児科 – MSDマニュアル プロフェッショナル版. Available from: https://www.msdmanuals.com/ja-jp/professional/19-%E5%B0%8F%E5%85%90%E7%A7%91/%E4%B9%B3%E5%85%90%E3%81%8A%E3%82%88%E3%81%B3%E5%B0%8F%E5%85%90%E3%81%AB%E3%81%8A%E3%81%91%E3%82%8B%E6%A7%98%E3%80%85%E3%81%AA%E7%B4%B0%E8%8F%8C%E6%84%9F%E6%9F%93%E7%97%87/%E3%83%AA%E3%82%A6%E3%83%9E%E3%83%81%E7%86%B1 [引用日: 2025年7月27日].
- 連携NEWS「心臓弁膜症」 | 横浜市立大学附属 市民総合医療センター. Available from: https://www.yokohama-cu.ac.jp/urahp/medical/medicalnews/benmakusho.html [引用日: 2025年7月27日].
- 心疾患で治療を受けている総患者数は、305万人 令和2年(2020) 「患者調査の概況」より. Available from: https://seikatsusyukanbyo.com/statistics/2024/010788.php [引用日: 2025年7月27日].
- リウマチ熱 (小児内科 55巻13号) – 医書.jp. Available from: https://webview.isho.jp/journal/detail/abs/10.24479/pm.0000001343 [引用日: 2025年7月27日].
- A valve-in-valve approach to manage severe bioprosthetic tricuspid valve stenosis – PMC. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC8185438/ [引用日: 2025年7月27日].
- 心臓弁膜症の原因も時代とともに変遷します〜原因によって対応も異なります – 院長の独り言 – 小川聡クリニック. Available from: https://ogawasatoshi-clinic.com/lecture03/lecture1-04.html [引用日: 2025年7月27日].
- 311 先天性三尖弁狭窄症 – 厚生労働省. Available from: https://www.mhlw.go.jp/content/10905000/000857644.pdf [引用日: 2025年7月27日].
- Tricuspid stenosis – Symptoms, diagnosis and treatment | BMJ Best Practice US. Available from: https://bestpractice.bmj.com/topics/en-us/473 [引用日: 2025年7月27日].
- Management of tricuspid valve regurgitation – PMC. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC1861404/ [引用日: 2025年7月27日].
- 2020 ACC/AHA Guideline for the Management of Patients With …, Available from: https://scc.org.co/wp-content/uploads/2018/10/guidelines-VALVE-2020.pdf [引用日: 2025年7月27日].
- 循環器超音波検査の適応と判読ガイドライン. Available from: https://www.j-circ.or.jp/cms/wp-content/uploads/2021/03/JCS2021_Ohte.pdf [引用日: 2025年7月27日].
- 三尖弁閉鎖症 | 東京大学医学部附属病院 小児新生児集中治療部PICUのホームページです。. Available from: https://tokyoped-picu.jp/diagnosis/heart/treatment/tr [引用日: 2025年7月27日].
- 三尖弁狭窄 | 症状、診断・治療方針まで – 今日の臨床サポート. Available from: https://clinicalsup.jp/jpoc/contentpage.aspx?diseaseid=2019 [引用日: 2025年7月27日].
- 三尖弁狭窄症を伴う連合弁膜症の1例 – J-Stage. Available from: https://www.jstage.jst.go.jp/article/jjcvs1975/33/4/33_4_299/_article/-char/ja/ [引用日: 2025年7月27日].
- Redo Tricuspid and Pulmonary Valve Replacement with On-X in Renal Transplant Patient: A Case Report – PMC. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC11249998/ [引用日: 2025年7月27日].
- 何のために生きるのか 考えて下せた適切な判断 | 一般社団法人 心臓弁膜症ネットワーク. Available from: https://heartvalvevoice.jp/patient_voice/08-2/ [引用日: 2025年7月27日].
- 一人ひとりがQOL向上を目指して | 一般社団法人 心臓弁膜症ネットワーク. Available from: https://heartvalvevoice.jp/patient_voice/04-2/ [引用日: 2025年7月27日].
- 手術を受けて、また新たな人生を歩む | 一般社団法人 心臓弁膜症ネットワーク. Available from: https://heartvalvevoice.jp/patient_voice/12-2/ [引用日: 2025年7月27日].
- 弁膜症の手術を受けられる患者さんへ – 済生会横浜市東部病院. Available from: https://www.tobu.saiseikai.or.jp/docs/pdf/indicators/2023/index06/170-4.pdf [引用日: 2025年7月27日].
- 退院後の生活 | 一般社団法人 心臓弁膜症ネットワーク. Available from: https://heartvalvevoice.jp/knowledge/after-discharge/ [引用日: 2025年7月27日].
- 心臓の手術をお受けになった患者様へ -術後の生活について – さいたま市. Available from: https://www.city.saitama.lg.jp/hospital/department/001/p074387_d/fil/03_sinnzousyujyutu.pdf [引用日: 2025年7月27日].
- ワルファリン内服中は納豆避けて!【薬剤科】 | 湘南慶育病院オフィシャルブログ. Available from: https://ameblo.jp/kenikukai-shonan/entry-12731271949.html [引用日: 2025年7月27日].
- 弁置換術、弁修復術|心臓血管外科手術について. Available from: https://www.nagoya.tokushukai.or.jp/wp/heart_peration/1716.html [引用日: 2025年7月27日].
- 仕事復帰時の不安の解消方法とは?考え方や準備を解説 – coe worker. Available from: https://coeworker.jp/learning/article/KqiEt727 [引用日: 2025年7月27日].
- 復職後の働き方:[国立がん研究センター がん情報サービス 一般の方へ]. Available from: https://ganjoho.jp/public/institution/qa/all/qa02.html [引用日: 2025年7月27日].
- 三尖弁閉鎖不全症とは?症状・原因・治療(手術)方法|ニュー …. Available from: https://newheart.jp/glossary/detail/cardiovascular-surgery_005.php [引用日: 2025年7月27日].
- 全国の弁膜症の診療実績数が多い上位20病院 – メディカルノート. Available from: https://medicalnote.jp/features/heartdiseases80_dpc2018?cv_from=mn [引用日: 2025年7月27日].
- 入会案内 | 一般社団法人 心臓弁膜症ネットワーク. Available from: https://heartvalvevoice.jp/guidance/ [引用日: 2025年7月27日].
- 心臓弁膜症をもつ人の 療養状況と生活に関する調査報告書. Available from: https://heartvalvevoice.jp/wp-content/uploads/2021/07/%E3%80%90%E5%BF%83%E8%87%93%E5%BC%81%E8%86%9C%E7%97%87%E3%83%8D%E3%83%83%E3%83%88%E3%83%AF%E3%83%BC%E3%82%AF%E3%80%91%E7%99%82%E9%A4%8A%E7%8A%B6%E6%B3%81%E3%81%A8%E7%94%9F%E6%B4%BB%E3%81%AB%E9%96%A2%E3%81%99%E3%82%8B%E8%AA%BF%E6%9F%BB%E5%A0%B1%E5%91%8A%E6%9B%B8_20217017.pdf [引用日: 2025年7月27日].
- 患者会について | 日本小児循環器学会【一般の方へ】. Available from: https://www.heart-manabu.jp/patientsassociation [引用日: 2025年7月27日].