要点まとめ
- 安静時の心拍数が高い状態(頻脈)は、将来高血圧を発症する独立した危険因子であり、心血管疾患による死亡リスクを大幅に上昇させることが科学的に証明されています。
- 血圧の基準は、日本の公式ガイドラインである「高血圧治療ガイドライン2019(JSH2019)」に基づいて判断することが最も重要です。75歳未満の成人の降圧目標は「130/80mmHg未満」と厳格に定められています。
- 心拍数と血圧の上昇には、自律神経の乱れ(交感神経の過活動)、動脈硬化の進行、心臓への直接的な負担という3つの主要なメカニズムが関与しています。
- 効果的な管理には、DASH食を応用した日本食、有酸素運動、そして必要に応じた薬物療法が柱となります。特にβ遮断薬は心拍数と血圧の両方を下げる効果が期待できます。
- ご自身の数値に不安がある場合や、既に高血圧と診断されている場合は、自己判断せず、必ずかかりつけ医や循環器専門医に相談することが不可欠です。
心拍数と血圧の危険信号
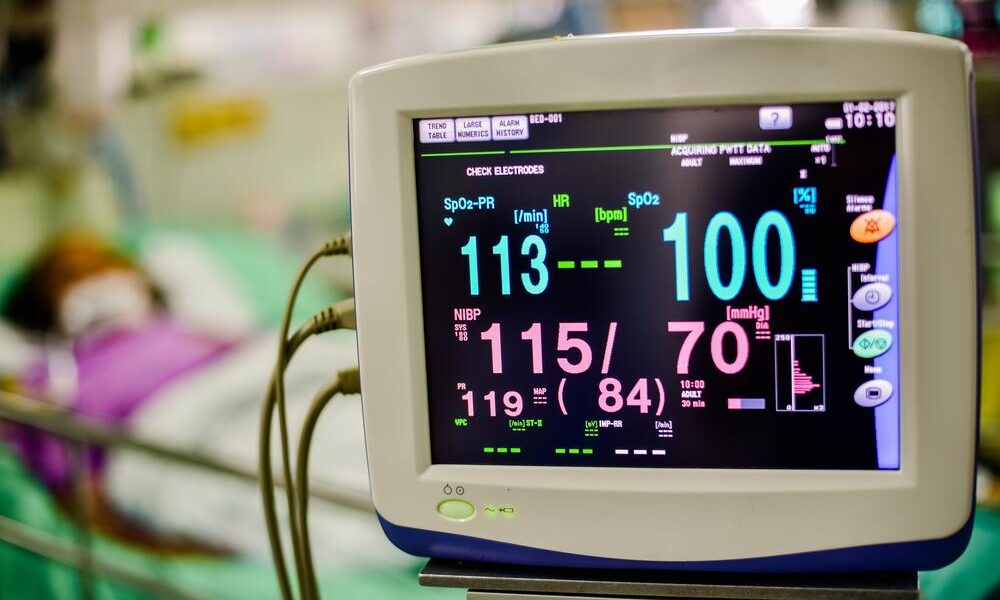
家庭用血圧計で測ったときに、血圧だけでなく心拍数も高めだったり、日によって値が大きく変動したりすると、「このまま放っておいて大丈夫なのか」「将来の心臓病につながるのでは」と不安になる方は少なくありません。特に、検診では「血圧はまだぎりぎり正常」と言われたのに、安静時心拍数だけがいつも速いと、「体質なのか病気なのか」が分からず戸惑いやすくなります。こうしたモヤモヤを抱えたままにせず、心拍数と血圧それぞれの意味と関係性を理解することが、心血管リスクを下げる第一歩になります。
この解説ボックスでは、記事本文で紹介されている最新エビデンスと日本のガイドラインに基づき、「安静時心拍数が高いこと」と「血圧が高いこと」が将来の心血管疾患リスクにどう結びつくのかを、できるだけ分かりやすく整理します。心筋梗塞や脳卒中を防ぐために、どのように自分の数値を読み解き、日々の生活や治療方針に活かせばよいかの道筋を、一つずつ確認していきましょう。心血管疾患全体のリスク構造や他の危険因子との関係については、心血管疾患の総合ガイドでも体系的に解説されていますので、必要に応じてあわせてチェックすると全体像をつかみやすくなります。
まず押さえておきたいのは、安静時心拍数・血圧・脈圧がいずれも「心臓と血管の負担」を映し出す指標であり、とくに安静時心拍数の高さが将来の高血圧や心血管死亡の独立した危険因子であることが、多くの大規模研究から示されているという点です。交感神経の過活動による心拍数の増加は、血管収縮と血圧上昇を招き、拍動の回数が増えることで動脈硬化の進行も早まりやすくなります。さらに、心拍数が高い状態が続くと心筋の酸素需要が増え、ポンプ機能に慢性的な負担がかかるため、心不全リスクも上昇します。日本高血圧学会JSH2019では、診察室血圧と家庭血圧それぞれに基準が定められ、75歳未満の降圧目標は130/80mmHg未満と明確に示されていますが、自分の値がそのどのゾーンにあたるのかを把握するには、年齢別・国際比較も含めた詳細な基準を整理した血圧・心拍数の正常値も参考になります。
具体的な対策の第一歩は、「正しい方法で、継続的に数値を測る」ことです。記事本文でも紹介されているように、朝は起床後1時間以内・排尿後・服薬前・朝食前、夜は就寝前というタイミングで、毎回1~2分しっかり安静にしてから、上腕式血圧計で測定することが推奨されています。このとき血圧だけでなく、表示される脈拍数(心拍数)も必ず記録し、日々の変動パターンを見ていきましょう。診察室血圧より家庭血圧のほうが、普段の状態をより正確に反映するとされていますので、自宅での測定がとても重要です。具体的なカフの巻き方や測定姿勢、記録の付け方などは、血圧の正しい測り方で、JSH2019に沿った手順を詳しく確認できます。
次のステップとして重要なのが、生活習慣と必要に応じた治療を組み合わせて、「心拍数も血圧も」無理なくコントロールしていくことです。DASH食を日本の和食に応用した食事(減塩・野菜や果物・魚・大豆製品を意識するなど)、心肺機能を高める有酸素運動、良質な睡眠とストレス対策は、いずれも交感神経の過活動を抑え、血圧と心拍数の両方を安定させるうえで柱となります。すでに高血圧と診断されている方や、安静時心拍数が長期にわたって高めの方では、β遮断薬を含む降圧薬が選択されることもあり、薬物療法によって心拍数・血圧の両面からリスクを下げていくケースも少なくありません。どの程度の心拍数が「危険なゾーン」に入るのか、どんな自覚症状が救急受診のサインになるのかをより詳しく知りたい場合は、危険な心拍数のサインも目を通しておくと安心です。
一方で、「緊張しやすい体質だから心拍数が高いだけ」「健康に良さそうな飲み物を続けていれば血圧もそのうち下がるはず」と自己判断してしまうのは要注意です。JSH2019の目標値を明らかに超える血圧や、高めの安静時心拍数が続いているのに受診を先延ばしにすると、知らないうちに動脈硬化や心不全のリスクが蓄積してしまう可能性があります。また、「〇〇茶さえ飲んでいれば安心」といった極端な情報に振り回されず、エビデンスに基づいた飲み物の選び方を知ることも大切です。高血圧治療ガイドラインに準拠した飲料の選び方については、高血圧と飲み物の選び方も参考になるでしょう。いずれにしても、薬の自己中断や独自の民間療法への依存は避け、必ず主治医と相談しながら対策を進めてください。
安静時心拍数と血圧は、どちらか片方だけを見るのではなく、その組み合わせと経時的な変化を丁寧に追いかけることで、将来の心血管リスクをいち早く察知できる「体からのメッセージ」です。今日からできることは、正しい測定方法で継続的に記録を取り、自分の数値の傾向を知ること、そして生活習慣と医師のサポートを組み合わせて、無理のない範囲で少しずつ改善を積み重ねていくことです。不安を一人で抱え込まず、この記事と関連ガイドを手がかりにしながら、かかりつけ医や循環器専門医と一緒に、心臓と血管を守る長期的なプランを描いていきましょう。
第1部:基本の理解 – 心拍数・血圧・脈圧とは何か?
心拍数と血圧は、しばしば混同されがちですが、それぞれが心臓血管系の健康状態を示す異なる、しかし密接に関連した指標です。まずは、これらの基本的な定義を正確に理解することから始めましょう。
1-1. 心拍数(脈拍)とは?
心拍数とは、文字通り「1分間に心臓が拍動する回数」を指します。通常、安静にしている状態での測定値が重要視され、「安静時心拍数(Resting Heart Rate: RHR)」と呼ばれます。この数値は、心臓の効率性を示すバロメーターです。アメリカ心臓協会(AHA)によると、健康な成人の安静時心拍数の正常範囲は、一般的に1分間に60回から100回(60-100 bpm)とされています2。しかし、日々のトレーニングを積んだアスリートなど、心機能が非常に効率的な人では、40回/分程度まで下がることがあります3。心拍数は、手首の内側にある橈骨(とうこつ)動脈や、首の付け根にある頸動脈に指を当てて、1分間の脈拍を数えることで簡単に測定できます。
1-2. 血圧(収縮期・拡張期)とは?
血圧とは、「血液が血管(特に動脈)の壁を押す圧力」のことです。心臓がポンプのように収縮して血液を全身に送り出す時に最も高くなり、これを「収縮期血圧」(最高血圧または上の血圧)と呼びます。逆に、心臓が拡張して血液を取り込む時に最も低くなり、これを「拡張期血圧」(最低血圧または下の血圧)と呼びます2。血圧は「120/80 mmHg」のように、収縮期血圧と拡張期血圧を組み合わせて表記されます。
1-3. 【専門家が注目】脈圧とは?動脈硬化の隠れたサイン
このセクションでは、記事の専門性を一気に高める重要な指標「脈圧」について解説します。脈圧は、単純に「収縮期血圧から拡張期血圧を引いた差」で計算されます。例えば、血圧が130/80 mmHgであれば、脈圧は 130 – 80 = 50 mmHg となります。これは単なる計算値ではなく、大動脈など主要な血管の「しなやかさ(弾力性)」を示す重要な指標です。若い人の血管はゴムホースのようにしなやかですが、加齢や生活習慣の乱れによって動脈硬化が進行すると、血管は硬い土管のようになります。血管が硬くなると、心臓が血液を送り出す際の圧力をうまく吸収できず、収縮期血圧は上昇し、拡張期血圧は低下する傾向にあります。その結果、脈圧が大きくなるのです。一般的に脈圧は40mmHg前後が健康的とされ、持続的に60mmHgを超えている場合は、動脈硬化がかなり進行している可能性が強く疑われます4。
第2部:日本の公式基準 – あなたの数値は大丈夫?
血圧の値を評価する上で最も重要なのは、日本の医療現場で実際に用いられている公式な基準に基づいて判断することです。ここでは、日本高血圧学会が策定した最新のガイドラインを基に、ご自身の数値がどのレベルにあるのかを確認します。
2-1. 日本高血圧学会(JSH2019)が定める高血圧の基準
日本における高血圧の診断と治療は、「高血圧治療ガイドライン2019(JSH2019)」に基づいて行われます56。このガイドラインの重要な特徴は、医療機関で測定する「診察室血圧」と、自宅で測定する「家庭血圧」で基準値が異なる点を明確にしていることです。家庭血圧の方がより平常時に近い値を反映するため、診察室血圧よりも厳しい基準が設定されています。
| 分類 | 診察室血圧 (mmHg) | 家庭血圧 (mmHg) |
|---|---|---|
| 正常血圧 | <120 かつ <80 | <115 かつ <75 |
| 正常高値血圧 | 120-129 かつ <80 | 115-124 かつ <75 |
| 高値血圧 | 130-139 and/or 80-89 | 125-134 and/or 75-84 |
| I度高血圧 | 140-159 and/or 90-99 | 135-144 and/or 85-89 |
| II度高血圧 | 160-179 and/or 100-109 | 145-159 and/or 90-99 |
| III度高血圧 | ≥180 and/or ≥110 | ≥160 and/or ≥110 |
2-2. 治療を開始する基準と降圧目標
JSH2019では、将来の心筋梗塞や脳卒中といった心血管イベントを予防するため、年齢や合併症(糖尿病、腎臓病など)の有無に応じて、より個別化された降圧目標が設定されています。特に重要な改訂点として、75歳未満の成人では、降圧目標が「130/80mmHg未満」と、従来よりも厳格化されました69。これは、血圧をより低く管理することで、心血管イベントを抑制する効果が科学的に証明されたためです。ご自身の治療目標については、必ず主治医と相談の上で決定することが重要です。
第3部:科学的根拠 – なぜ安静時心拍数が高いと危険なのか?
「心拍数が高いのは、単に緊張しやすい体質なだけ」と考えてはいないでしょうか。近年の大規模な研究により、安静時心拍数の高さは単なる体質の問題ではなく、将来の深刻な健康リスクを示す、科学的に裏付けられた強力なシグナルであることが明らかになっています。
3-1. 将来の高血圧を予測する強力なシグナル
安静時心拍数と将来の高血圧発症リスクとの間には、明確な関連性が存在します。2020年に医学誌『Medicine』で発表された、12の研究(対象者合計81,893人)を統合したメタアナリシス(複数の研究結果を統計的に統合する手法)では、安静時心拍数が10回/分上昇するごとに、将来高血圧を発症するリスクが9%上昇(相対リスク 1.09)するという、統計学的に有意な線形関係が示されました1011。これは、現在の血圧が正常範囲であっても、安静時心拍数が高い人は、将来的に高血圧になる可能性が高いことを意味します。
3-2. 心血管疾患による死亡リスクの増大
さらに深刻なのは、心拍数が高血圧のリスクだけでなく、生命予後そのものに直接関わるという点です。2016年にカナダ医師会雑誌(CMAJ)に掲載された、40以上の研究(対象者合計120万人以上)を統合した大規模なメタアナリシスによると、安静時心拍数が80回/分以上の人は、最も心拍数が低い群(<60回/分)に比べて、あらゆる原因による死亡リスクが45%も高く、心血管疾患による死亡リスクは33%も高いことが報告されています121314。このリスク上昇の度合いは、心拍数が喫煙や高コレステロール血症に匹敵する、独立した強力なリスク因子であることを示唆しています。同様に、別のメタアナリシスでは、心拍数が10回/分上昇するごとに心不全のリスクが19%上昇することも確認されています15。
3-3.【メカニズム解明】心拍数が体に与える3つの悪影響
では、なぜ高い心拍数がこれほどまでに体に悪い影響を及ぼすのでしょうか。その病態生理学的なメカニズムは、主に以下の3つの側面に分けて説明できます。
- 自律神経の乱れ(交感神経の過活動): 持続的なストレス、睡眠不足、不規則な生活は、体を興奮・緊張モードにする「交感神経」を過剰に働かせます。交感神経が優位になると、心拍数を増加させ、血管を収縮させるホルモンが分泌されるため、血圧が上昇します。これは、常にアクセルを踏みっぱなしで車を走らせているようなもので、心臓と血管に絶えず過剰な負担をかけ続ける状態です1617。
- 動脈硬化の促進: 心拍数が高いということは、1日あたりの心臓の拍動回数が多いことを意味します。心臓が1回収縮するたびに、血液の波が血管壁に物理的なストレス(ずり応力)を与えます。心拍数が多いほど、このストレスにさらされる回数が増えるため、血管の内側を覆う内皮細胞が傷つきやすくなります。この傷ついた部分から悪玉コレステロールが侵入し、プラーク(粥腫)が形成されることで、動脈硬化が進行を早める一因となります18。
- 心臓への直接的な負担(燃費の悪化): 心拍数が高い状態は、心臓の筋肉(心筋)がより多くの酸素を必要とすることを意味し、心臓の「燃費」を著しく悪化させます。これが長期にわたると、心筋は酸素不足と過重労働によって疲弊し、心臓のポンプ機能そのものが低下します。これが、心不全のリスクを直接的に高める大きな要因となるのです。
第4部:日本特有のリスク要因と先進的指標
心拍数と血圧を考える上で、海外の情報サイトでは得られない、日本人ならではの生活習慣や環境、そして日本で開発された先進的な検査指標について理解を深めることは非常に重要です。
4-1. 日本人の血圧・心拍数に影響する特有の要因
- 冬の寒さとヒートショック: 冬季には、寒さで血管が収縮するため血圧が上昇しやすくなります。特に日本の住宅で問題となるのが、暖かい居間と寒い脱衣所・浴室との急激な温度差によって血圧が乱高下する「ヒートショック」です。これにより心筋梗塞や脳卒中を引き起こすリスクが高まるため、入浴前に脱衣所や浴室を暖めておくといった簡単な工夫が、命を守る上で極めて重要です1920。
- 睡眠時無呼吸症候群(SAS): 日本人の高血圧患者、特に中年男性では睡眠時無呼吸症候群(SAS)の合併が30~40%と非常に多く報告されています21。睡眠中に呼吸が止まることで体内の酸素濃度が低下し、これを補うために交感神経が激しく活動するため、夜間から早朝にかけての血圧と心拍数が著しく上昇します22。いびきや日中の強い眠気がある方は、SASが原因で降圧薬が効きにくい「治療抵抗性高血圧」になっている可能性があり、専門医への相談が強く推奨されます。
- 塩分の多い和食文化: 伝統的な和食は健康的ですが、漬物、佃煮、味噌汁、醤油など塩分を多く含む食品も少なくありません。塩分の過剰摂取は体内に水分を溜め込み、血液量を増やすことで直接的に血圧を上昇させます23。後述する「DASH食」の考え方を和食に応用し、減塩を心がけることが重要です。
- 喫煙の影響: 喫煙をすると、タバコに含まれるニコチンが交感神経を直接刺激し、血圧と心拍数(脈拍)を即時的に上昇させます。国立循環器病研究センターのデータでは、1本の喫煙で血圧が10~20mmHg、脈拍が15~20回/分上昇し、その影響が15分以上続くことが示されています24。
- 環境要因(PM2.5・騒音): 近年の研究では、PM2.5などの大気汚染物質にさらされることが自律神経系のバランスを崩し、不整脈や心血管リスクを高める可能性が指摘されています25。また、交通量の多い道路沿いの騒音などの慢性的な環境騒音もストレスとなり、血圧上昇の一因となり得ることが報告されています26。
4-2.【先進的指標】動脈硬化を「見る」新基準:CAVIと中心血圧
現代の循環器診療では、腕で測る血圧だけでなく、より本質的なリスクを評価するための先進的な指標が用いられています。
- CAVI(心臓足首血管指数)とは?: CAVIは日本で開発された画期的な指標で、測定時の血圧の変動に影響されにくい「血管そのものの硬さ」を客観的に評価します。ベッドに横になるだけで簡単に測定でき、結果は「血管年齢」として示されることもあります。動脈硬化を早期に、かつ正確に発見する上で非常に有用です。自治医科大学の苅尾七臣教授らによる大規模な日本人対象の研究(CAVI-J study)により、CAVI値が高いと心不全や脳卒中のリスクが有意に高まることが示され、その臨床的意義が世界的に認知されつつあります27。
- なぜ「中心血圧」が重要なのか?: 私たちが普段測定している腕の血圧(上腕血圧)と、心臓や脳といった重要な臓器に直接影響を与える大動脈の血圧(中心血圧)には、特に若い人ほど差が見られることがあります。一部の降圧薬は上腕血圧を下げても中心血圧は十分に下がらない場合があり、心血管イベントの予測能は中心血圧の方が優れているという報告も多く、現代の高血圧診療における重要な研究テーマとなっています。
4-3.【個別化医療へ】遺伝子と腸内細菌が高血圧に与える影響
高血圧の管理は、かつての画一的なアプローチから、個々の体質に合わせた「個別化医療」へと進化しつつあります。その鍵を握るのが、遺伝子と腸内細菌です。
- 日本人における高血圧関連遺伝子: 近年のゲノムワイド関連解析(GWAS)により、日本人の高血圧発症に関連する遺伝子多型が複数報告されています。例えば、2021年に横浜市立大学大学院医学研究科の藤原亮医師、平和伸仁教授らの研究グループは、LPIN1という遺伝子が日本人の本態性高血圧の新たな原因遺伝子であり、交感神経活性を介して血圧を上昇させる可能性を突き止めました82829。将来的には、このような遺伝子情報に基づいて、一人ひとりに最も効果的な治療薬を選択できる時代が来ると期待されています。
- 腸内細菌叢と高血圧の意外な関係: 私たちの腸内に棲む100兆個もの細菌(腸内細菌叢)が、健康に多大な影響を与えていることが分かってきました。特に、腸内細菌が食物繊維などをエサにして作り出す「短鎖脂肪酸」(酪酸など)といった物質が、血圧の調節に重要な役割を果たしていることが近年の研究で明らかになっています。腸内環境を整えることが、全身の血管の健康にも直接繋がるのです。
- 日本人の食生活と腸内環境: 納豆や味噌などの発酵食品や、きのこや海藻に豊富な食物繊維を多く摂る伝統的な日本食は、腸内の善玉菌を増やし、健康に良い短鎖脂肪酸の産生を促すと考えられています。これが世界に誇る日本人の長寿の一因である可能性も指摘されています30。
第5部:心拍数と血圧を管理するための具体的戦略
心拍数と血圧を良好に保つためには、日々の生活習慣の見直しが不可欠です。ここでは、科学的根拠に基づいた具体的な食事療法、運動療法、そして薬物療法について解説します。
5-1. 食事療法:日本食に活かす「DASH食」の原則
DASH(Dietary Approaches to Stop Hypertension)食は、高血圧の予防と改善のためにアメリカで開発された食事療法で、その効果は科学的に広く認められています2331。この原則を私たちの和食に応用することが、実践の鍵となります。
| 増やすべき食品・栄養素 | 減らすべき食品・栄養素 | 具体的な工夫 | |
|---|---|---|---|
| 主食 | 玄米、全粒粉パン、そば | 白米、菓子パン | 食物繊維を意識する。 |
| 主菜 | 青魚(サバ、イワシ)、大豆製品(豆腐、納豆)、鶏むね肉 | 脂身の多い肉(バラ肉)、加工肉(ソーセージ) | 飽和脂肪酸を減らし、良質なタンパク質と不飽和脂肪酸を摂る。 |
| 副菜 | 緑黄色野菜、根菜、きのこ、海藻 | 漬物、佃煮 | カリウム、マグネシウム、食物繊維を豊富に。出汁や香辛料を活用し、醤油・塩を減らす。 |
| 汁物 | 具沢山の味噌汁、野菜スープ | インスタントのラーメン・うどんの汁 | 汁の量を減らし、野菜からのカリウムを逃さず摂取する。 |
| その他 | 低脂肪乳製品、ナッツ類、果物 | 菓子類、清涼飲料水、バター | カルシウムを補給し、糖分や過剰な脂肪を避ける。 |
5-2. 運動療法:効果的な運動の種類と目標心拍数
定期的な運動は、血圧を下げ、心拍数を安定させ、心肺機能を高める効果があります。特に推奨されるのは、ウォーキング、軽いジョギング、サイクリング、水泳などの有酸素運動です。運動の強度は、目標心拍数を目安に管理するのが効果的です。一般的に、最大心拍数(220 – 年齢)の50~70%程度が中等度の運動強度とされています2。ただし、心臓に持病がある方は運動を開始する前に必ず医師に相談してください。
5-3. 薬物療法:降圧薬は心拍数にどう影響するか?
生活習慣の改善だけでは血圧が十分に下がらない場合、薬物療法が必要となります。高血圧の治療で使われる薬(降圧薬)の中には、血圧を下げるだけでなく、心拍数にも影響を与えるものがあります。ご自身の服用している薬の特徴を知ることは、体調管理に役立ちます。
| 薬剤クラス | 心拍数への影響 | 主な薬剤例(一般名) |
|---|---|---|
| β遮断薬 | 低下させる | ビソプロロール、カルベジロール |
| Ca拮抗薬(非ジヒドロピリジン系) | 低下させることがある | ジルチアゼム、ベラパミル |
| Ca拮抗薬(ジヒドロピリジン系) | 変化しないか、反射性に上昇させることがある | アムロジピン、ニフェジピン |
| ARB / ACE阻害薬 | ほとんど影響しない | ロサルタン、オルメサルタン / エナラプリル |
| 利尿薬 | ほとんど影響しない | トリクロルメチアジド、インダパミド |
特にβ遮断薬は、交感神経の働きを抑えることで心拍数と血圧の両方を強力に下げるため、心拍数が高い高血圧患者さんや、心筋梗塞後の患者さんなどによく用いられます。どの薬を選択するかは、患者さん一人ひとりの状態(年齢、合併症、他の服用薬など)を総合的に判断して、医師が決定します。
よくある質問 (FAQ)
Q1: 心拍数が低いのは問題ですか?(徐脈)
A1: 日頃から運動習慣のあるアスリートなどでは、安静時心拍数が40~50台になることもあり、通常は心機能が効率的である良い兆候とされます。しかし、運動習慣がないにもかかわらず心拍数が60回/分未満(徐脈)で、かつ、めまい、ふらつき、息切れ、失神などの症状を伴う場合は注意が必要です。洞不全症候群や房室ブロックといった、心臓の電気信号の異常による病的な徐脈の可能性があり、ペースメーカー治療が必要になることもあるため、必ず医師の診察を受けてください3。
Q2: 家庭での正しい血圧測定法を教えてください。
A2: 日本高血圧学会が推奨する正しい測定法は以下の通りです。毎日同じ条件で測定し、記録することが重要です34。
1. **測定タイミング:** 朝と晩の2回測定します。朝は「起床後1時間以内で、排尿後、降圧薬の服薬前、朝食前」。晩は「就寝前」です。
2. **測定前の準備:** 椅子に座り、1~2分間安静にしてリラックスします。
3. **測定姿勢:** 腕帯(カフ)を心臓の高さに正しく巻きます。腕帯は素肌か薄いシャツの上から巻き、厚手の服の上からは測定しないでください。
4. **測定機器:** 正確性の観点から、手首式よりも上腕式の血圧計が推奨されます。
5. **記録:** 測定した血圧値と心拍数は、すべて血圧手帳やアプリに記録し、受診時に医師に見せてください。
Q3: ストレスですぐに心拍数が上がります。どうすればよいですか?
A3: ストレスを感じた時に交感神経が活性化し、心拍数が上がるのは自然な生理反応です。しかし、この状態が慢性的に続くことが問題となります。まずは、意識的に副交感神経を優位にさせ、心身をリラックスさせることが重要です。ゆっくりと息を吐くことを意識する「腹式呼吸」や、瞑想、ヨガ、ぬるめのお湯での入浴、好きな音楽を聴くことなどが有効です35。また、軽いウォーキングなどの運動も、長期的に見ればストレス耐性を高め、自律神経のバランスを整えるのに役立ちます。もし、ストレスの原因が明確で、ご自身での対処が難しい場合は、心理カウンセリングなど専門家の助けを借りることも検討しましょう。
結論
安静時心拍数は、もはや単なる体調の目安ではありません。血圧と並び、あなたの将来の心血管疾患リスクを映し出す、極めて重要な健康のバロメーターです。心拍数が高い背景には、自律神経の乱れや動脈硬化の進行といった、見過ごすことのできない身体の変化が隠れている可能性があります。ご自身の数値を正しく把握し、その意味を深く理解すること。そして、この記事で紹介したような、科学的根拠に基づいた食事や運動といった生活習慣の改善を今日から実践すること。それが、心臓と血管の健康を守り、豊かな人生を長く楽しむための、最も確実な第一歩となります。
免責事項この記事は情報提供のみを目的としており、専門的な医学的アドバイスに代わるものではありません。健康上の問題や症状がある場合は、必ず資格のある医療専門家にご相談ください。ご自身の血圧や心拍数に不安がある場合、または高血圧や不整脈と診断されている場合は、自己判断で治療を中断したり変更したりせず、必ずかかりつけ医や循環器専門医にご相談ください。
参考文献
- 厚生労働省. 令和5年 国民健康・栄養調査結果の概要. 2024. Available from: https://www.mhlw.go.jp/content/10900000/001338334.pdf
- American Heart Association. All About Heart Rate (Pulse). [インターネット]. 2023 [引用日: 2025年6月19日]. Available from: https://www.heart.org/en/health-topics/high-blood-pressure/the-facts-about-high-blood-pressure/all-about-heart-rate-pulse
- Mayo Clinic Staff. What’s a normal resting heart rate?. [インターネット]. 2023 [引用日: 2025年6月19日]. Available from: https://www.mayoclinic.org/healthy-lifestyle/fitness/expert-answers/heart-rate/faq-20057979
- Mayo Clinic Staff. Pulse pressure: An indicator of heart health?. [インターネット]. 2023 [引用日: 2025年6月19日]. Available from: https://www.mayoclinic.org/diseases-conditions/high-blood-pressure/expert-answers/pulse-pressure/faq-20058189
- 日本高血圧学会 高血圧治療ガイドライン作成委員会. 高血圧治療ガイドライン2019. ライフサイエンス出版; 2019. Available from: https://www.jpnsh.jp/guideline.html
- Umemura S, Arima H, Arima S, Asayama K, Dohi Y, Hirooka Y, et al. The Japanese Society of Hypertension Guidelines for the Management of Hypertension (JSH 2019). Hypertens Res. 2019;42(9):1235-1481. doi:10.1038/s41440-019-0284-9. PMID: 31375757
- エキスパートナースweb. 『高血圧治療ガイドライン』に基づく、高血圧の基準. [インターネット]. 2019 [引用日: 2025年6月19日]. Available from: https://expertnurse.jp/articles/id=8781
- Fujiwara A, Hirawa N, Maeda M, Yasui K, Yatsu K, Ura N, et al. LPIN1 is a new target gene for essential hypertension. J Hypertens. 2022;40(3):458-466. doi:10.1097/HJH.0000000000002931. PMID: 34772856
- 公益社団法人 日本栄養士会. 【日本高血圧学会】高血圧治療ガイドライン改訂. [インターネット]. 2019 [引用日: 2025年6月19日]. Available from: https://www.dietitian.or.jp/trends/2019/86.html
- Ma H, Wang A, Li Z, Wang M, Zhou X. Dose-response association of resting heart rate and hypertension in adults: A systematic review and meta-analysis of cohort studies. Medicine (Baltimore). 2020;99(10):e19401. doi:10.1097/MD.0000000000019401. PMID: 32150086
- Ma H, Wang A, Li Z, Wang M, Zhou X. Dose-response association of resting heart rate and hypertension in adults: A systematic review and meta-analysis of cohort studies. PubMed. [インターネット]. 2020 [引用日: 2025年6月19日]. Available from: https://pubmed.ncbi.nlm.nih.gov/32150086/
- Zhang D, Shen X, Qi X. Resting heart rate and all-cause and cardiovascular mortality in the general population: a meta-analysis. CMAJ. 2016;188(3):E53-63. doi:10.1503/cmaj.150535. PMID: 26598376
- Zhang D, Shen X, Qi X. Resting heart rate and all-cause and cardiovascular mortality in the general population: a meta-analysis. PubMed. [インターネット]. 2016 [引用日: 2025年6月19日]. Available from: https://pubmed.ncbi.nlm.nih.gov/26598376/
- Zhang D, Shen X, Qi X. Resting heart rate and all-cause and cardiovascular mortality in the general population: a meta-analysis. CMAJ. [インターネット]. 2016 [引用日: 2025年6月19日]. Available from: https://www.cmaj.ca/content/188/3/E53
- Aune D, Sen A, ó’Hartaigh B, Vatten LJ. Resting heart rate and the risk of hypertension and heart failure: a dose-response meta-analysis of prospective studies. J Hypertens. 2018;36(12):2369-2383. doi:10.1097/HJH.0000000000001627. PMID: 29176508
- Seravalle G, Grassi G. Sympathetic Nervous System, Hypertension, Obesity, and Metabolic Syndrome. Front Cardiovasc Med. 2020;7:72. doi:10.3389/fcvm.2020.00072.
- 森整形外科. 自律神経と血流の関係とは?血流を改善する方法も解説. [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.moriseikei.or.jp/blog/jiritusinkei-keturyu/
- Palatini P. Role of elevated heart rate in the development of cardiovascular disease in hypertension. Hypertension. 2011;58(5):745-50. doi:10.1161/HYPERTENSIONAHA.111.173104.
- 社会医療法人 製鉄記念八幡病院. 冬場の血圧上昇にご用心!. [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.ns.yawata-mhp.or.jp/content/items/242
- 医療法人社団 西宮回生病院. 寒いと血圧はあがる?. [インターネット]. 2023 [引用日: 2025年6月19日]. Available from: https://kaiseihp.jp/news/24918/
- Clinicplus. 睡眠時無呼吸症候群と高血圧の関係. [インターネット]. [引用日: 2025年6月19日]. Available from: https://clinicplus.health/sas/sas_blood_pressure/#:~:text=%E9%AB%98%E8%A1%80%E5%9C%A7%E3%81%AE%E6%82%A3%E8%80%85%E3%81%95%E3%82%93%E3%81%AE,%E3%81%A8%E6%8E%A8%E5%AE%9A%E3%81%95%E3%82%8C%E3%81%A6%E3%81%84%E3%81%BE%E3%81%99%E3%80%82
- 苅尾 七臣. 睡眠時無呼吸症候群と高血圧. 日本心臓病学会誌. 2012;8:J071-8. Available from: https://www.jcc.gr.jp/journal/backnumber/bk_jjc/pdf/J071-8.pdf
- メディカルケア内科. 「知ってますか?DASH食」~アメリカ発!高血圧を防ぐ食事方法~. [インターネット]. 2021 [引用日: 2025年6月19日]. Available from: https://mc-naika.com/news/seikatsusyuukanbyou/kouketsuatsu-dashsyoku/
- 国立循環器病研究センター. たばこと循環器病. [インターネット]. [引用日: 2025年6月19日]. Available from: [リンク切れの可能性あり]
- 科学研究費助成事業データベース. 微小粒子状物質(PM2.5)と粒子成分が不整脈発生や心拍変動に及ぼす影響. [インターネット]. 2019 [引用日: 2025年6月19日]. Available from: https://kaken.nii.ac.jp/ja/grant/KAKENHI-PROJECT-16K09097/
- Harper’s BAZAAR. 交通騒音が「血圧上昇」の原因になる可能性があることが新研究で判明. [インターネット]. 2023 [引用日: 2025年6月19日]. Available from: https://www.harpersbazaar.com/jp/beauty/health-food/a43422400/study-road-noise-traffic-raises-blood-pressure-230327-lift1/
- Miyoshi T, Kario K, Ito H, Nomura A, Hoshide S, Ohya Y, et al. Clinical Significance of Cardio-Ankle Vascular Index for High-Risk Patients With Cardiovascular Diseases: The CAVI-J Study. J Am Heart Assoc. 2021;10(14):e020103. doi:10.1161/JAHA.120.020103.
- Yokohama City University. LPIN1遺伝子が本態性高血圧症の原因遺伝子の一つであることを特定. [インターネット]. 2021 [引用日: 2025年6月19日]. Available from: https://www.yokohama-cu.ac.jp/news/2021/20211117fujiwara.html
- ResearchGate. LPIN1 is a new target gene for essential hypertension | Request PDF. [インターネット]. 2021 [引用日: 2025年6月19日]. Available from: https://www.researchgate.net/publication/356207264_LPIN1_is_a_new_target_gene_for_essential_hypertension
- Ogata S, Tanaka K, Kubota Y, Tsujimoto T. High barley intake in non-obese individuals is associated with high natto consumption and abundance of butyrate-producing bacteria in the gut: a cross-sectional study. Front Nutr. 2024;11:1434150. doi:10.3389/fnut.2024.1434150.
- 山梨県厚生連健康管理センター. 減塩だけじゃない?DASH食で高血圧予防!. [インターネット]. [引用日: 2025年6月19日]. Available from: https://www.y-koseiren.jp/column/topic/5436
- American Family Physician. Managing Hypertension in Athletes and Physically Active Patients. [インターネット]. 2002 [引用日: 2025年6月19日]. Available from: https://www.aafp.org/pubs/afp/issues/2002/0801/p445.html
- Gosse P. Effects of antihypertensive single-drug therapy on heart rate. Am J Hypertens. 1999;12(1 Pt 2):9S-14S. doi:10.1093/ajh/12.s1.9s.
- 日本高血圧学会. 一般向け「高血圧治療ガイドライン2019」解説冊子. [インターネット]. 2019 [引用日: 2025年6月19日]. Available from: https://www.jpnsh.jp/data/jsh2019_gen.pdf
- 大石駿景クリニック. その動悸の原因は高血圧かも!?高血圧が心臓に与える影響. [インターネット]. [引用日: 2025年6月19日]. Available from: https://oishi-shunkei.com/blog/8801/