この記事の科学的根拠
この記事は、インプットされた研究レポートで明示的に引用されている最高品質の医学的根拠にのみ基づいています。以下に示すリストには、実際に参照された情報源と、提示された医学的ガイダンスへの直接的な関連性が含まれています。
- 喘息予防・管理ガイドライン(JGL): 本記事における喘息の病態(特にType 2炎症)や治療に関する記述は、日本アレルギー学会が発行する最新のガイドラインに基づいています7。
- COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン: COPDの原因、診断基準、画像所見に関する記述は、日本呼吸器学会の公式ガイドラインを主要な参照元としています8。
- Fleischner Societyの定義: CT所見である「トラムライン」などの放射線医学用語の定義は、国際的な胸部放射線医学の権威であるFleischner Societyの定義に基づいています2。
- 主要な医学研究論文: 気道リモデリングのメカニズム、各種疾患における気管支壁肥厚の定量的評価、および肺高血圧との関連性など、特定の病態生理に関する詳細な記述は、The New England Journal of Medicine、American Journal of Respiratory and Critical Care Medicineなどの査読付き学術雑誌に掲載された研究に基づいています9, 10。
要点まとめ
- 気管支壁肥厚は特定の病名ではなく、CT検査で認められる画像所見であり、気道の慢性的な炎症や構造変化(気道リモデリング)を示唆します。
- 主な原因疾患として、COPD(慢性閉塞性肺疾患)、気管支喘息、気管支拡張症があり、それぞれ異なる病態生理(病気のメカニズム)によって壁肥厚が引き起こされます。
- 気管支壁肥厚は、慢性の咳・痰などの症状、呼吸機能の低下、急性増悪(病状の急な悪化)のリスク、さらには肺高血圧などの重篤な合併症と深く関連しています。
- 治療の基本は原因となっている疾患の管理であり、構造変化が固定化(非可逆的)する前の早期発見・早期介入が、長期的な予後を改善する上で極めて重要です。
気管支壁肥厚への理解と対策
健康診断のCT検査で「気管支壁肥厚」という結果を目にして、不安を感じているかもしれません。聞き慣れない言葉に、深刻な病気が隠れているのではないかと心配になるのは当然のことです。この所見は、気道の壁が炎症などで厚くなっている状態を示しています。
気管支壁肥厚は、放置すると呼吸機能の低下につながる可能性がありますが、適切な管理でコントロール可能です。まずは呼吸器疾患の全体像を把握し、どのようなリスクや治療法があるのかを知ることから始めましょう。
この所見が見られる主要な原因の一つに「気管支喘息」があります。長引く炎症が壁を厚くさせる(リモデリング)ため、喘息の適切な管理を行い、炎症を早期に抑えることが進行を防ぐ鍵となります。
また、喫煙などが原因の「COPD(慢性閉塞性肺疾患)」でも壁肥厚がよく見られます。この場合、COPDの薬物療法などの治療介入によって気道を広げ、呼吸を楽にすることが重要です。
気管支壁が厚くなると、内腔が狭くなり痰が切れにくくなることがあります。日常生活では痰を出しやすくする方法を実践し、気道を清潔に保つケアを心がけてください。
さらに、感染を繰り返すことで壁が破壊される「気管支拡張症」が背景にある場合もあります。気管支拡張症の原因を理解し、感染予防に努めることも、長期的な肺の健康維持には欠かせません。
気管支壁肥厚は、体からの重要なサインです。自己判断せずに専門医の診断を受け、原因に応じた適切な治療と生活習慣の改善を行うことで、健やかな呼吸を守っていきましょう。
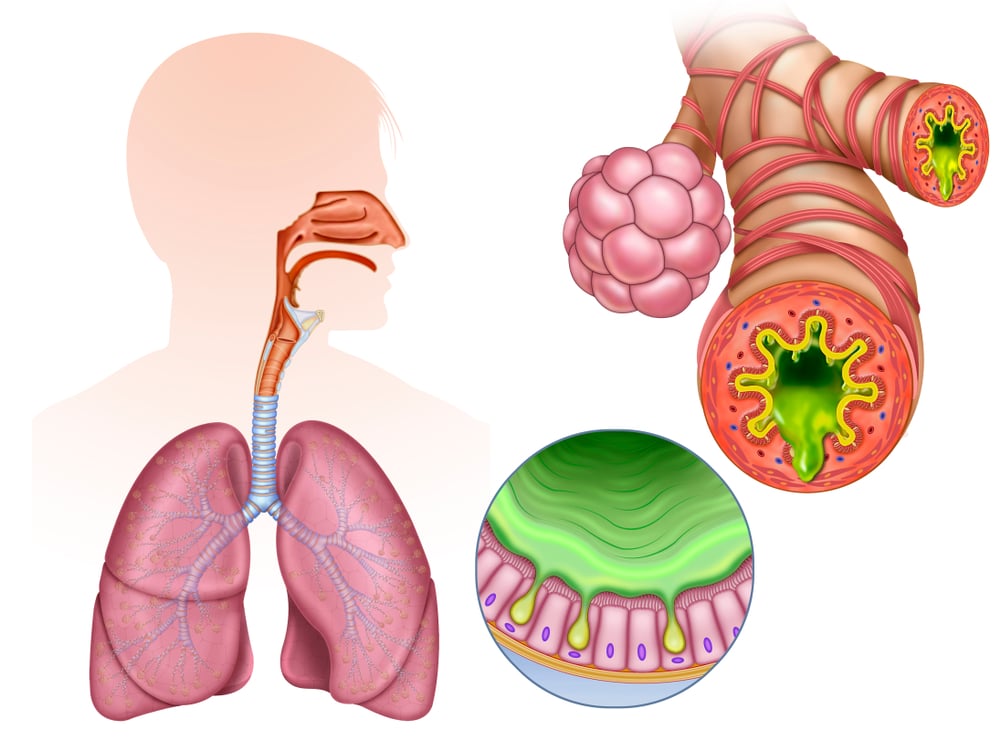
第1章 気管支壁肥厚の定義と画像診断
1.1. 病理学的定義と構成要素の変化
気管支壁肥厚は、病理学的には、気管支壁を構成する複数の層における組織学的変化の総体として定義されます。これは単なる一過性の浮腫ではなく、慢性的な炎症プロセスによって引き起こされる持続的な構造的変化、すなわち「気道リモデリング」を反映しています1。
このリモデリングに関わる主な病理学的変化は以下の通りです。
- 上皮の変化: 慢性的な刺激により気道上皮細胞が剥離し、粘液を産生する杯細胞が増加(杯細胞化生)します。また、上皮の直下にある基底膜が肥厚して見えますが、これは真の基底膜の肥厚ではなく、その下の結合組織における線維化(上皮下線維化)が主因です9。
- 上皮下線維化: 上皮直下の基底膜領域において、I型、III型、V型コラーゲンやフィブロネクチンといった細胞外マトリックス成分が過剰に沈着します。この線維化は、特に喘息の重症度と関連し、非可逆的な気流閉塞の一因となり得ます9。
- 気道平滑筋の変化: 気道の収縮を担う平滑筋細胞が、サイズの増大(肥大、hypertrophy)と数の増加(過形成、hyperplasia)の両方をきたし、筋層全体の体積が増加します。これにより気道が刺激に対して過敏に収縮しやすくなり、気道過敏性の亢進につながります9。
- 粘液腺の肥大・過形成: 気道壁内に存在する粘液腺が肥大・増生し、粘液の産生が亢進します。これにより、多量の痰が産生され、気道内腔の狭窄や粘液栓による閉塞を引き起こす原因となります9。
- 炎症細胞浸潤: 好酸球、好中球、リンパ球、マスト細胞といった炎症細胞が、気道壁の各層に持続的に浸潤します。これらの細胞が放出するサイトカインやケモカイン、各種メディエーターが、上記の構造変化をさらに駆動し、慢性炎症を維持・増幅させる悪循環を形成します9。
1.2. 画像診断における定義と評価
胸部CT、特に高分解能CT(HRCT)は、気管支壁肥厚を非侵襲的に評価するためのゴールドスタンダードとされています11。正常な気管支壁の厚さは気管支の世代(分岐のレベル)によって異なりますが、一般的には約0.8-1.4 mmの範囲とされます1。
質的評価(Qualitative Assessment)
臨床現場では、主に以下のような質的な所見に基づいて気管支壁肥厚や関連する異常が評価されます。
- トラムライン (Tram Line): 気管支を長軸方向に捉えたCT画像で、肥厚した気管支壁が鉄道の線路のように2本の平行な線状陰影として描出される所見です。これは慢性気道炎症や気管支拡張症の基本的なサインとして広く認識されています2。国際的な放射線医学会であるFleischner Societyの定義でも「平行な壁の肥厚として現れる線状陰影」と記載されています2。
- 気管支動脈比 (Broncho-arterial Ratio) と印環指輪徴候 (Signet Ring Sign): 正常では気管支の内径はそれに伴走する肺動脈の外径よりも小さい(比が1未満)ですが、気管支が拡張するとこの比が1を超えます。CTの断面像では、拡張した気管支(指輪のリング部分)とそれに隣接する小さな肺動脈(宝石部分)が、指輪のように見えるため「印環指輪徴候(signet ring sign)」と呼ばれます。これは気管支拡張症の典型的な所見であり、しばしば壁肥厚を伴います12。
- その他の所見: 正常な気管支は末梢に向かうにつれて徐々に細くなりますが、この先細り(tapering)が失われることや、通常は見えにくい肺の辺縁部(肋骨側胸膜から1 cm以内)まで気管支が明瞭に追跡できることも、気管支拡張や壁肥厚を示唆する重要な異常所見です11。
定量的評価(Quantitative Assessment)
近年の画像解析ソフトウェアの進歩により、気管支壁の厚さを客観的かつ定量的に評価する手法が研究分野で広く用いられるようになり、臨床応用も期待されています13。これにより、疾患の重症度や治療効果をより精密に評価することが可能となります。主要な指標には、気管支の断面積に占める壁の面積の割合を示す気道壁面積率 (Wall Area Percentage, WA%) や、壁の絶対的な厚さを示す壁厚 (Wall Thickness, WT) があります。これらの指標は、特定のサイズの気管支(例:内腔径5-10 mmの気管支)で測定され、呼吸器症状の有無や肺機能の低下度との間に有意な相関があることが報告されています13。
興味深いことに、「気管支壁肥厚」は疾患によってその様相が異なります。一部の研究では、喘息患者の方がCOPD患者よりも気道壁の肥厚や内腔の狭小化が顕著であると報告されています13。一方で、別の研究では、慢性気管支炎の症状を持つ重喫煙者において、中等度の太さの気管支(内腔径5-10 mm)で明らかな壁肥厚が認められることが示されています14。この一見矛盾するような結果は、評価する気管支の部位が異なることに起因する可能性があります。COPDの病変の主座は、CTでの分解が困難な内径2 mm以下の「末梢気道」にあります15。喘息では比較的太い中枢気道からリモデリングが目立つ一方、COPDの慢性気管支炎病態では中等度の気道に肥厚が顕著に現れるなど、疾患ごとに肥厚が優位な部位が異なることが示唆されます。これは、気管支壁肥厚の評価には、どの部位をどのように評価するかが重要であることを物語っています。
第2章 気管支壁肥厚の根底にある病態生理:気道リモデリング
気管支壁肥厚は、単に壁が腫れている状態ではなく、慢性的な刺激に対する気道の修復・応答プロセスが異常をきたした結果生じる、より恒久的な構造変化である「気道リモデリング」の画像上の表現型です16。このプロセスを駆動する炎症のメカニズムは、原因となる疾患によって大きく異なります。
2.1. 喘息における気道リモデリング:Type 2炎症の役割
喘息における気道リモデリングは、アレルギー反応を基盤とする特徴的な炎症カスケードによって引き起こされます。
- Type 2炎症の定義: 最新の「喘息予防・管理ガイドライン2024(JGL2024)」では、病態形成に2型サイトカイン(インターロイキン[IL]-4、IL-5、IL-13)が深く関与する喘息を「2型(Type 2)喘息」と整理しています7。これは、従来の「アトピー型喘息」や「好酸球性喘息」を包括する、病態に基づいた新しい分類です。
- 病態機序: ダニや花粉などのアレルゲン、あるいはウイルスなどの刺激が気道上皮細胞に加わると、細胞からIL-25、IL-33、TSLPといった「アラーミン(警告物質)」が放出されます。これが引き金となり、2型自然リンパ球(ILC2)やヘルパーT細胞の一種であるTh2細胞が活性化されます。これらの細胞が産生するサイトカインが、喘息特有の病態を形成します。具体的には、IL-5は骨髄からの好酸球の産生と気道への動員・活性化を強力に促進し、IL-13は杯細胞化生(粘液産生の亢進)、上皮下線維化、そして気道平滑筋の増殖を直接的に誘導する中心的な役割を担います9。
- 好酸球の新たな役割: 従来、好酸球は炎症を引き起こすエフェクター細胞として知られていましたが、JGL2024ではその役割について新たな知見が追記されました。気道内腔に遊出した好酸球が、細胞内の特異顆粒や自己のDNAを網状に放出(ETosis)することで、非常に粘稠性の高い粘液栓の形成に直接関与することが明らかにされたのです7。これは、壁自体の肥厚だけでなく、気道内腔を物理的に閉塞させるメカニズムとしても重要です。
- リモデリングの進行と定着: このようなType 2炎症が慢性的に持続すると、線維芽細胞や筋線維芽細胞が活性化され、コラーゲンの沈着(上皮下線維化)や気道平滑筋の増生が進行します。これらの変化は次第に非可逆的となり、恒久的な構造変化、すなわち気道リモデリングとして定着します9。このリモデリングは、疾患の重症度と強く相関し9、治療への反応性を低下させる一因となります17。
2.2. COPDおよび気管支拡張症における気道リモデリング
COPDや気管支拡張症におけるリモデリングは、喘息とは異なるメカニズムで進行します。
- COPDの病態: 主な原因であるタバコ煙などの有害物質を長期間吸入することにより、マクロファージや好中球を中心とした、喘息とは異なるタイプの炎症が気道に惹起されます18。この炎症は、組織を分解する酵素(プロテアーゼ)とそれを抑制する物質(アンチプロテアーゼ)のバランスを崩壊させ、また、細胞を傷害する酸化ストレスを増大させます。その結果、肺胞壁が破壊されてガス交換の場が失われる「肺気腫」と、気道壁が肥厚・狭窄する「気道病変」が、様々な割合で複合的に進行します19。COPDにおける気流閉塞の主座は、内径2 mm以下の「末梢気道」にあり18、そこでは炎症細胞の浸潤、粘液栓による内腔閉塞、壁の線維化が複合的に生じ、気道壁の肥厚と狭窄が引き起こされます20。
- 気管支拡張症の「悪循環仮説 (Vicious Cycle Hypothesis)」: この疾患の病態は、Coleによって提唱された悪循環仮説で巧みに説明されます21。まず、過去の重症な肺炎や先天的な要因など、何らかの初期障害によって気道の防御機能である粘液線毛クリアランス(異物を痰として体外に排出する仕組み)が低下します。すると、気道内に分泌物が停滞し、細菌が定着・増殖するための格好の温床となります。これが慢性的な細菌感染、特に好中球が主役となる持続的な炎症を引き起こし、好中球から放出されるエラスターゼなどの蛋白分解酵素が、気管支壁の弾性線維や軟骨といった構造基盤を破壊します。気道壁が破壊され拡張すると、クリアランス機能はさらに低下し、「クリアランス低下 → 感染 → 炎症 → 気道破壊 → さらなるクリアランス低下」という自己増悪的な悪循環が形成されます11。この破壊と修復が繰り返される過程で、持続する炎症反応が壁肥厚として画像上認識されるのです。
このように、気管支壁肥厚という共通の所見の背後には、全く異なる病態の起点が存在します。喘息は、免疫系の異常応答という内因性の要因が炎症を引き起こし、二次的にリモデリングをきたす「免疫駆動型」のプロセスです。一方、気管支拡張症は、クリアランス機能の破綻という構造的・機能的欠陥が、感染と炎症のサイクルを駆動する「構造・感染駆動型」のプロセスと言えます。COPDは、タバコ煙という外来性因子の刺激が、炎症と直接的な組織破壊の両方を引き起こすプロセスです。この病態の根本的な違いは、治療戦略にも反映されます。喘息ではType 2炎症を標的とする抗炎症療法(生物学的製剤など)が、気管支拡張症では気道クリアランスの改善(理学療法)と感染制御(抗菌薬)が、そしてCOPDでは原因である喫煙の除去と気管支拡張による症状緩和が、それぞれ治療の根幹をなすのです。
第3章 気管支壁肥厚をきたす主要疾患
気管支壁肥厚は、様々な呼吸器疾患で認められる非特異的な所見ですが、疾患ごとに特徴的なパターンや随伴所見があり、鑑別診断において重要です。
3.1. 慢性閉塞性肺疾患 (COPD)
- 病態と画像所見: COPDは、肺胞が破壊される「気腫性病変」と、気道に炎症が起きる「気道病変」が様々な割合で混在する疾患です4。特に、慢性気管支炎に代表される気道病変が優位なタイプ(古典的には非気腫型、blue bloater型と呼ばれた)では、CTで気管支壁の肥厚が顕著に認められます22。この肥厚は主に、タバコ煙への長期曝露による中枢から末梢気道にかけての慢性炎症、線維化、粘液産生を担う杯細胞や粘液腺の肥厚を反映しています20。日本呼吸器学会の「COPD診断と治療のためのガイドライン第6版」においても、COPDの画像的特徴の一つとして気道壁肥厚が明記されています22。
- 診断における位置づけ: 40歳以上で喫煙歴があり、慢性の咳・痰、あるいは労作時の息切れを認める場合は、COPDを積極的に疑う必要があります4。診断の確定には、スパイロメトリー(呼吸機能検査)による気流閉塞(1秒率の低下)の証明が必須ですが22、CTで認められる気管支壁肥厚は、特に慢性気管支炎症状を呈する患者において、その病態を裏付ける客観的な証拠として極めて重要な所見となります14。
3.2. 気管支喘息 (Bronchial Asthma)
- 病態と画像所見: 喘息は気道リモデリングが病態の根幹をなす典型的な疾患であり、CTで認められる気管支壁肥厚の程度は、疾患の重症度と相関する傾向があります9。この肥厚は、第2章で述べたように、気道平滑筋の増生、上皮下領域の線維化、そして好酸球を中心とした炎症細胞浸潤などを総合的に反映したものです9。壁肥厚に加えて、呼気時に撮影したCTでのair trapping(吸った空気を吐き出しにくいために生じる、肺のまだらな陰影:モザイクパターン)や、気道を閉塞する粘液栓も特徴的な所見として挙げられます23。
- 治療による変化: 喘息における壁肥厚は、その構成要素である炎症性浮腫や細胞浸潤に由来する部分は、吸入ステロイド(ICS)に代表される抗炎症治療によって改善することが知られています23。しかし、治療が不十分で炎症が長引くと、線維化や平滑筋増生といった構造変化が固定化し、非可逆的なリモデリングへと進行します17。
3.3. 気管支拡張症 (Bronchiectasis)
- 病態と画像所見: 気管支壁の弾性成分が破壊され、気管支が非可逆的に拡張してしまった状態を指します11。CTでは、前述のsignet ring signや、気管支が末梢まで細くならずに伸びる軌道陰影(tram line)といった拡張像に加え、気管支壁肥厚の有無が疾患の「活動性」を評価する上で極めて重要です12。壁肥厚は、好中球が優位となる持続的な感染・炎症状態を反映しており、膿性痰の量や急性増悪の頻度とよく相関します12。一方で、肺線維症などに伴って周囲の肺組織が収縮することで機械的に気管支が引き伸ばされる「牽引性気管支拡張」では、活動性の炎症が乏しいため壁肥厚は目立たないことがあります12。
- 診断: 診断にはHRCTが最も有用です11。CTでの典型的な気管支拡張所見と、慢性の咳や喀痰といった臨床症状に基づいて総合的に診断されます24。
3.4. 感染症 (Infectious Diseases)
非結核性抗酸菌(NTM)症
結核菌以外の抗酸菌によって引き起こされる慢性気道感染症で、本邦では特に中高年の女性を中心に増加傾向にあります。多くの場合、基礎疾患として気管支拡張症を有しています11。日本結核・非結核性抗酸菌症学会と日本呼吸器学会が共同で作成した「肺非結核性抗酸菌症診断に関する指針 2024年改訂」では、診断基準の必須項目の一つとして、CTにおける「気管支または細気管支拡張陰影」が明記されています25。気管支拡張や壁肥厚に加え、木の芽のように見える小葉中心性の粒状影(tree-in-bud appearance)や結節影を伴うことが特徴的です2。
| 基準の分類 | 内容 |
|---|---|
| A. 臨床的基準 (両方を満たす) |
1. 画像所見: 胸部CTで、結節・小結節影、分枝状陰影、空洞、気管支・細気管支拡張のいずれかの所見を認める25。 2. 除外診断: 肺がんや他の肺炎など、類似の所見を呈する他の肺疾患を除外できる25。 |
| B. 細菌学的基準 (いずれかを満たす) |
1. 喀痰: 2回以上の異なる機会に採取した喀痰検体から、同じNTM菌が培養で検出される25。 2. 気管支洗浄液: 気管支鏡検査で得られた洗浄液から、1回以上の培養陽性25。 3. 生検組織: 肺生検でNTM症に合致する病理所見があり、かつ組織または喀痰などから1回以上の培養陽性25。 |
その他の慢性・反復性感染症
びまん性汎細気管支炎(DPB)は、呼吸細気管支(気管支の最も末梢の部分)の壁肥厚を主座とする疾患で、遺伝的背景から日本人をはじめとする東アジア人に多く見られます26。また、アスペルギルスという真菌(カビ)に対するアレルギー反応によって生じるアレルギー性気管支肺アスペルギルス症(ABPA)でも、気管支壁の肥厚や高濃度の粘液栓が見られます1。
3.5. その他の関連疾患 (Other Associated Diseases)
- IgG4関連疾患: 自己免疫性膵炎などで知られる、比較的新しい疾患概念で、全身の諸臓器に線維化と炎症を引き起こします。呼吸器に病変が及ぶ場合、気管支や肺血管に沿って壁が肥厚する所見(bronchovascular type)を呈することが特徴的です27。原因不明の慢性の咳やCTでの気管支壁肥厚をみた場合には、鑑別診断の一つとして考慮すべき疾患です28。
- 全身性疾患との関連: 呼吸器以外の疾患との関連も指摘されています。慢性副鼻腔炎(CRS)の患者では、上気道だけでなく下気道にも炎症が波及し、気管支壁が有意に肥厚していることが報告されており、「one airway, one disease(一つの気道、一つの病気)」という概念を支持します29。また、胃食道逆流症(GERD)も、胃酸が気道に微量吸引されることによる化学的な刺激が、気管支拡張や壁肥厚を誘発、あるいは増悪させる可能性が指摘されています26。
| 項目 | COPD | 気管支喘息 | 気管支拡張症 | 肺NTM症 |
|---|---|---|---|---|
| 主要病態 | 喫煙等による好中球性炎症、末梢気道病変18 | Type 2サイトカインによる好酸球性炎症、気道リモデリング7 | 感染・炎症・気道破壊の悪循環(Vicious Cycle)21 | NTM菌による肉芽腫性炎症、しばしば既存の気管支拡張に合併25 |
| CT所見の典型像 | 肺気腫性変化、中〜末梢気道の壁肥厚14 | びまん性の壁肥厚、粘液栓、Air trapping(モザイクパターン)23 | 著明な気管支拡張(Signet ring sign)、活動性の指標としての壁肥厚(Tram line)2 | 気管支拡張+小葉中心性粒状影(Tree-in-bud)2 |
| 臨床的特徴 | 長期の喫煙歴、進行性の労作時呼吸困難30 | 変動性のある喘鳴・呼吸困難、夜間・早朝の症状、アトピー素因31 | 大量の膿性痰、血痰、反復する感染(増悪)11 | 慢性の咳・痰、血痰、微熱、体重減少、倦怠感32 |
第4章 臨床的意義と危険性(リスク)
気管支壁肥厚は、単にCT画像上に存在する影ではなく、患者の現在の症状、将来の呼吸機能、そして生命予後にまで直結する、極めて重要な臨床的意義を持つパラメータです。
4.1. 症状およびQOLへの影響
気管支壁の肥厚は、気道の慢性的な炎症とそれに伴う構造変化を直接反映するため、慢性の咳、喀痰、呼吸困難といった患者を悩ませる日常的な症状の直接的な原因となります23。特に気管支拡張症においては、壁肥厚の存在は疾患の活動性と強く相関し、膿性痰の増加や生活の質(QOL)の低下と密接に関連しています12。同様に、長年の重喫煙者においても、気管支壁の肥厚の程度は、咳や痰といった呼吸器症状の存在と有意に関連していることが示されています14。
4.2. 呼吸機能低下と増悪リスク
気管支壁肥厚は、気道の物理的な狭窄と機能的な異常を引き起こし、呼吸機能の悪化と疾患の不安定化に寄与します。
- 気流閉塞の増悪: 数理モデルを用いた研究では、気道壁が肥厚すると、たとえ気道平滑筋が同じ強さで収縮したとしても、内腔の狭窄度合いがより高度になることが示されています9。壁が厚い分、内腔がより狭まりやすくなるのです。これが、呼吸機能検査における気流閉塞の指標である1秒量(FEV1)の低下に直接つながります。
- 呼吸機能低下の促進: 気管支壁肥厚は、将来の呼吸機能低下を予測するマーカーともなり得ます。気管支拡張症患者を対象とした研究では、急性増悪を頻繁に繰り返す患者ほど、呼吸機能の経年的な低下速度が速いことが報告されています33。壁肥厚は増悪と関連する活動性の指標であるため12、間接的に呼吸機能の長期的な悪化リスクを示唆していると考えられます。
- 増悪頻度との関連: 壁肥厚と急性増悪(症状が急激に悪化し、治療の強化が必要となる状態)との間には、強い関連があります。気管支拡張症では壁肥厚が強いほど増悪を繰り返しやすく12、COPDにおいても気道病変は増悪の重要な病態基盤となります34。
4.3. 予後との関連
気管支壁肥厚は、肺がんや心血管系合併症のリスクとも関連し、患者の生命予後にも影響を及ぼします。
- 生命予後: 気管支拡張症の重症度分類において、壁肥厚などの活動性所見は予後不良因子と見なされます。ある報告では、重症例の5年死亡率は48.5%に達するとされており、この所見の重大さがうかがえます12。
- 肺がんリスク: 慢性的な炎症と組織の破壊・修復が絶えず繰り返される環境は、細胞のがん化を促進する可能性があります。このため、慢性炎症の場である気管支拡張症は、肺がんのリスク因子の一つとして報告されています12。
- 心血管系への影響: 近年、気管支壁肥厚の意義を考える上で、極めて重要な発見がなされました。COPDにおいて、気管支壁の肥厚(気道リモデリング)の程度は、肺気腫の重症度とは独立して、肺高血圧(PH)の重症度と強く相関することが示されたのです10。肺高血圧は、心臓に負担をかけ、COPDの生命予後を著しく悪化させる重篤な合併症です。従来、COPDにおける肺高血圧は、主に肺気腫による低酸素血症が原因と考えられてきました。しかしこの発見は、気道で起きている炎症とリモデリングのプロセス自体が、隣接する肺血管にも影響を及ぼし、血管の壁を厚く硬くさせる(血管リモデリング)ことで肺高血圧を引き起こすという、新たなメカニズムの存在を示唆します。これは、気管支壁肥厚が単なる気道の問題に留まらず、肺循環系という全身的な病態に関与する架け橋であることを意味します。したがって、COPD患者のCTで顕著な気管支壁肥厚を認めた場合、気流閉塞や増悪のリスクだけでなく、潜在的に進行している可能性のある肺高血圧の存在も念頭に置くべきです。
第5章 治療的介入の原則と展望
気管支壁肥厚の治療は、その原因となっている基礎疾患の管理が基本となります。また、リモデリングの進行を防ぐための早期介入が重要です。
5.1. 原因疾患に対する治療
- 喘息: 吸入ステロイド(ICS)による気道の抗炎症療法が治療の根幹です。ICSは気道の好酸球性炎症を抑制し、症状をコントロールします35。それでもコントロールが困難な重症のType 2喘息に対しては、IL-5やIL-4/13といったサイトカインの働きを特異的に阻害する生物学的製剤が、気道炎症とそれに続くリモデリングの抑制に高い効果を発揮します7。
- COPD: 進行を抑制する上で、禁煙が最も重要かつ効果的な介入です22。薬物療法としては、長時間作用性気管支拡張薬(LABA, LAMA)が中心となり、気道を拡げて息切れを和らげ、急性増悪を予防します。増悪を頻繁に繰り返し、かつ血液中の好酸球数が多い特定の患者群においては、ICSの併用が有効であるとされています22。
- 気管支拡張症: 治療目標は、第2章で述べた「悪循環」を断ち切ることにあります。そのための二本柱は、理学療法(体位ドレナージや呼吸訓練など)による気道クリアランスの改善(痰の排出促進)と、急性増悪時や緑膿菌などの慢性感染に対する適切な抗菌薬治療です36。一部の患者では、マクロライド系抗菌薬の少量長期投与が、その免疫調節作用により増悪を抑制することが知られています。
- 肺NTM症: 原因菌であるNTMを排除するため、複数の抗菌薬を組み合わせた長期(1年半以上)の治療が必要となります32。
5.2. 気道リモデリングに対する治療介入の可能性
- 可逆性と非可逆性: 気道リモデリングの進行度は、治療介入の可能性を左右します。喘息を放置して慢性炎症が持続すると、気道壁の肥厚は進行し、線維化や平滑筋増生といった変化が定着して非可逆的になります17。一度固まってしまった構造変化を完全に元に戻すことは、現在の医療では困難です。
- 早期介入の重要性: したがって、気道リモデリングが不可逆的な段階に進行する前の、可逆性が残されている早期の段階で、原因疾患に応じた適切な抗炎症治療や感染制御を開始することが、長期的な肺機能の維持と良好な予後のために極めて重要となります17。実際に、喘息治療の長期的な目標の一つとして、「非可逆的な気道リモデリングへの進展を防ぐこと」が明確に掲げられています37。
5.3. 今後の研究課題と展望
- 画像解析技術の進化: 定量CTなどの画像技術は今後も発展を続け、これまで評価が難しかった末梢気道の微細な変化や、壁肥厚を構成する要素(炎症による浮腫、線維化、血管成分など)を非侵襲的に区別して評価する試みが期待されます15。これにより、より精密な病態評価が可能になるでしょう。
- Treatable Traits アプローチ: 「喘息予防・管理ガイドライン2024」で新たに提唱されたように、今後の呼吸器診療は、疾患名で一括りにするのではなく、個々の患者が持つ「治療可能な形質(Treatable Traits)」—例えば「好酸球性炎症」「気道壁肥厚」「気流閉塞」「粘液過剰産生」といった個別の病態—を客観的に評価し、それに応じた治療法をオーダーメイドで組み合わせる個別化医療へと移行していくと考えられます7。この新しいアプローチにおいて、気管支壁肥厚は、治療戦略を決定するための重要な画像バイオマーカーの一つとして、中心的な役割を担うことになるでしょう。
結論
気管支壁肥厚は、単一の疾患ではなく、COPD、喘息、気管支拡張症といった多様な慢性呼吸器疾患に共通して見られる、極めて重要な画像所見です。その本質は、気道に対する慢性的な炎症とそれに続く不適応な修復応答によって生じる「気道リモデリング」であり、壁を構成する上皮、平滑筋、結合組織、腺組織の複合的な構造変化を反映しています。
CT技術と画像解析の進歩により、気管支壁肥厚は単なる記述的な所見から、疾患の活動性、呼吸機能低下の速度、急性増悪のリスク、さらには肺高血圧といった生命を脅かす全身合併症とも関連する、定量的な予後予測マーカーへとその臨床的意義を変えつつあります。
今後の呼吸器診療においては、疾患の診断名だけで患者を層別化するのではなく、気管支壁肥厚のような客観的な画像バイオマーカーを統合的に評価し、個々の患者が持つ病態(Treatable Traits)に基づいた個別化医療を実践することが、QOLの向上と生命予後の改善に不可欠です。したがって、この画像所見の背景にある病態生理と臨床的意義を正確に理解することは、呼吸器疾患の診療に携わるすべての臨床医にとって、ますます重要となると結論付けられます。
よくある質問
健康診断のCT検査で「気管支壁肥厚」と指摘されました。危険な状態なのでしょうか?
気管支壁肥厚は治りますか?元の厚さに戻るのでしょうか?
喘息とCOPDでは、気管支壁の厚くなり方に違いはありますか?
気管支拡張症と診断されました。壁が厚いと言われたのですが、どういう意味ですか?
免責事項本記事は情報提供のみを目的としており、専門的な医学的アドバイスを構成するものではありません。健康上の懸念がある場合、またはご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- Bronchial wall thickening | Radiology Reference Article | Radiopaedia.org. [インターネット]. [引用日: 2025年6月20日]. Available from: https://radiopaedia.org/articles/bronchial-wall-thickening
- tram line signとは?気管支壁肥厚の基本所見と鑑別ポイント. [インターネット]. [引用日: 2025年6月20日]. Available from: https://xn--o1qq22cjlllou16giuj.jp/archives/43475
- COPDデータ集 | 一般社団法人GOLD日本委員会 GOLD Japan Committee. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.gold-jac.jp/copd_facts_in_japan
- COPDの診断と治療. [インターネット]. [引用日: 2025年6月20日]. Available from: https://redcross.repo.nii.ac.jp/record/18612/files/jrcsh4201_68-71.pdf
- 喘息診療実践ガイドライン2024|サービス – 株式会社協和企画. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.kk-kyowa.co.jp/service/publishing/book_list/d20240713/
- 呼吸器系がんで治療を受けている総患者数は – 日本生活習慣病予防協会. [インターネット]. [引用日: 2025年6月20日]. Available from: https://seikatsusyukanbyo.com/statistics/2025/010837.php
- 喘息予防・管理ガイドライン2024 – 丸善ジュンク堂書店ネットストア. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.maruzenjunkudo.co.jp/products/9784877942397
- COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン2022〔第6版〕 – 学会誌・出版物. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.jrs.or.jp/publication/jrs_guidelines/20220512084311.html
- Holgate ST, Davies DE, Lackie PM, Wilson SJ, Puddicombe SM, Lordan JL. Airway remodeling in asthma. J Allergy Clin Immunol. 2000;105(2 Pt 2):S518-25. Available from: https://www.jci.org/articles/view/8124
- Washko GR, Dransfield MT, Estepar RSJ, Diaz A, Matsuoka S, Yamashiro T, et al. Computed Tomographic Measurement of Airway Remodeling and Emphysema in Advanced Chronic Obstructive Pulmonary Disease. Correlation with Pulmonary Hypertension. Am J Respir Crit Care Med. 2015;191(6):642-50. doi:10.1164/rccm.201408-1423OC. Available from: https://www.atsjournals.org/doi/10.1164/rccm.201408-1423OC
- 気管支拡張症 | 医療情報検索 – 日本大学医学部附属板橋病院. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.itabashi.med.nihon-u.ac.jp/search/term/209
- 気管支拡張症と気管支壁肥厚の関係性を教えてください。 – ユビー. [インターネット]. [引用日: 2025年6月20日]. Available from: https://ubie.app/byoki_qa/clinical-questions/61vswc35kmef
- Oguma T. Longitudinal shape irregularity of airway lumen assessed by [博士論文]. 京都大学; 2016. Available from: https://repository.kulib.kyoto-u.ac.jp/dspace/bitstream/2433/215214/1/yigar02109.pdf
- Grydeland TB, Dirksen A, Coxson HO, Eagan TML, Thorsen E, Pillai SG, et al. Chronic Respiratory Symptoms Associated With Airway Wall Thickening Measured by Thin-Slice Low-Dose CT. AJR Am J Roentgenol. 2014;202(5):W430-6. doi:10.2214/AJR.13.11536. Available from: https://ajronline.org/doi/abs/10.2214/AJR.13.11536
- Gao Y, Yang S, Guan M, Zhang M, Lin Q, Li M. Quantitative CT Analysis of Small Airway Remodeling in Patients with C. Int J Chron Obstruct Pulmon Dis. 2021;16:3405-15. doi:10.2147/COPD.S339598. Available from: https://www.dovepress.com/quantitative-ct-analysis-of-small-airway-remodeling-in-patients-with-c-peer-reviewed-fulltext-article-COPD
- Castro M, Fain S, Altes T. Mechanisms of Remodeling in Asthmatic Airways. [インターネット]. 2012. Available from: https://www.researchgate.net/profile/Mario-Castro-7/publication/221815763_Mechanisms_of_Remodeling_in_Asthmatic_Airways/links/0c960536bd3fa210d2000000/Mechanisms-of-Remodeling-in-Asthmatic-Airways.pdf
- 気管支喘息を放置するとどうなりますか? – ユビー. [インターネット]. [引用日: 2025年6月20日]. Available from: https://ubie.app/byoki_qa/clinical-questions/3hx9q7nu23j
- Hogg JC, Chu F, Utokaparch S, Woods R, Elliott WM, Buzatu L, et al. The nature of small-airway obstruction in chronic obstructive pulmonary disease. N Engl J Med. 2004;350(26):2645-53. Available from: [リンク切れの可能性あり]
- COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン2022〔第6版〕. [インターネット]. 2022. Available from: https://www.jrs.or.jp/publication/jrs_guidelines/20220512084311.html
- COPDと 毎日の生活. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.copd-jp.com/pdf/download/copd_booklet_220519.pdf
- Cole PJ. Inflammation: a two-edged sword–the model of bronchiectasis. Eur J Respir Dis Suppl. 1986;147:6-15.
- 慢性閉塞性肺疾患(COPD). [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.tokunaga-cl.jp/wp-content/uploads/2022/12/とくながクリニック-慢性閉塞性肺疾患COPDに関して-スライド.pdf
- 気管支喘息のCT画像診断の特徴は?. [インターネット]. [引用日: 2025年6月20日]. Available from: https://xn--o1qq22cjlllou16giuj.jp/archives/18547
- Barker AF. Bronchiectasis. N Engl J Med. 2002;346(18):1383-93. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC2094191/
- 肺非結核性抗酸菌症診断に関する指針 2024年改訂 – 日本結核・非…. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.kekkaku.gr.jp/pub/pdf/Guidelines_for_the_Diagnosis_of_Non-tuberculous_Mycobacterial_Antimycosis_2024_rev.pdf
- 気管支拡張症 – 学校法人日本医科大学. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.nms.ac.jp/sh/jmanms/pdf/014020072.pdf
- 気管支壁肥厚が顕著であった IgG4 関連疾患の 1 例. [インターネット]. [引用日: 2025年6月20日]. Available from: https://is.jrs.or.jp/quicklink/journal/nopass_pdf/049120936j.pdf
- 慢性咳嗽と経年的に進行する閉塞性換気障害を認めた IgG4 関連疾患の 1 例. [インターネット]. [引用日: 2025年6月20日]. Available from: https://is.jrs.or.jp/quicklink/journal/nopass_pdf/ajrs/003060818j.pdf
- Bronchial wall thickening is associated with severity of chronic rhinosinusitis. [インターネット]. [引用日: 2025年6月20日]. Available from: https://nagoya.repo.nii.ac.jp/record/2000372/files/k13561_abstract.pdf
- 慢性閉塞性肺疾患(COPD) | 病院紹介 – 社会医療法人 杏嶺会. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.anzu.or.jp/ichinomiyanishi/about/column/copd/
- 気管支喘息(喘息:ぜんそく) – 葛西よこやま内科・呼吸器内科クリニック. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.kasai-yokoyama.com/bronchial-asthma-test/
- “insight” – NTM Info. [インターネット]. [引用日: 2025年6月20日]. Available from: https://ntminfo.org/wp-content/uploads/2019/07/15966-New-Pamphlet-2018-REVISED-NOV-2018-JA-1.pdf
- CLOSE UP – 気管支拡張症. [インターネット]. [引用日: 2025年6月20日]. Available from: https://benavi.jp/assets/pdf/close_up_vol02.pdf
- テリルジー ガイドライン | 医療関係者向け情報 GSKpro. [インターネット]. [引用日: 2025年6月20日]. Available from: https://gskpro.com/ja-jp/products-info/trelegy/copd/clinical-trail/guideline/
- アレルギーについて | 成人のぜん息. [インターネット]. [引用日: 2025年6月20日]. Available from: https://allergyportal.jp/knowledge/adult-asthma/
- British Thoracic Society Guideline for bronchiectasis in adults. Thorax. 2019;74(Suppl 1):1-69. Available from: https://thorax.bmj.com/content/74/Suppl_1/1
- 喘息(ぜんそく)治療のゴール. [インターネット]. [引用日: 2025年6月20日]. Available from: https://www.naruhodo-zensoku.com/treat/