この記事の科学的根拠
本記事は、入力された研究報告書に明示的に引用されている最高品質の医学的根拠にのみ基づいています。以下に示すリストは、実際に参照された情報源と、提示された医学的指針との直接的な関連性を示したものです。
- 日本動脈硬化学会:本記事における脂質異常症の診断基準、リスク管理目標、および家族性高コレステロール血症の治療指針は、同学会が発行した「動脈硬化性疾患予防ガイドライン2022年版」に準拠しています。
- 欧州心臓病学会/欧州動脈硬化学会(ESC/EAS)および米国心臓病学会/米国心臓協会(ACC/AHA):海外の主要な治療アプローチとの比較分析において、これらの学会が発行したガイドラインを重要な参照情報として使用し、国際的な視点からの解説を行っています。
- 国内外の疫学研究および臨床試験:急性膵炎、非アルコール性脂肪性肝疾患(NAFLD)、末梢動脈疾患(PAD)、認知機能低下といった多様な健康リスクに関する記述は、PubMed等で公開されている査読付き学術論文に基づいています。
要点まとめ
- 脂質異常症は、LDL(悪玉)コレステロールや中性脂肪の増加だけでなく、HDL(善玉)コレステロールの減少も含む、脂質バランス全体の異常を指す病態です。
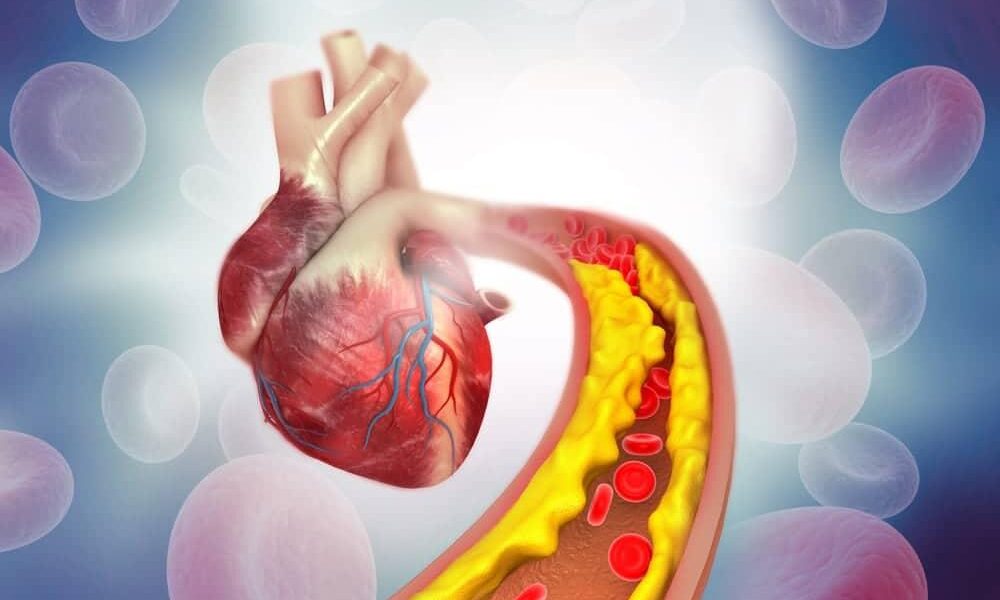
- 最大の脅威は動脈硬化であり、血管内で脂質の蓄積、酸化、慢性的な炎症が起こることで進行し、心筋梗塞や脳卒中の直接的な原因となります。
- 脂質異常症のリスクは心血管系に留まらず、極度の高中性脂肪血症による急性膵炎、肝機能障害(NAFLD/NASH)、末梢動脈疾患(PAD)、さらには認知機能低下や認知症にまで及ぶ可能性があります。
- 治療は生活習慣の改善(食事・運動療法)を基本とし、個々の心血管疾患リスクに応じて、スタチン、エゼチミブ、PCSK9阻害薬、最新のsiRNA製剤などを組み合わせた薬物療法が行われます。
- 家族性高コレステロール血症(FH)は遺伝的要因が強い重篤な病態であり、若年期からの診断と、より強力で専門的な治療が不可欠です。
脂質異常症リスク対策
健康診断で「脂質異常症」や「コレステロールが高い」と告げられても、具体的に何がどれだけ危険なのか、心筋梗塞や脳卒中だけでなく急性膵炎、脂肪肝、認知症など多岐にわたるリスクを前に不安だけが膨らんでしまう方は少なくありません。数値だけを見ても、自分がどの程度の危険ゾーンにいるのかが分からず、「本当に今から対策すべきなのか」「薬を飲むほどなのか」と迷ってしまうこともあります。さらに、自覚症状がほとんどないため、つい先延ばしにしてしまいがちなのもこの病気の厄介な点です。
この解説ボックスでは、脂質異常症が全身の血管や臓器にどのような負担をかけているのかを整理しつつ、「まず何から手を付けるべきか」を段階的にイメージできるようにまとめています。心筋梗塞や脳梗塞だけでなく、急性膵炎や非アルコール性脂肪性肝疾患(NAFLD)、末梢動脈疾患、認知機能低下といったリスクまで視野に入れながら、自分の立ち位置を把握することが大切です。心血管疾患全体の位置づけや他の病気との関係については、心血管疾患の総合ガイドで体系的に整理されていますので、「自分の脂質異常症が全体の中でどこに位置するのか」を知る手掛かりとして併せて確認すると安心です。
まず押さえておきたいのは、脂質異常症が単に「LDLコレステロールや中性脂肪が高い状態」ではなく、LDL、HDL、中性脂肪といった血液中の脂質のバランスが崩れ、血管内で慢性的な炎症を引き起こす「全身性の代謝性疾患」であるという点です。LDLが過剰でHDLが不足した状態では、血管壁にコレステロールが蓄積してプラークが形成され、やがて不安定化・破綻することで血栓が生じ、心筋梗塞や脳梗塞を引き起こします。さらに、極度の高中性脂肪血症では急性膵炎を、長期的な脂質異常はNAFLD/NASHや末梢動脈疾患、認知機能低下のリスクも高めることが、疫学研究から示されています。こうした背景にある原因や、日本の最新診断基準を体系的に理解したい場合は、脂質異常症(高脂血症)の原因と診断基準を一度通読しておくと、検査結果の意味がぐっと分かりやすくなります。
対策の第1歩は、「数値を下げること」以前に、血管と代謝に負担をかけている生活習慣を見直し、長期的に続けられる食事・運動パターンへ切り替えることです。具体的には、飽和脂肪酸やトランス脂肪酸、過剰な糖質・アルコールを控え、魚や食物繊維を意識して増やすこと、そして週数回の有酸素運動を習慣化することが、動脈硬化の進行を抑える土台になります。血中脂質がどの程度まで改善し得るのか、治療目標値をどこに置くべきかも含めて、生活習慣の整え方を実践レベルで確認したいときは、脂質異常症の食事療法・運動・治療目標の完全ガイドを参考に、日々の行動に落とし込んでいくのがおすすめです。
一方で、心血管イベントのリスクが高い方や、生活習慣の改善だけではLDL-Cや中性脂肪が十分に下がらない場合には、スタチンをはじめとした薬物療法を早期から組み合わせることが重要になります。薬を開始するタイミングや強度は、既往歴や年齢、糖尿病やCKDの有無など、個々のリスクプロファイルによって大きく変わります。また、スタチンだけでなくエゼチミブ、PCSK9阻害薬、siRNA製剤といった選択肢が増えている一方で、副作用への不安から服薬をためらう方も少なくありません。薬の役割と限界、副作用への向き合い方を整理し、主治医と納得感のある治療方針を共有するには、脂質異常症の薬物療法ガイドを併せて確認すると安心です。
注意すべきなのは、同じ「脂質異常症」といっても、家族性高コレステロール血症(FH)のように遺伝的素因が強く、若年から動脈硬化が急速に進行するタイプでは、一般的な生活指導だけでは全く不十分になる点です。未治療のまま放置すると、30~40代という若さで心筋梗塞などを起こすリスクが高いため、早期診断と強力な薬物療法、場合によってはLDLアフェレシスなどの専門的治療が必要になります。自分や家族に「若い頃からコレステロールが非常に高い」「若年で心筋梗塞を起こした親族がいる」といった特徴が当てはまる場合は、家族性高コレステロール血症(FH)の解説を確認し、早めに専門医へ相談することが推奨されます。
脂質異常症は、一度診断されたら「一生付き合うしかない病気」のように感じられるかもしれませんが、逆に言えば、今日からの行動で将来の心筋梗塞や脳卒中、認知症などのリスクを大きく変えられる病気でもあります。数値だけに一喜一憂するのではなく、「血管と全身の健康を長く守るための長期プロジェクト」として捉え、生活習慣と薬物療法を自分に合った形で組み合わせることが何より大切です。この記事を読み終えた今この瞬間から、「まず1つだけ変えてみること」を決め、小さな一歩を積み重ねていきましょう。
脂質異常症の病態生理:コレステロールと中性脂肪の二面性
脂質異常症の危険性を理解するためには、まずその定義、原因、そして関与する脂質分子の役割を正確に把握する必要があります。このセクションでは、用語の変遷から、各脂質の生理機能、そして発症に至る多様な要因までを掘り下げ、この疾患の基本的な病態生理を明らかにします。
「高脂血症」から「脂質異常症」へ:用語の変遷と臨床的意義
かつて、血中脂質の問題は一般的に「高脂血症」と呼ばれていました。この用語は文字通り、脂質が高い状態、すなわちLDLコレステロール(LDL-C)や中性脂肪(トリグリセリド、TG)が基準値を超える病態を指していました。しかし、日本動脈硬化学会は2007年の「動脈硬化性疾患予防ガイドライン」改訂の際に、診断名を「脂質異常症」へと変更しました3。
この用語変更は、単なる名称の修正ではありません。それは、脂質管理におけるパラダイムシフトを象徴する重要な臨床的判断でした。長年の疫学研究から、LDL-CやTGの高値だけでなく、HDLコレステロール(HDL-C)が低い状態もまた、動脈硬化性疾患の独立した強力な危険因子であることが確立されていました3。しかし、「高脂血症」という言葉では、この「低HDL-C血症」という病態を適切に表現することができませんでした。
「脂質異常症」という診断名を採用することにより、脂質が高い場合(高LDL-C血症、高TG血症)だけでなく、善玉であるHDL-Cが低い場合も明確に異常な状態として包括することが可能となったのです3。この変更には、低HDL-C血症も動脈硬化の重要な危険因子として、臨床現場および一般社会で強く認識されるべきであるという意図が込められていました。この概念の転換は、治療戦略にも影響を与え、単に「高い数値を下げる」という一元的なアプローチから、「脂質プロファイル全体のバランス異常を是正する」という、より包括的で精密な視点への移行を促しました。
血液脂質の役割:生命維持に必須な脂質と動脈硬化を促進する脂質
脂質異常症を理解する上で、「脂質=悪者」という単純な見方は正しくありません。コレステロールや中性脂肪は、生命維持に不可欠な役割を担っています4。問題となるのは、その種類と血液中でのバランス、すなわち濃度です。
- コレステロール (Cholesterol): 全ての動物細胞の細胞膜を構成する基本的な成分であり、膜の流動性や強度を維持します。また、性ホルモンや副腎皮質ホルモン、脂肪の消化吸収を助ける胆汁酸の原料となる、生命活動に必須の物質です3。
- LDL (Low-Density Lipoprotein) と LDLコレステロール (LDL-C): コレステロールは脂質であるため、水性である血液に溶けることができません。そのため、リポ蛋白と呼ばれる粒子に乗り、血中を移動します。LDLは、肝臓で合成されたコレステロールを全身の末梢組織へ運搬する役割を担っており、「配送トラック」に例えられます7。しかし、血中にLDLが過剰になると、その「荷物」であるコレステロールが血管壁に蓄積し、動脈硬化のプラーク(粥腫)を形成する直接的な原因となります。このため、LDLに含まれるコレステロール、すなわちLDL-Cは「悪玉コレステロール」と通称されます1。
- HDL (High-Density Lipoprotein) と HDLコレステロール (HDL-C): HDLは、LDLとは逆の働きを持ちます。末梢組織や血管壁に蓄積した余分なコレステロールを回収し、肝臓へ送り返す役割を担うことから、「回収車」に例えられます7。このプロセスは「コレステロール逆転送系」と呼ばれ、動脈硬化を抑制する重要なメカニズムです。そのため、HDLに含まれるコレステロール、すなわちHDL-Cは「善玉コレステロール」と通称されます1。
- 中性脂肪 (Triglycerides, TG): 食事から摂取したエネルギーのうち、すぐには使われなかった分を体内に貯蔵するための形態です。主に脂肪細胞に蓄えられ、エネルギー源として放出されます6。しかし、TGが高値の状態が続くと、それ自体が動脈硬化を促進するだけでなく、小型でより動脈硬化惹起性が高いsmall dense LDLの産生を促し、HDL-Cを低下させるなど、脂質プロファイル全体を悪化させる方向に働きます6。
このように、脂質異常症の本質は、生命維持に必要な脂質の輸送システムの破綻にあります。LDLという「配送トラック」が過剰になり、HDLという「回収車」が不足することで、血管壁という不適切な場所にコレステロールという「ゴミ」が蓄積していく。この不均衡が動脈硬化という病態の根源となるのです。
脂質異常症の原因:遺伝的素因と後天的要因
脂質異常症の発症には、個人の遺伝的背景と、生涯を通じての生活習慣や環境が複雑に関与しています。原因は大きく「原発性」と「二次性」に分類され、適切な治療戦略を立てるためには、その原因を鑑別することが極めて重要です4。
- 原発性脂質異常症 (Primary Dyslipidemia): 脂質の合成や分解、輸送に関わる遺伝子の変異によって引き起こされる、遺伝的な素因が強いタイプです4。最も代表的で重篤なものが「家族性高コレステロール血症(FH)」であり、LDL受容体遺伝子の異常などにより、生まれつきLDL-Cが著しく高値となります。原発性の場合は、生活習慣の改善だけでは十分なコントロールが困難なことが多く、早期からの積極的な薬物療法が必要となります。
- 二次性脂質異常症 (Secondary Dyslipidemia): 他の要因によって後天的に引き起こされるタイプであり、臨床で遭遇する脂質異常症の大部分を占めます4。主な原因は以下の通りです。
脂質異常症の診断は、単に数値を評価するだけでなく、その背後にある原因を探るプロセスでもあります。安易に脂質低下薬を処方する前に、二次性の原因をスクリーニングし、根本的な問題に対処することが、包括的な健康管理において不可欠です。
中心的脅威としての動脈硬化:血管内で進行する静かなる戦争
脂質異常症がもたらす最大の脅威は、アテローム性動脈硬化(粥状動脈硬化)の促進です。これは、血管の内壁にコレステロールを主成分とするプラーク(粥腫)が形成され、血管が硬く、狭くなる病態です。このプロセスは数十年にわたって静かに進行し、最終的に心筋梗塞や脳卒中といった致命的な血管イベントを引き起こします。
動脈硬化の分子メカニズム:脂質蓄積、酸化、そして炎症
近年の研究により、動脈硬化は「脂質異常を起点とする慢性炎症性疾患」であることが明らかになっています14。そのプロセスは、血管壁で繰り広げられる静かなる戦争に例えられます。
- LDLの血管壁への侵入と滞留: 血中の過剰なLDL-Cが血管の内膜に侵入し、蓄積することから始まります15, 16。
- LDLの酸化変性: 内膜に滞留したLDLは、活性酸素種にさらされ、異物として認識される「酸化LDL(oxidized LDL)」へと変化します15。これが動脈硬化の引き金となります。
- 炎症反応の惹起: 酸化LDLは血管内皮細胞を刺激し、免疫細胞である単球を血管壁へと引き寄せます15。
- マクロファージと泡沫細胞の形成: 血管壁に侵入した単球はマクロファージへと分化し、酸化LDLを際限なく貪食します。脂質をパンパンに溜め込んだマクロファージは「泡沫細胞」と呼ばれ、動脈硬化の初期病変を形成します14, 15。
- プラークの成長: 泡沫細胞や他の免疫細胞が放出する炎症性サイトカインにより、さらなる炎症が引き起こされ、平滑筋細胞の増殖も加わり、アテローム性プラークが成長していきます。
この一連のプロセスは、動脈硬化が単なるコレステロールの沈着ではなく、免疫システムが関与する極めて活発な炎症反応であることを示しています。プラークは不活性な沈着物ではなく、まさに炎症がくすぶり続ける「慢性的な傷」なのです。
プラークの不安定化と破綻:血栓形成から急性血管イベントへ
心筋梗塞や脳梗塞といった急性イベントを直接引き起こすのは、プラークの「大きさ」よりも「質(脆弱性)」です。プラーク内部で活動を続けるマクロファージは、プラークを覆う線維性被膜を分解する酵素(マトリックスメタロプロテアーゼ)を放出し、被膜を薄く、もろくしていきます15。こうして形成された「不安定プラーク」は、血圧の急な変動などをきっかけに破綻します17。
プラークが破れると、その内部の組織因子が血流にさらされ、血液凝固システムが作動し、瞬く間に血の塊、すなわち「血栓」が形成されます14, 20。この血栓が血管を完全に閉塞させることが、急性イベントの直接の原因となります。
臨床的帰結:心筋梗塞と脳卒中
プラークの破綻部位に形成された血栓が急速に増大し、血管を完全に閉塞すると、その血管が栄養していた領域への血液供給が途絶します20。
これらの疾患は、突然発症し、生命を直接脅かすだけでなく、深刻な後遺症を残すことが少なくありません2。心疾患と脳血管疾患は、日本人の死因の上位を占めており、その根底に脂質異常症を起点とする動脈硬化が存在しているのです2。
未知なる健康リスクへの探求:全身に及ぶ高脂血症の影響
脂質異常症の危険性は、心臓と脳の血管に限定されません。血中脂質の異常は、全身の様々な臓器に影響を及ぼし、多様な健康リスクを引き起こします。本セクションでは、動脈硬化という中心的脅威の影に隠れがちな、しかし極めて重要な「未知なるリスク」に焦点を当てます。
高トリグリセリド血症と急性膵炎:致死的となりうる代謝性緊急事態
脂質異常症が引き起こすリスクの中で、動脈硬化とは異なるメカニズムで発症し、急激かつ重篤な経過をたどるのが、高トリグリセリド(TG)血症による急性膵炎です。血清TG値が1,000 mg/dLを超えると、そのリスクは顕著に高まります6, 22。この病態のメカニズムは、急性の「リポトキシン(脂肪毒性)」による臓器障害です。
極度に増加したTGは、カイロミクロンという巨大な粒子を形成し、膵臓の毛細血管を物理的に閉塞させ、局所的な虚血を引き起こします25。虚血状態に陥った組織では、膵リパーゼがTGを急速に分解し、高濃度の遊離脂肪酸(FFA)が爆発的に産生されます25。この高濃度FFAは、膵臓の細胞膜を直接破壊し、激しい自己消化と炎症、すなわち急性膵炎を引き起こすのです27, 28。高TG血症による急性膵炎は、他の原因による膵炎と比較して、より重症化しやすいことが指摘されており24、慢性的な心血管イベントの予防だけでなく、突発的で致死的な代謝性緊急事態を回避するためにも脂質管理が重要であることを示しています。
肝臓への影響:非アルコール性脂肪性肝疾患(NAFLD/NASH)との密接な関連
肝臓は脂質代謝の中心的な臓器であり、血中脂質の異常は肝臓の健康に直接影響を及ぼします。その代表が、非アルコール性脂肪性肝疾患(NAFLD)です29。NAFLDは、脂質異常症、肥満、2型糖尿病といった生活習慣病を強力な背景因子とします30。日本におけるNAFLDの有病率は非常に高く、患者数は1,000万人を超えると推定されています31。
NAFLDの一部は、炎症と線維化を伴う非アルコール性脂肪肝炎(NASH)へと進行し、さらに肝硬変、肝細胞がんへと至る可能性があります32。脂質異常症とNAFLDは互いを増悪させる悪循環を形成しており、心血管疾患リスクと肝疾患リスクの両方を加速度的に高めます。興味深いことに、日本人のNAFLD患者の約3分の1は非肥満者であり30、その背景には特定の遺伝子多型の関与も指摘されています30。これは、画一的な基準だけでなく、個々の体質を考慮した管理の重要性を示しています。
末梢動脈疾患(PAD):全身性動脈硬化の指標
末梢動脈疾患(PAD)は、主に下肢の動脈がアテローム性動脈硬化によって狭窄または閉塞する疾患です35。間歇性跛行(歩行時の足の痛み)が典型的な症状ですが、無症状のことも多くあります36。PADの最も重要な臨床的意義は、それが単なる「足の病気」ではないという点です。PADの存在は、全身の血管で動脈硬化が進行していることを示す極めて強力な指標(マーカー)であり39、心筋梗塞や脳卒中の発症リスク、および総死亡リスクが著しく高いことが知られています38。したがって、PAD患者の管理では、生命予後を左右する心血管イベントを予防するための、高強度スタチンによる厳格な脂質管理を含む包括的なリスク管理が最優先されます。
脳機能への挑戦:認知機能低下と認知症リスク
脂質異常症と脳機能、特に認知症との関連は、近年注目を集めている分野です。中年期の高LDL-Cは、脳の動脈硬化を促進し、脳血流を低下させることで、血管性認知症やアルツハイマー病のリスクを高める可能性があります41。複数の研究が、スタチンの使用が認知症リスクを低下させる可能性を報告しています42。また、近年の大規模な解析では、LDL-C値を低く保つことが認知症の発症リスクを有意に低下させることが示されました46。
さらに新たな視点として、高齢期においては、コレステロール値の絶対値よりも、年々の測定値の「変動性」が大きいこと自体が、認知症発症の独立したリスク因子になるという発見があります43, 44。このメカニズムはまだ完全には解明されていませんが、動脈硬化プラークの不安定化や、代謝恒常性の破綻などが可能性として考えられています45。これらの知見は、脂質異常症の管理が、心血管系の保護だけでなく、脳の健康を長期的に維持するためにも重要である可能性を示唆しています。
診断とリスク管理:国際的ガイドラインの比較と日本の現状
脂質異常症の管理は、正確な診断と、個々の患者が将来心血管イベントを発症するリスクを評価することから始まります。本セクションでは、日本、欧州、米国の主要なガイドラインを比較分析し、現代の脂質管理における考え方を明らかにします。
脂質異常症の診断基準:日本と欧米の比較分析
脂質異常症を診断するための基準値は、治療開始の絶対的な基準ではなく、リスクをスクリーニングするための指標です47。日本の「動脈硬化性疾患予防ガイドライン2022年版」では、以下のスクリーニング基準値が設定されています48。
- 高LDLコレステロール血症: 140 mg/dL以上
- 低HDLコレステロール血症: 40 mg/dL未満
- 高トリグリセリド血症: 150 mg/dL以上(空腹時)
- 高non-HDLコレステロール血症: 170 mg/dL以上
日本のシステムは、特定健診などを通じて広範な集団からリスクのある個人を効率的に拾い上げ、早期の保健指導に繋げることを重視しています。一方、米国のACC/AHAや欧州のESC/EASのガイドラインは、画一的な診断基準値よりも、個々の患者の絶対的リスク評価に基づいた治療介入の判断を重視する傾向があります18。
リスク層別化と治療目標設定:個別化医療への道
現代の脂質管理の核心は、「リスクに応じた治療」という概念にあります。複数の危険因子を組み合わせて将来の動脈硬化性心血管疾患(ASCVD)の発症リスクを算出し、そのリスクレベルに応じて治療の強度を決定します19。リスクが高い患者ほど、より低いLDL-C管理目標値が設定されます52。以下の表は、主要ガイドラインにおけるリスクカテゴリー別のLDL-C管理目標(またはそれに準ずる考え方)をまとめたものです。
| リスク区分 | 日本動脈硬化学会 (JAS) 2022年版 | 欧州 (ESC/EAS) 2019/2021年版50 | 米国 (ACC/AHA) 2018年版18 |
|---|---|---|---|
| 二次予防 / 超高リスク | LDL-C <70 mg/dLを目標 | LDL-C <55 mg/dL かつ ≥50%低下 | 高強度スタチンで≥50%低下を目指す。LDL-C ≥70 mg/dLなら非スタチン薬追加を考慮。 |
| 高リスク(一次予防) | LDL-C <100 mg/dL | LDL-C <70 mg/dL かつ ≥50%低下 | 高強度スタチンで≥50%低下を目指す。 |
| 中リスク(一次予防) | LDL-C <120 mg/dL | LDL-C <100 mg/dL | 中強度スタチンで30-49%低下を目指す。 |
| 低リスク(一次予防) | LDL-C <140 mg/dL | LDL-C <116 mg/dL | 生活習慣改善を推奨。 |
これらのガイドライン間には違いはあるものの、「リスクが高いほど、より積極的に介入する」という基本原則は世界共通であり、この個別化アプローチこそが現代の脂質管理の根幹をなしています。
特別な配慮を要する病態:家族性高コレステロール血症(FH)
脂質異常症の中には、遺伝的要因が圧倒的に強く、極めて高いリスクを伴う家族性高コレステロール血症(FH)が存在します。FHは一般的な脂質異常症とは一線を画す重篤な疾患であり、特別な診断と治療が求められます。
FHの診断と遺伝的背景
FHは、主にLDL受容体(LDLR)遺伝子の変異によって引き起こされる遺伝性疾患です4。これにより、肝臓が血中からLDL-Cを効率的に取り込めなくなり、生まれつき血中のLDL-C濃度が著しく高くなります。その結果、幼少期から動脈硬化が急速に進行し、未治療の場合は若くして心筋梗塞などを発症するリスクが非常に高くなります53。日本動脈硬化学会の診断基準では、高LDL-C血症(未治療時180 mg/dL以上)、腱黄色腫、そしてFHまたは早発性冠動脈疾患の家族歴の3項目のうち2項目以上を満たす場合にFHと診断されます53。
若年からの積極的治療:薬物療法とLDLアフェレシス
FHの治療目標は極めて厳格であり、冠動脈疾患の既往がない場合でもLDL-Cを100 mg/dL未満に、既往がある場合は70 mg/dL未満にコントロールすることが推奨されます53。この目標を達成するため、若年期からスタチンを中心とした強力な薬物療法を開始することが不可欠です54。多くの場合、エゼチミブやPCSK9阻害薬などを組み合わせた多剤併用療法が必要となります18。
薬物療法を最大限行っても効果不十分な最重症例、特にFHホモ接合体の患者では、血液からLDL-Cだけを除去する「LDLアフェレシス」という治療が行われます53。これは生涯にわたる治療であり、できるだけ早期に開始することが望ましいとされています57。
日本における患者支援体制と最新治療薬
日本では、FH患者とその家族を支援するための患者会が存在し58、日本動脈硬化学会による専門医療施設の認定も進んでいます56。FHホモ接合体は国の指定難病に認定され、医療費助成の対象となります53。治療薬の分野でも進歩は著しく、2023年9月には、PCSK9タンパク質の合成そのものを抑制する、新しい作用機序を持つsiRNA製剤「レクビオ®(一般名:インクリシラン)」が日本で承認されました59。この薬剤は6か月に1回の皮下注射で済むため、患者の負担を大幅に軽減し、治療の継続性を向上させることが期待されています。
治療戦略の包括的レビュー:生活習慣改善から最新薬物療法まで
脂質異常症の管理は、生活習慣の改善を土台として、必要に応じて薬物療法を組み合わせる段階的なアプローチが基本となります。
治療の根幹:食事療法と運動療法
薬物療法がいかに進歩しても、すべての治療の基盤は生活習慣の改善です。食事療法の基本は、適正なエネルギー摂取量を維持し、脂質の「量」と「質」を改善することにあります60。
- 飽和脂肪酸とトランス脂肪酸の制限: LDL-Cを最も強く上昇させる肉の脂身、バター、マーガリン、ショートニングなどの摂取を厳しく制限します13, 64。
- 食物繊維の積極的摂取: コレステロールの吸収を抑制する水溶性食物繊維が豊富な大麦、オートミール、海藻、きのこ類などを積極的に摂ります1。
- n-3系多価不飽和脂肪酸の摂取: 中性脂肪を低下させる効果のある青魚(サバ、イワシなど)の摂取が推奨されます60。
- 糖質とアルコールの制限: 特に中性脂肪が高い場合、過剰な糖質やアルコールの摂取は厳しく制限する必要があります6, 67。
運動療法としては、ウォーキング、ジョギング、水泳などの有酸素運動を1回30分以上、週に3日以上継続することが望ましいとされています71。
薬物療法の階層的アプローチ:スタチンからPCSK9阻害薬、siRNA製剤へ
生活習慣の改善で目標を達成できない場合や、リスクが非常に高い場合には、薬物療法が導入されます。
- 第一選択薬:スタチン: 肝臓でのコレステロール合成を阻害し、血中のLDL-Cを強力に低下させます。ASCVDの予防効果が証明されており、治療の第一選択薬です19, 54。
- 第二選択薬・併用薬:エゼチミブ: 小腸でのコレステロール吸収を抑制します。スタチンとの併用で相加的な効果が得られます18, 50。
- 高リスク患者への強力な選択肢:PCSK9阻害薬: LDL受容体の分解を防ぎ、肝臓へのLDL-Cの取り込みを劇的に促進する注射薬です。スタチンやエゼチミブで目標未達の超高リスク患者に使用されます18, 50。
- 次世代の治療薬:siRNA製剤: インクリシランは、PCSK9タンパク質が作られる前の段階でその産生を長期間抑制する薬剤です59。6か月に1回の注射で済むため、利便性が高く、長期的な脂質管理に大きな変革をもたらす可能性があります。
よくある質問
脂質異常症と診断されましたが、自覚症状が全くありません。本当に治療が必要ですか?
はい、治療が必要です。脂質異常症の最も恐ろしい点は、自覚症状がないまま静かに動脈硬化が進行することです。症状が現れたときには、すでに心筋梗塞や脳卒中といった生命に関わる深刻な状態に至っていることが少なくありません。症状がないうちから、生活習慣の改善や、医師の指示に基づく薬物療法を開始し、将来のリスクを管理することが極めて重要です。
薬を飲み始めたら、一生飲み続けなければならないのでしょうか?
必ずしもそうとは限りませんが、多くの場合、長期的な服用が必要になります。脂質異常症、特に遺伝的要因が関与している場合や、心血管疾患のリスクが高い場合は、薬物療法を中断すると脂質値が元に戻り、再びリスクが高まります5。ただし、食事療法や運動療法を徹底することで体重が大幅に減少し、脂質値が大きく改善した場合には、医師の判断で薬を減量したり、中止したりできる可能性はあります。自己判断で中断せず、必ず主治医に相談してください。
コレステロール値が低い食品だけを選んで食べれば大丈夫ですか?
家族性高コレステロール血症(FH)の疑いがあると言われました。どうすればよいですか?
結論
本稿を通じて、脂質異常症が単なる血液検査上の異常値ではなく、心筋梗塞、脳卒中、急性膵炎、非アルコール性脂肪性肝疾患、末梢動脈疾患、そして認知機能低下に至るまで、全身に多岐にわたる深刻なリスクをもたらす全身性・代謝性疾患であることが明らかになりました。これらのリスクの根底には、LDL-Cや中性脂肪の絶対値だけでなく、脂質全体のバランスの破綻、さらにはその「変動性」といった、より複雑な病態が潜んでいます。
今後の脂質管理は、より精密な「個別化医療」と、「生涯にわたる持続的管理」の二つの方向性へと進化していくでしょう。個人の遺伝的背景なども考慮した、より正確なリスク予測に基づき、治療の恩恵が最も大きい患者群に、最も適切な強度の介入を早期から提供することが可能になります。また、長時間作用型薬剤の登場は、患者の治療負担を軽減し、長期的なアドヒアランスを向上させる上で画期的な進歩です。
最終的に、脂質異常症の多様なリスクを正しく理解し、その管理の第一歩が健康的な食生活と運動習慣にあることを認識することが不可欠です。その上で、個々のリスクに応じて最新の医療の力を適切に活用し、生涯にわたって脂質を最適にコントロールし続けることこそが、健康寿命を延伸し、質の高い人生を全うするための極めて重要な戦略であると言えます。
免責事項本記事は情報提供のみを目的としており、専門的な医学的助言に代わるものではありません。健康上の懸念がある場合、または健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- 中野駅前内科クリニック糖尿病・内分泌内科. 脂質異常症 [インターネット]. [引用日: 2025年7月19日]. Available from: https://nakano-dm.clinic/dyslipidemia.html
- 瀬谷いろどりハート内科クリニック. 脳梗塞・心筋梗塞の危険因子 脂質異常症 [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.irodori-heart.com/column/sisitsuijyou.html
- 日本動脈硬化学会. 脂質異常症診療のQ&A [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.j-athero.org/jp/publications/si_qanda/
- Adiels M, Olofsson SO, Taskinen MR, Borén J. Dyslipidemia. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. [Updated 2024 May 8]. [引用日: 2025年7月19日]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK560891/
- ひまわり医院(内科・皮膚科). コレステロールや中性脂肪を下げる薬について【いつから?一生飲む?】 [インターネット]. [引用日: 2025年7月19日]. Available from: https://soujinkai.or.jp/himawariNaiHifu/hyperlipidemia/
- Mayo Clinic. Triglycerides: Why do they matter? [Internet]. [引用日: 2025年7月19日]. Available from: https://www.mayoclinic.org/diseases-conditions/high-blood-cholesterol/in-depth/triglycerides/art-20048186
- Cleveland Clinic. Hyperlipidemia (High Cholesterol): Levels, Causes, Symptoms & Diagnosis [Internet]. [引用日: 2025年7月19日]. Available from: https://my.clevelandclinic.org/health/diseases/21656-hyperlipidemia
- Mayo Clinic Health System. Love your lipids [Internet]. [引用日: 2025年7月19日]. Available from: https://www.mayoclinichealthsystem.org/hometown-health/speaking-of-health/love-your-lipids
- Mayo Clinic. Cholesterol test [Internet]. [引用日: 2025年7月19日]. Available from: https://www.mayoclinic.org/tests-procedures/cholesterol-test/about/pac-20384601
- Medical News Today. 15 foods that lower cholesterol: Diet, what to limit, and more [Internet]. [引用日: 2025年7月19日]. Available from: https://www.medicalnewstoday.com/articles/foods-that-lower-cholesterol
- Mayo Clinic Laboratories. LPSC1 – Overview: Lipid Panel, Serum [Internet]. [引用日: 2025年7月19日]. Available from: https://www.mayocliniclabs.com/test-catalog/overview/616696
- 浦安やなぎ通り診療所. 脂質異常症 (動脈硬化性疾患予防ガイドライン2022年版において) [インターネット]. [引用日: 2025年7月19日]. Available from: https://urayasu-yanagi.com/blog/%E8%84%82%E8%B3%AA%E7%95%B0%E5%B8%B8%E7%97%87%EF%BC%88%E3%82%B3%E3%83%AC%E3%82%B9%E3%83%86%E3%83%AD%E3%83%BC%E3%83%AB%E3%83%BB%E4%B8%AD%E6%80%A7%E8%84%82%E8%82%AA%E3%81%8C%E9%AB%98%E3%81%84%E6%96%B9-2/
- Wikipedia. Hypercholesterolemia [Internet]. [引用日: 2025年7月19日]. Available from: https://en.wikipedia.org/wiki/Hypercholesterolemia
- Hill MF, Bordoni B. Hyperlipidemia. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. [Updated 2024 May 18]. [引用日: 2025年7月19日]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK559182/
- Poznyak AV, Nikiforov NG, Markin AM, Myasoedova VA, Gerasimova EV, Orekhov AN. Role of Lipid Accumulation and Inflammation in Atherosclerosis. Front Cardiovasc Med. 2021;8:707529. doi:10.3389/fcvm.2021.707529. Available from: https://www.frontiersin.org/journals/cardiovascular-medicine/articles/10.3389/fcvm.2021.707529/full
- Ross R. Atherosclerosis: Basic Mechanisms. Circulation. 1995;91(9):2488-96. doi:10.1161/01.cir.91.9.2488. Available from: https://www.ahajournals.org/doi/10.1161/01.cir.91.9.2488
- Wikipedia. Atheroma [Internet]. [引用日: 2025年7月19日]. Available from: https://en.wikipedia.org/wiki/Atheroma
- American College of Cardiology. 2018 Guideline on the Management of Blood Cholesterol [Internet]. 2018. Available from: https://www.acc.org/~/media/Non-Clinical/Files-PDFs-Excel-MS-Word-etc/Guidelines/2018/Guidelines-Made-Simple-Tool-2018-Cholesterol.pdf
- American Heart Association. Clinician pocket guide. Treatment of high blood cholesterol [Internet]. 2020. Available from: https://www.heart.org/en/-/media/Files/Health-Topics/Cholesterol/AHA20PrimaryPocketGuideFinal.pdf?sc_lang=en
- 国立循環器病研究センター. 脂質異常症|病気について|循環器病について知る|患者の皆様へ [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.ncvc.go.jp/hospital/pub/knowledge/disease/dyslipidemia/
- 方南町 胃腸内科・内視鏡クリニック. 脳梗塞・心筋梗塞の危険因子 脂質異常症 [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.honancho-ge-clinic.com/column/shishitsuijou.html
- Nawrocki JW, Kokot I, Ciesielka M. Hypertriglyceridemia-induced pancreatitis: A case-based review. World J Gastroenterol. 2014;20(24):7884-8. doi:10.3748/wjg.v20.i24.7884. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC4087786/
- 日本アフェレシス学会雑誌. 6-5-32 消化器疾患領域:高トリグリセライド血症に伴う急性膵炎 [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.apheresis-jp.org/143230.html
- Scherer J, Singh VP, Pitchumoni CS, Yadav D. Hypertriglyceridemia and acute pancreatitis. Am J Gastroenterol. 2020;115(7):995-1004. doi:10.14309/ajg.0000000000000650. Available from: https://pubmed.ncbi.nlm.nih.gov/32571534/
- 厚生労働省. B.医療関係者の皆様へ [インターネット]. 2006. [引用日: 2025年7月19日]. Available from: https://www.mhlw.go.jp/topics/2006/11/dl/tp1122-1g15-r03.pdf
- 三幸会. 高脂血症と膵炎について [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.sanko-clinic.com/library/5bd29c769f87d38d1bba3335/631174b773e9aaf90b31ff7e.pdf
- ResearchGate. How hypertriglyceridemia causes pancreatitis? [Internet]. [引用日: 2025年7月19日]. Available from: https://www.researchgate.net/post/How-hypertriglyceridemia-causes-pancreatitis
- 明石医療センター. トリグリセリド 症 急性膵炎 [インターネット]. [引用日: 2025年7月19日]. Available from: http://hospi.sakura.ne.jp/wp/wp-content/themes/generalist/img/medical/jhn-cq-akashi-200817.pdf
- 日本医療研究開発機構 (AMED). 非アルコール性脂肪性肝疾患の発症機構を解明 [インターネット]. 2020. [引用日: 2025年7月19日]. Available from: https://www.amed.go.jp/news/seika/kenkyu/20200501-02.html
- 肝臓の検査. 第1回:日本人はなぜNASH(非アルコール性脂肪肝炎)の早期発見が必要なのか [インターネット]. [引用日: 2025年7月19日]. Available from: https://kanzo-kensa.com/column/shiboukan01/
- 生活習慣病オンライン. 非アルコール性脂肪性肝疾患(NAFLD)の有病率は9~30%。少なくとも1000万人以上と推計 [インターネット]. 2024. [引用日: 2025年7月19日]. Available from: https://seikatsusyukanbyo.com/statistics/2024/010795.php
- 日本生活習慣病予防協会. 脂肪肝/NAFLD/NASH [インターネット]. [引用日: 2025年7月19日]. Available from: https://seikatsusyukanbyo.com/guide/fatty-liver.php
- 日本消化器病学会. NAFLD/NASHガイド 2023 – 患者さんと ご家族のための [インターネット]. 2023. [引用日: 2025年7月19日]. Available from: https://www.jsge.or.jp/committees/guideline/disease/pdf/nafld_2023.pdf
- 日扇会第一病院. 【消化器コラム】 NASH・NAFLD (非アルコール性脂肪肝) [インターネット]. [引用日: 2025年7月19日]. Available from: https://www2.nissenkai.or.jp/news/news_316/
- Al-Zoubi NA, Al-Rawashdeh A, Al-Shdaifat A, Al-Jarrah K, Al-Smadi AM. Prevalence and Risk Factors of Peripheral Artery Disease in Diabetic Patients: Insights from a Retrospective Cross-Sectional and Cohort Study in Abu Dhabi. Vasc Health Risk Manag. 2024;20:737-747. doi:10.2147/VHRM.S464654. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC11952046/
- Catapano AL, Pirillo A, Norata GD. Dyslipidemia Profiles in Patients with Peripheral Artery Disease. Curr Atheroscler Rep. 2020;22(5):19. doi:10.1007/s11883-020-00839-y. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC7220794/
- 貫井北町くろだ内科. 動脈硬化が関与する病気(脳梗塞、狭心症、心筋梗塞など) [インターネット]. [引用日: 2025年7月19日]. Available from: https://kuroda-clinic.net/consultation/23.html
- Baryluk A, Maliszewska K, Maliszewski M, Zięba A, Hirnle T, Hady HR. The Impact of Flavonoids and Omega-3 in Mitigating Frailty Syndrome to Improve Treatment Outcomes in Peripheral Artery Disease (PAD) Patients. Nutrients. 2024;17(14):2303. doi:10.3390/nu17142303. Available from: https://www.mdpi.com/2072-6643/17/14/2303
- 松本健五. 国内外の末梢血管疾患の疫学. 日本循環器病予防学会誌. 2022;57(3):141-147. Available from: https://www.jacd.info/library/jjcdp/review/57-3_01_matsumoto.pdf
- Gu X, Zhang M, Lu G, et al. Conventional and Novel Lipid Measures and Risk of Peripheral Artery Disease. Arterioscler Thromb Vasc Biol. 2021;41(1):501-510. doi:10.1161/ATVBAHA.120.315828. Available from: https://www.ahajournals.org/doi/pdf/10.1161/ATVBAHA.120.315828
- Ask Tia. The Lancet Adds High LDL Cholesterol to Top Dementia Risk Factors | 2024 Report [Internet]. 2024. [引用日: 2025年7月19日]. Available from: https://asktia.com/article/unexpected-link-ldl-brain-health/
- Alzheimer’s Society. Cholesterol and the risk of dementia [Internet]. [引用日: 2025年7月19日]. Available from: https://www.alzheimers.org.uk/about-dementia/managing-the-risk-of-dementia/possible-risks-of-dementia/cholesterol
- Alzheimer’s Drug Discovery Foundation. Are changes in cholesterol levels a warning sign of dementia risk? | Cognitive Vitality [Internet]. 2024. [引用日: 2025年7月19日]. Available from: https://www.alzdiscovery.org/cognitive-vitality/blog/are-changes-in-cholesterol-levels-a-warning-sign-of-dementia-risk
- Alzheimer’s Foundation of America. Changing Cholesterol Levels Tied to Dementia Risk [Internet]. 2024. [引用日: 2025年7月19日]. Available from: https://www.alzinfo.org/articles/diagnosis/changing-cholesterol-levels-tied-to-dementia-risk/
- American Heart Association. Fluctuating cholesterol in older adults tied to increased dementia risk [Internet]. 2024. [引用日: 2025年7月19日]. Available from: https://www.heart.org/en/news/2024/11/12/fluctuating-cholesterol-in-older-adults-tied-to-increased-dementia-risk
- News-Medical.net. Lower LDL cholesterol linked to reduced dementia risk [Internet]. 2025. [引用日: 2025年7月19日]. Available from: https://www.news-medical.net/news/20250407/Lower-LDL-cholesterol-linked-to-reduced-dementia-risk.aspx
- Therapeutic Research. Information:「動脈硬化性疾患予防ガイドライン2022年版」について [インターネット]. 2022. [引用日: 2025年7月19日]. Available from: https://therres.jp/r-open/img/open_202207_1.pdf
- 生活習慣病オンライン. 脂質異常症の診断基準 [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.sageru.jp/ldl/knowledge/criterion.html
- 道祐会. 動脈硬化性疾患予防ガイドラインが改訂されました~適切な血中脂質管理を目指して [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.do-yukai.com/medical/157.html
- European Society of Cardiology. Lipidology update: targets and timing of well-established therapies [Internet]. 2023. [引用日: 2025年7月19日]. Available from: https://www.escardio.org/Councils/Council-for-Cardiology-Practice-(CCP)/Cardiopractice/lipidology-update-targets-and-timing-of-well-established-therapies
- Arnett DK, Blumenthal RS, Albert MA, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019;140(11):e596-e646. doi:10.1161/cir.0000000000000678. Available from: https://www.ahajournals.org/doi/10.1161/cir.0000000000000678
- Feingold KR. Guidelines for the Management of High Blood Cholesterol. In: Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000-. [Updated 2024 Apr 1]. [引用日: 2025年7月19日]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK305897/
- 日本動脈硬化学会. 成人家族性高コレステロール血症診療ガイドライン 2022 [インターネット]. 2022. [引用日: 2025年7月19日]. Available from: https://www.j-athero.org/jp/wp-content/uploads/publications/pdf/JAS_FH_GL2022.pdf
- 国立循環器病研究センター. 診療科等の概要家族性高コレステロール血症 (Familial Hypercholesterolemia: FH)について [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.ncvc.go.jp/hospital/section/genome/genomesupport/fhyperchol/
- 日本脂質アフェレシス学会. 成人家族性高コレステロール血症診療ガイドライン 2022 [インターネット]. 2022. [引用日: 2025年7月19日]. Available from: https://square.umin.ac.jp/~jslpc/pdf/JAS_FH_GL2022.pdf
- 獨協医科大学日光医療センター. 家族性高コレステロール血症患者(FH)の地域連携診療について [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.dokkyomed.ac.jp/nmc/medical-institution/hypercholesterolemia.html
- 難病情報センター. 家族性高コレステロール血症(ホモ接合体)(指定難病79) [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.nanbyou.or.jp/entry/65
- 難治性家族性高コレステロール血症患者会. 難治性家族性高コレステロール血症患者会 [インターネット]. [引用日: 2025年7月19日]. Available from: https://ldl-apheresis.com/
- ノバルティス ファーマ株式会社. ノバルティス、家族性高コレステロール血症および高コレステロール血症を適応症として、国内初のLDLコレステロール低下siRNA製剤「レクビオ®皮下注300mgシリンジ」の製造販売承認を取得 [インターネット]. 2023. [引用日: 2025年7月19日]. Available from: https://www.novartis.com/jp-ja/news/media-releases/prkk20230925
- e-ヘルスネット(厚生労働省). 脂質異常症の食事 [インターネット]. [引用日: 2025年7月19日]. Available from: https://kennet.mhlw.go.jp/information/information/food/e-02-012.html
- 駅前クリニック. コレステロールを下げる食事のポイント8選|取り入れたい食品一覧も [インターネット]. [引用日: 2025年7月19日]. Available from: https://eki-kuri.com/column/cholesterol-meal/
- うちだ内科クリニック. コレステロールを下げる食品ランキング!LDL(悪玉)コレステロールを減らす食事のコツ [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.uchida-naika.clinic/blog/lower_ldlchol/
- お茶の水内科. LDL(悪玉)コレステロールを下げる食品ランキング!食事のポイントを解説 [インターネット]. [引用日: 2025年7月19日]. Available from: https://ochanomizu-clinic.com/blog/lowers_ldlcholesterol/
- e-ヘルスネット(厚生労働省). 脂質異常症 [インターネット]. [引用日: 2025年7月19日]. Available from: https://kennet.mhlw.go.jp/information/information/metabolic/m-05-004.html
- 特定健診・保健指導のあり方に関する検討会. 厚労省が「日本人の食事摂取基準(2020年版)」を公表 [インターネット]. 2020. [引用日: 2025年7月19日]. Available from: https://tokuteikenshin-hokensidou.jp/news/2020/008957.php
- 茅ヶ崎市. コレステロール&中性脂肪値改善の食生活 [インターネット]. [引用日: 2025年7月19日]. Available from: https://www.city.chigasaki.kanagawa.jp/kenko/1039437/1041275.html
- MediAge. 脂質異常症を改善する食事とは?食生活におけるポイントを解説 [インターネット]. [引用日: 2025年7月19日]. Available from: https://mediage.lotte.co.jp/post/301
- 健康年齢. コレステロール | 検査値の解説 [インターネット]. [引用日: 2025年7月19日]. Available from: https://kenko-nenrei.jp/cholesterol.html
- きむら内科小児科クリニック. 脂質異常症の治療法|食事・運動・薬物療法のポイント [インターネット]. [引用日: 2025年7月19日]. Available from: https://kimuranaikashounika.jp/medical/internal/hyperlipidemia/hyperlipidemia-therapy/
- ささき胃腸科内科クリニック. コレステロールが高いと言われたら?注意すべき食べ物と下げる食事法 [インターネット]. [引用日: 2025年7月19日]. Available from: https://sasaki-iin.jp/diet/%E3%82%B3%E3%83%AC%E3%82%B9%E3%83%86%E3%83%AD%E3%83%BC%E3%83%AB%E3%81%8C%E9%AB%98%E3%81%84%E3%81%A8%E8%A8%80%E3%82%8F%E3%82%8C%E3%81%9F%E3%82%89%EF%BC%9F%E6%B3%A8%E6%84%8F%E3%81%99%E3%81%B9%E3%81%8D/
- e-ヘルスネット(厚生労働省). 脂質異常症を改善するための運動 [インターネット]. [引用日: 2025年7月19日]. Available from: https://kennet.mhlw.go.jp/information/information/exercise/s-05-003.html