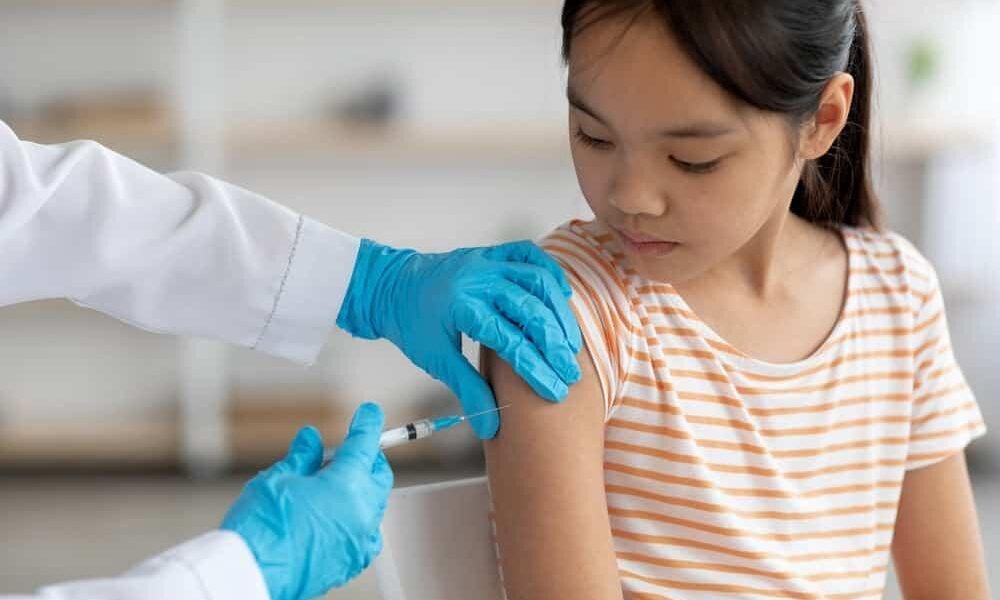
子宮頸がんの主な原因であるHPVは、性交渉の経験がある人なら誰でも生涯に一度は感染する可能性がある、ごくありふれたウイルスです6。そして、このウイルスが引き起こすがんは、ワクチンによって予防できる「防げるがん」の代表格です7。しかし、特に大切なお子様への接種となれば、「接種回数は何回が適切なのか」「本当に安全なのか」といった多くの疑問や不安が生じるのは当然のことです。
このガイドは、そうした保護者の皆様の疑問や懸念に一つひとつ丁寧にお答えするために構成されています。科学的根拠に基づいた正確な知識を得ることで、ご家庭での対話を深め、お子様の未来の健康を守るための、自信に満ちた賢明な選択ができるよう、全力で支援いたします。
この記事の科学的根拠
この記事は、引用元として明記された最高品質の医学的根拠にのみ基づいて作成されています。以下に、参照された主要な情報源と、本稿で提示される医学的指導との直接的な関連性を示します。
- 厚生労働省: 日本の公費接種(定期接種、キャッチアップ接種)の対象者、スケジュール、公的な相談窓口、および健康被害救済制度に関する指針は、同省の公式発表に基づいています112。
- 世界保健機関(WHO): HPVワクチンの世界的な安全性と有効性に関する見解、および若年者への2回接種スケジュールの推奨は、WHOの公式見解文書を典拠としています4。
- 日本小児科学会・日本産科婦人科学会: 日本国内の専門家組織として、HPVワクチンの科学的有効性と安全性、接種の推奨に関する見解は、これらの学会が公表する情報に基づいています23。
- 米国疾病予防管理センター(CDC): ワクチンの安全性に関する大規模な追跡調査データや、世界標準の接種に関する推奨事項は、CDCの報告を参考にしています5。
- 国内外の疫学研究および臨床試験: ワクチン接種による前がん病変および浸潤がんの予防効果、長期的な有効性、副反応の頻度に関する具体的なデータは、査読済みの複数の学術論文(名古屋市調査、祖父江班調査、スウェーデン、英国などでの大規模研究)に基づいています3192123。
要点まとめ
- HPVは子宮頸がんなどの原因となるありふれたウイルスですが、ワクチンで予防できる「防げるがん」です。
- 日本の公費接種では3種類のワクチンがあり、特に9価ワクチン(シルガード9)は子宮頸がんの原因の約80~90%を予防します。
- 接種回数は初回接種時の年齢で決まります。15歳になるまでに1回目を開始すれば、より優れた免疫応答により2回の接種で完了できます。
- 国内外の数多くの大規模調査により、HPVワクチンと報告された「多様な症状」との因果関係は科学的に否定されており、安全性は確立されています。
- ワクチン接種は極めて重要ですが、すべてのがんを防ぐものではないため、20歳からの定期的な子宮頸がん検診との「両輪」で備えることが不可欠です。
子どものHPV接種
子どものHPVワクチンについて、「何歳で何回打てばいいのか」「うちの子は公費の対象なのか」「副反応が心配…」と頭の中がぐるぐるしている方も多いと思います。特に、ニュースやSNSでさまざまな意見を目にすると、正しい情報を選び取るだけでも大きな負担になりますよね。この記事を読んでいるあなたも、将来のがんを防ぎたい気持ちと、具体的な一歩を踏み出す不安のあいだで揺れているかもしれません。まずは、その迷いが「親として真剣に子どもの健康を考えている証拠」だということを忘れないでください。
“`
このミニガイドでは、本記事で詳しく解説されている「初回接種時の年齢で決まる接種回数」「キャッチアップ接種の期限」「国内外のデータに基づく安全性」といったポイントを、保護者の方が実際の行動に移しやすいように整理してお伝えします。あわせて、子どもの発熱や他の定期接種との兼ね合いを全体像からつかみたいときには、小児全般を俯瞰できる小児科の総合ガイドも参考にしてみてください。全体像が見えると、「HPVワクチンだけが特別に怖い注射」という印象が和らぎ、他のワクチンと同じ文脈の中で冷静に位置づけて考えやすくなります。
まず整理しておきたいのが、「なぜ子どものHPVワクチンは年齢によって接種回数が変わるのか」という点です。本記事でも説明されている通り、15歳になる前に1回目を始めると、9〜14歳の強い免疫応答を生かして2回接種で十分な抗体がつくられますが、15歳以降に開始すると3回接種が必要になります。これは、同じ量のワクチンでも年齢によって体の反応が異なることが科学的に示されているためで、決して「子ども向けだから効果が弱い」という意味ではありません。ほかの定期接種でも、例えば五種混合ワクチンなどでは決められた回数と間隔で接種することで最大限の効果が得られるよう設計されています。HPVワクチンも同じように、「何回・どのタイミングで打つか」が将来のがん予防効果を左右する大切な条件なのだと理解しておくとよいでしょう。
具体的な第一歩としては、「お子さんが今どの制度の対象に当てはまるか」を確認することから始めましょう。小学校6年生〜高校1年生相当の女子であれば定期接種、公費でのキャッチアップ対象となる1997〜2008年度生まれの女性であれば、期限付きの無料接種制度を利用できる可能性があります。本記事にある年齢区分と自治体から届いている案内文書、母子健康手帳の接種歴を並べて見ると、自分が「いつまでに何回打てばよいか」が具体的にイメージしやすくなります。すでに乳児期に六種混合ワクチンなど多くのワクチンを受けてきたお子さんであれば、「あのときと同じように予定を立てればいい」と考えると、HPVワクチンだけを特別視せずにスケジュールを組み立てやすくなります。
次のステップは、接種後の経過をあらかじめイメージして準備しておくことです。本記事で触れられているように、HPVワクチンでは腕の痛みや腫れ、軽い発熱、頭痛、倦怠感といった副反応が一定の頻度で見られますが、多くは数日以内に自然におさまります。一方で、注射に対する緊張から一時的に意識が遠のく「血管迷走神経反射」が起こることもあるため、接種後しばらく座って様子を見ることが勧められています。ワクチンによって防げる病気の重さを具体的にイメージしたい方は、乳幼児期に重い脱水を招く感染症についてまとめた重症ロタウイルス胃腸炎のすべての記事も参考になるでしょう。「一時的な副反応」と「将来の病気を防ぐ利益」を並べて考えることで、ご家庭として納得のいく選択がしやすくなります。
注意したいのは、「よく分からないから」と結論を先送りにしているうちに、公費で受けられる期間や2回接種で済む年齢の上限を過ぎてしまうケースです。本記事で詳しく紹介されているように、キャッチアップ接種には明確な期限があり、15歳以降に接種を始めると回数も増えます。また、HPVワクチンは子宮頸がんなどのリスクを大きく減らす一方で、すべてのがんを完全に防げるわけではないため、将来は子宮頸がん検診という「二次予防」と組み合わせていくことも重要です。迷いが大きいときは、接種を担当する小児科医や産婦人科医に、本記事の内容を一緒に確認しながら率直な不安を相談してみてください。
HPVワクチンの接種回数やスケジュール、安全性、公費助成の仕組みを一つひとつ整理していくと、「よく分からない不安」は次第に「こうすれば大丈夫」という具体的な見通しに変わっていきます。親御さんが今感じている迷いは、決して知識不足ではなく、大事な選択を慎重に行おうとする姿勢そのものです。本記事とあわせて情報を整理し、ご家庭らしいペースで一歩ずつ準備を進めていきましょう。
“`
:
第1章:HPVと関連がん:なぜワクチン接種が重要なのか
1-1. HPV(ヒトパピローマウイルス)とは何か?
ヒトパピローマウイルス(HPV)は、非常にありふれたウイルスであり、主に性的接触を介して感染します。海外の報告によれば、性交渉の経験がある女性の50%から80%が、生涯で一度はHPVに感染するとされています6。日本においても、20代女性の約2割が感染しているとのデータがあり、決して他人事ではありません6。
HPVに感染しても、その約90%は特別な治療をせずとも2年以内に自己の免疫力によって自然に排除されます6。しかし、残りの約10%ではウイルスが排除されずに感染が持続(持続感染)することがあります。この持続感染が、がんへの第一歩となります。特に「高危険度(ハイリスク)型」と呼ばれる特定の種類のHPVが数年から数十年にわたって持続感染した場合、子宮頸部などに「前がん病変」と呼ばれる異常な細胞変化を引き起こし、最終的にがんへと進行する可能性があるのです6。
1-2. 日本における子宮頸がんの深刻な現状
日本国内では、毎年約1万1,000人の女性が新たに子宮頸がんと診断され、約2,900人もの尊い命が失われています6。子宮頸がんは、他のがんと同様に早期発見がなされれば比較的治癒しやすいとされていますが、初期にはほとんど自覚症状がないため、発見が遅れると治療が困難になる場合も少なくありません11。
特に深刻なのは、近年、20代から40代の若年層での罹患率と死亡率が増加傾向にあるという事実です10。これは、まさにこれから妊娠・出産・子育てといった人生の重要な出来事を迎える世代を直撃する問題であり、社会全体で取り組むべき喫緊の課題と言えます。この「マザーキラー」とも呼ばれる悲劇を防ぐ最も有効な手段が、がんになる前の原因ウイルスの感染を防ぐHPVワクチンなのです。
1-3. 子宮頸がんだけではない、男女双方を脅かすHPV関連がん
HPVの脅威は、女性の子宮頸がんだけに留まりません。HPVは、男女双方において、中咽頭がん(のどのがん)、肛門がん、そして女性では外陰がんや腟がん、男性では陰茎がんといった、他のがんの原因にもなることが科学的に証明されています6。
この事実は、HPVワクチンが単に「子宮頸がん予防ワクチン」ではなく、「HPV関連がん予防ワクチン」であることを意味します。後述するように、男性へのワクチン接種が推奨される大きな理由もここにあります1314。ウイルスに性別は関係ありません。HPVがもたらす広範な健康上の危険性を正しく理解することが、男女を問わず、すべての子どもたちを将来のがんから守るための第一歩となります。
第2章:日本の公費接種で利用できるHPVワクチンの種類と有効性
2-1. 3つのワクチンの特徴を徹底比較
現在、日本の定期接種(公費助成)の対象として利用できるHPVワクチンは、「2価(サーバリックス)」「4価(ガーダシル)」「9価(シルガード9)」の3種類です1。この「価」とは、ワクチンが予防できるHPVの種類の数を意味します。それぞれのワクチンの特徴を理解することは、最適な選択を行う上で非常に重要です。
2023年4月からは、最も多くのHPV型を網羅する9価ワクチン「シルガード9」も公費で接種できるようになりました17。これにより、子宮頸がんの原因の約80~90%を予防することが可能となり、日本の予防医療は大きな進歩を遂げました。これは、科学の進歩がもたらした大きな恩恵であり、保護者の皆様が知っておくべき重要な点です。
| ワクチン名 | 価数 | 予防できるHPV型 | 予防が期待される主な疾患 | 子宮頸がんの原因の約何%を網羅 |
|---|---|---|---|---|
| サーバリックス® | 2価 | 16型, 18型 | 子宮頸がん | 約50~70%1 |
| ガーダシル® | 4価 | 6型, 11型, 16型, 18型 | 子宮頸がん、尖圭コンジローマ | 約50~70%18 |
| シルガード®9 | 9価 | 6, 11, 16, 18, 31, 33, 45, 52, 58型 | 子宮頸がん、尖圭コンジローマ、その他のがん | 約80~90%17 |
| 出典: 厚生労働省、NPO法人VPDを知って、子どもを守ろうの会等の資料に基づき作成1 | ||||
2-2. 科学的に証明された高い予防効果
HPVワクチンの有効性は、世界中の数多くの科学的研究によって確固たるものとなっています。その効果は、単なる理論上の期待ではなく、実際の医療現場で証明された事実です。有効性の証拠は、以下の3段階で理解することができます。
- HPV感染そのものを防ぐ効果: ワクチンの最も基本的な効果は、接種対象となったHPV型の新規感染を強力に防ぐことです。複数の研究で、ワクチン接種により対象となるHPV型の感染率が劇的に低下することが示されています1920。
- 前がん病変を防ぐ効果: ワクチンは、がんの「一歩手前」の状態である前がん病変(CIN: 異形成)の発生を著しく減少させます。これは、がん予防効果を測る上で極めて重要な指標です。日本国内でも新潟県、秋田県、宮城県などで行われた研究で、ワクチン接種者において前がん病変の発見率が有意に低いことが報告されています3。国際的にも、最大で約85%の高悪性度病変の減少が報告されており、その効果は絶大です19。
- 浸潤がんそのものを防ぐ効果: そして最も重要なのが、実際のがんを防ぐ効果です。ワクチン導入から時間が経過し、スウェーデン、イングランド、デンマークといったワクチン接種率の高い国々からは、ワクチン接種世代において浸潤子宮頸がんの発生率が最大で90%近くも減少したという、画期的なデータが次々と報告されています321。これは、HPVワクチンが「がんを予防する」という究極の目標を達成している動かぬ証拠です。
さらに、ワクチンの効果は長期間持続することも確認されており、少なくとも10年以上にわたって高い予防効果が維持されることが研究で示されています2223。この高い予防効果を最大限に引き出すためには、ウイルスに暴露される可能性のある性的接触が開始される前に接種を完了することが最も効果的です17。
第3章:【本質的な問い】子どもへの適切な接種回数と最適スケジュール
3-1. 結論:接種回数は「初回接種時の年齢」で決まる
保護者の皆様が最も知りたいであろう「子どもへの適切な接種回数」についての結論は、非常に明確です。接種回数は、使用するワクチンの種類、そして最も重要な要素として「1回目の接種を受けるときのお子様の年齢」によって決まります1。
具体的には、9価ワクチン「シルガード9」の場合、15歳になる誕生日の前日までに1回目の接種を開始すれば、合計2回の接種で完了することができます。一方、15歳になってから1回目の接種を開始した場合は、合計3回の接種が必要となります18。2価ワクチン(サーバリックス)と4価ワクチン(ガーダシル)は、年齢にかかわらず3回接種が基本です1。
3-2. なぜ15歳未満の初回接種は2回で完了できるのか?科学的根拠を解説
「なぜ若いと2回で済むの?効果は大丈夫?」という疑問は、当然のものです。この2回接種の根拠は、決して簡略化や手抜きではなく、確固たる科学的知見に基づいています。
- 科学的根拠:若年者の優れた免疫応答: 若年者、特に9歳から14歳の青少年は、15歳以上の年齢層と比較して、ワクチン接種後により強力で質の高い抗体(ウイルスと戦うための武器)を産生する能力が非常に高いことが分かっています2425。大規模な臨床試験の結果、この年齢層で2回接種した後の抗体価は、年長の年齢層で3回接種した後の抗体価と比べて、同等か、あるいはそれ以上に高くなることが証明されました26。つまり、2回の接種で3回接種と同等以上の十分な予防効果が得られるのです。これは、若者の体の優れた免疫機構を最大限に活用した、より効率的で賢明な接種方法と言えます。
- 日本の公式な承認プロセス: この2回接種法は、厚生労働省の専門家会議で慎重に審議されました。ワクチンの有効性や安全性に関する国内外のデータを徹底的に検証した結果、2023年3月に正式に承認され、同年4月から日本の定期接種計画に導入されました28。これは、日本の公的な予防接種制度が、最新の科学的知見に基づいて最適化されたことを示しています。
- 国際標準との整合性: 若年者への2回接種日程は、日本独自の判断ではありません。世界保健機関(WHO)や米国疾病予防管理センター(CDC)といった国際的な保健機関が推奨する世界標準の接種方法です4。すでにオーストラリア、カナダ、アメリカ合衆国をはじめとする多くの先進国で採用されており、日本の接種方針は世界の最良の実践と一致しています2830。
3-3. ワクチン・年齢別「接種スケジュール早見表」
複雑な接種日程を分かりやすく整理しました。お子様の状況に合わせてご確認ください。
| ワクチン | 対象(初回接種時の年齢) | 接種回数 | 標準的な接種間隔 | 最低接種間隔(注意点) |
|---|---|---|---|---|
| シルガード®9 | 15歳未満2931 | 合計2回 | 初回接種から6か月後に2回目18 | 初回と2回目の間は5か月以上あけること。5か月未満で接種した場合、3回目の接種が必要1232。 |
| 15歳以上31 | 合計3回 | 初回、2か月後、6か月後18 | 1回目と2回目は1か月以上、2回目と3回目は3か月以上あける2859。 | |
| ガーダシル® | 9歳以上 | 合計3回 | 初回、2か月後、6か月後18 | 1回目と2回目は1か月以上、2回目と3回目は3か月以上あける1。 |
| サーバリックス® | 10歳以上 | 合計3回 | 初回、1か月後、6か月後18 | 1回目と2回目は1か月以上、1回目と3回目は5か月以上、かつ2回目と3回目は2.5か月以上あける1。 |
| 出典: 厚生労働省、日本小児科学会、NPO法人VPDを知って、子どもを守ろうの会等の資料に基づき作成11218 | ||||
3-4. 接種間隔が空いてしまった・中断してしまった場合
部活動や受験、体調不良などで、決められた日程通りに接種を進められないこともあるかもしれません。もし接種間隔が推奨よりも長く空いてしまったり、途中で中断してしまったりした場合でも、心配はいりません。
数年以上の間隔が空いた後に接種を再開した場合でも、一定の予防効果と安全性が確認されています。海外の保健当局も、規定の間隔から外れた場合に接種を最初からやり直す必要はないとしています1。最も重要なのは、規定の回数を最後まで完了させることです33。中断してしまった場合は、気づいた時点ですぐにかかりつけ医に相談し、残りの接種をできるだけ早く再開してください。
第4章:公費助成の対象者と制度の完全ガイド
4-1. 定期接種:対象者と受け方
HPVワクチンは、予防接種法に基づき、特定の年齢層の女子を対象に「定期接種」として位置づけられています。これは、国がその重要性を認め、接種を推奨していることを意味します。
- 対象者: 小学校6年生から高校1年生に相当する年齢の女子12。
- 標準的な接種期間: 特に推奨されるのは、中学校1年生の1年間です28。
- 費用: 対象期間内であれば、接種費用は全額公費負担(無料)です27。
- 受け方: 通常、対象年齢になるとお住まいの市区町村から個別にお知らせ(接種券や予診票など)が届きます。その案内に従い、指定された医療機関に予約をして接種を受けます16。
4-2. キャッチアップ接種:接種機会を逃した世代への緊急措置
過去に、HPVワクチンの副反応に関する報道が相次いだ影響で、2013年から約8年間にわたり国からの積極的な接種勧奨が一時的に差し控えられていました3637。この期間に接種対象年齢を過ぎてしまった女性たちは、本来受けられるはずだった接種機会を逃してしまいました。この「失われた世代」を救済するために設けられたのが、キャッチアップ接種制度です。
- 対象者: 1997年度から2008年度生まれの女性(誕生日が1997年4月2日から2009年4月1日の方)8。
- 実施期間: 2022年4月から2025年3月31日までの3年間限定の特例措置です。
- 費用: 対象者であれば、この期間内に無料で接種を受けることができます。
- 重要な注意点: この制度を利用して全3回(または2回)の接種を無料で完了させるためには、原則として2025年3月31日までに1回目の接種を開始する必要があります18。ただし、この期限内に初回接種を済ませれば、残りの接種は2026年3月末まで公費で受けられるという経過措置が設けられています335。対象となる方は、この貴重な機会を逃さないよう、速やかにお住まいの自治体にご相談ください。
4-3. 男子接種の現在地:任意接種と自治体独自の助成
第1章で述べた通り、HPVは男性においても中咽頭がんや肛門がん、尖圭コンジローマなどの原因となります3839。男性自身がこれらの病気から身を守るため、そして大切なパートナーをHPV感染から守り、社会全体のウイルス循環を減らす(集団免疫)ために、男性への接種は科学的に非常に重要です6。
- 日本での現状: 現在、男性へのHPVワクチン接種は、国の定期接種の対象外であり、希望者が自己負担で受ける「任意接種」という位置づけです660。男性への接種が承認されているワクチンは、4価ワクチン「ガーダシル」です18。
- 自治体独自の助成の広がり: しかし、男性接種の重要性への理解が深まる中、全国の自治体レベルで独自に接種費用を助成する動きが急速に広がっています154041。これは、日本の公衆衛生政策がより包括的な方向へと進化していることを示す、非常に前向きな兆候です。
| 自治体名 | 助成内容 | 対象者 | 開始時期 |
|---|---|---|---|
| 東京都 豊島区 | 全額助成 | 小学校6年~高校1年生相当の男性 | 令和6年6月1日~42 |
| 東京都 世田谷区 | 全額助成 | 小学校6年~高校1年生相当の男性 | 令和6年10月1日~43 |
| 東京都 千代田区 | 全額助成 | 小学校6年~高校1年生相当の男性 | 令和6年4月1日~44 |
| 東京都 江戸川区 | 全額助成 | 小学校6年生~高校1年生相当の男性 | 実施中15 |
| 東京都 江東区 | 全額助成 | 小学校6年~高校1年生相当の男性 | 令和6年6月1日~40 |
| 出典: 各自治体の公式発表に基づき作成15。お住まいの自治体で助成制度が実施されているかは、市区町村のウェブサイト等でご確認ください。 | |||
第5章:安全性と副反応に関する包括的かつ公正な検証
5-1. 保護者の懸念に寄り添う:安全性の論点
大切なお子様へのワクチン接種において、安全性が最大の関心事であることは当然です。特に日本では、2013年に接種後の「多様な症状」の報告がきっかけとなり、国による積極的な接種勧奨が一時的に差し控えられた経緯があります3750。この出来事は、多くの保護者の皆様に大きな不安を残しました。本章では、その不安に真摯に向き合い、科学的データに基づいて安全性と副反応について公正かつ包括的に検証します。
5-2. データで見る副反応:一般的な症状と頻度
まず、どのようなワクチンにも起こりうる副反応について、透明性をもってご説明します。HPVワクチンで最も多く報告される副反応は、注射した部位の局所的な症状です。
- 主な局所反応: 接種した腕の痛み(50%以上)、腫れ、赤みなどが高い頻度で起こりますが、これらは免疫が正常に働いている証拠でもあり、多くは数日以内に自然に軽快します4546。
- 主な全身反応: 発熱、頭痛、倦怠感(だるさ)なども報告されていますが、その頻度は局所反応よりは低くなります4547。
- 失神(血管迷走神経反射): 注射の痛みや恐怖、緊張などをきっかけに、一時的に血圧が下がり失神することがあります。これはHPVワクチン特有のものではなく、採血や他の予防接種でも起こりうる反応です。転倒による怪我を防ぐため、接種後15分から30分程度は院内で座って安静にすることが推奨されています1。
| 発生頻度 | ワクチン:サーバリックス® | ワクチン:ガーダシル® | ワクチン:シルガード®9 |
|---|---|---|---|
| 50%以上 | 疼痛、発赤、腫脹、疲労 | 疼痛 | 疼痛 |
| 10~50%未満 | 掻痒感、腹痛、筋痛、関節痛、頭痛など | 紅斑、腫脹 | 腫脹、紅斑、頭痛 |
| 1~10%未満 | じんましん、めまい、発熱など | 頭痛、そう痒感、発熱 | 浮動性めまい、悪心、下痢、そう痒感、発熱、疲労、内出血など |
| 1%未満 | 知覚異常、感覚鈍麻、全身の脱力 | 下痢、腹痛、四肢痛、筋骨格硬直、硬結、出血、不快感、倦怠感など | 嘔吐、腹痛、筋肉痛、関節痛、出血、血腫、倦怠感、硬結など |
| 頻度不明 | 四肢痛、失神、リンパ節症など | 失神、嘔吐、関節痛、筋肉痛、疲労など | 感覚鈍麻、失神、四肢痛など |
| 出典: 名古屋市、泉大津市等の自治体ウェブサイトに掲載された添付文書情報に基づき作成4849。 | |||
5-3. 「多様な症状」をめぐる経緯と科学的結論
日本で最も議論となったのが、接種後に報告された慢性の痛みや運動障害といった「多様な症状」です。この問題について、国内外で大規模な科学的調査が行われ、現在では明確な結論が得られています。
- 厚生労働省専門部会の結論 (2021年): 積極的勧奨の差し控え以降に集積された国内外の最新データを改めて徹底的に評価した結果、専門家の会議は「HPVワクチンと『多様な症状』との間に因果関係を示す科学的根拠は認められない」と結論付けました。そして、「接種による有効性が副反応の危険性を明らかに上回る」と判断し、積極的勧奨の再開を決定しました1。
- 全国疫学調査(祖父江班)の結果: 厚生労働省の研究班が実施した全国規模の調査では、HPVワクチンを接種していない女子においても、「多様な症状」と同じ症状を持つ人が一定数存在することが明らかになりました(12~18歳女子10万人あたり20.4人)。これは、「多様な症状」がHPVワクチン接種者に特有のものではないことを示唆する強力な証拠です3。
- 名古屋市調査の結果: 名古屋市が約7万人を対象に行った大規模なアンケート調査では、24項目の「多様な症状」の有症率について、ワクチンを接種した女子と接種しなかった女子との間に統計的に意味のある差は認められませんでした3。この結果も、ワクチンと症状との因果関係を否定するものです。
これらの調査結果は、思春期の女子にはワクチン接種の有無にかかわらず、さまざまな身体的・心理的要因によって多様な症状が起こりうることを示しています。
5-4. 世界的な合意:WHOとCDCの見解
日本の専門家組織だけでなく、世界の保健機関も一致してHPVワクチンの安全性を支持しています。HPVワクチンは2006年の承認以来、世界中で数億回以上接種されており、その安全性は継続的に監視されています51。
- 世界保健機関(WHO): ワクチンの安全性を評価する専門委員会(GACVS)は、世界中から集まる最新データを定期的に吟味し、「HPVワクチンの推奨を変更しなければならないような安全性の懸念は見つかっていない」と繰り返し声明を発表しています3。
- 米国疾病予防管理センター(CDC): アメリカ合衆国で行われた数多くの大規模な安全性監視研究でも、HPVワクチンと重篤な有害事象との関連性は一貫して否定されています552。
- メタアナリシス(統合解析): 複数の臨床研究のデータを統合して分析する、最も信頼性の高い研究手法であるメタアナリシスにおいても、局所反応はワクチン群で多いものの、重篤な有害事象や自己免疫疾患などの危険性は、ワクチンを接種していない群(偽薬群)と比較して増加しないことが確認されています23535455。
5-5. 日本における接種後の相談・診療体制
科学的に因果関係が否定されたとしても、接種後に何らかの体調不良が生じた場合に相談できる場所があるか、適切な診療を受けられるかは、保護者にとって極めて重要です。その点において、日本には原因の如何を問わず、症状に悩む方に寄り添うための包括的な支援体制が整備されています。
- 第一の相談窓口: まずは、接種を受けた医師やかかりつけ医に相談することが基本です12。
- 専門の協力医療機関: HPVワクチン接種後に生じた症状の診療について、各都道府県に専門的な医療機関(協力医療機関)が設置されています。かかりつけ医からの紹介などを通じて、専門的な診断や治療を受けることができます8。
- 公的な相談窓口: 厚生労働省は「感染症・予防接種相談窓口」を設置しており、電話で不安や疑問について相談することができます12。
- 健康被害救済制度: 万が一、予防接種が原因で健康被害が生じたと国が認定した場合には、医療費や障害年金などが給付される「予防接種健康被害救済制度」という法律に基づく仕組みがあります33。
このように、安全性に関する徹底した科学的検証と、万が一の際に備えた手厚い支援体制の両方が整えられています。この二重の安心材料が、国が積極的勧奨を再開した大きな理由です。
第6章:国際的な視点:世界の常識と日本の課題
6-1. 世界の常識としてのHPVワクチン
HPVワクチン接種は、日本の一部の人が持つ特別な印象とは異なり、世界ではごく標準的な公衆衛生施策として広く受け入れられています。2024年1月時点で、130か国以上が国の予防接種計画としてHPVワクチンを導入しています1。
特に先進国における接種率は高く、オーストラリアやイギリスでは対象者の約80~90%、カナダでは80%以上、韓国でも約70%、アメリカ合衆国では約60%という高い接種率を達成しています1。これらの国々では、HPVワクチンは季節性インフルエンザワクチンなどと同様に、子どもたちの健康を守るために「受けて当たり前」のワクチンとして認識されています。
6-2. ワクチン先進国の成功事例
高い接種率を達成した国々では、すでにその絶大な効果が目に見える形で現れています。オーストラリア、イギリス、デンマーク、スウェーデンなどでは、ワクチン接種世代において、HPVの感染率、尖圭コンジローマの発生率、そして子宮頸がんの前がん病変の発見率が劇的に減少しました3。
さらに、これらの国々では、今世紀中に「子宮頸がんを公衆衛生上の問題として撲滅する」という目標が現実のものとなりつつあります3。オーストラリアに至っては、世界で最初にこの目標を達成する国になると予測されています。これは、HPVワクチンという科学の力が、一つの病気を社会からなくすことができるという希望に満ちた未来像を示しています。
6-3. 日本の接種率の推移と「失われた10年」の課題
一方で、日本の状況はこれらの国々と大きく異なります。2013年の積極的勧奨差し控えにより、一時は70%に達していた日本のHPVワクチン接種率は、1%未満にまで急落しました3656。
2022年4月に積極的勧奨が再開され、接種率は回復傾向にありますが、依然として世界の水準には遠く及ばないのが現状です36。この約10年間にわたる接種の空白期間は「失われた10年」とも呼ばれ、多くの女性がワクチンによる予防の機会を逸してしまいました。
この接種率の低迷が、日本が先進国の中で唯一、子宮頸がんの罹患率・死亡率が増加している国であるという不名誉な状況の一因となっていることは否定できません8。この事実こそが、キャッチアップ接種の対象者への迅速な情報提供と、現在の定期接種対象者への着実な接種がいかに重要であるかを物語っています。世界標準の予防法から取り残されることなく、未来の世代を確実に守るために、社会全体での取り組みが求められています。
第7章:保護者のための具体的な行動計画とQ&A
7-1. 接種に向けた段階的手順
HPVワクチン接種を具体的に進めるための手順を、分かりやすい一覧にまとめました。
- 相談する: まずは、かかりつけの小児科医や産婦人科医、内科医に相談しましょう。お子様の健康状態や接種日程について、専門的な助言を受けられます。
- 確認する: お住まいの市区町村のウェブサイトを確認し、定期接種やキャッチアップ接種、男性への助成制度に関する最新情報を入手します。接種が可能な指定医療機関の一覧や、予診票の入手方法なども確認できます16。
- 予約する: 指定医療機関に連絡し、接種の予約を取ります。
- 持参する: 接種当日は、母子健康手帳(接種歴の記録に必須)、本人確認書類(健康保険証など)、市区町村から送付された接種券や予診票を忘れずに持参します。
- 接種後: 接種後は、失神(血管迷走神経反射)などに備えて、院内で15分から30分程度、座って安静に過ごします1。
健康に関する注意事項ここで、非常に重要な点をお伝えします。HPVワクチンは、子宮頸がん予防の強力な柱ですが、それだけでは万全ではありません。現在最も網羅範囲の広い9価ワクチンでも、すべてのがん関連HPV型を予防できるわけではありません17。そのため、ワクチンを接種したからといって、将来の子宮頸がん検診が不要になるわけではないのです。ワクチンによる「一次予防(感染予防)」と、検診による「二次予防(早期発見・早期治療)」は、子宮頸がんから命と健康を守るための「両輪」です757。ワクチン接種の有無にかかわらず、国の指針に従い、20歳になったら2年に1回、定期的に子宮頸がん検診を受けることが極めて重要です。
よくある質問
HPVワクチンの接種は義務ですか?
いいえ、義務ではありません。接種は強制されるものではなく、ご本人と保護者がワクチンの有効性と危険性について十分に理解した上で、自らの意思で判断するものです6。
性交渉の経験があった後でも、ワクチンは効果がありますか?
はい、効果は期待できます。性交渉の経験があったとしても、ワクチンが網羅するすべてのHPV型に感染している可能性は低いです。まだ感染していないHPV型に対しては、しっかりと予防効果を発揮します34。
接種の途中でワクチンの種類を変更できますか?
新型コロナワクチンなど、他のワクチンと同時に接種できますか?
はい、一般的に他のワクチンとの同時接種は可能とされています。ただし、接種間隔などについては、必ず事前に医師にご相談ください58。
注射は痛いですか?
筋肉内に注射するため、ある程度の痛みは伴います。注射した部位の痛みは最も多い副反応ですが、通常は数日で治まります1。
結論
本稿を通じて、HPVワクチンに関する包括的な情報を提供してまいりました。最後に、最も重要な点を要約します。
- HPVワクチンは、子宮頸がんをはじめとする複数のがんを予防できる、科学的に有効性と安全性が確立された手段です。
- 世界130か国以上で導入され、特に接種率の高い国々では、すでに対象世代のがんを劇的に減少させるという輝かしい成果を上げています。
- 子どもへの接種回数は、科学的根拠に基づき最適化されています。特に15歳未満で初回接種を開始する場合、優れた免疫応答を利用した2回接種で、3回接種と同等以上の効果を得ることが可能です。これは、子どもたちの負担を軽減しつつ、最大限の効果を引き出すための賢明な日程です。
- 安全性に関する懸念は、日本および世界の専門機関による徹底的な検証の結果、払拭されています。ワクチンと重篤な症状との因果関係は科学的に証明されておらず、接種の利益が危険性をはるかに上回ることが、世界的な合意となっています。さらに、日本では万が一の体調不良に備えた手厚い相談・診療体制も整備されています。
お子様の健やかな成長を願う保護者の皆様にとって、予防接種は常に大きな決断です。しかし、HPVワクチン接種という選択は、不確かな情報や感情に流されるのではなく、圧倒的な科学的証拠に裏打ちされた、未来への投資です。それは、お子様が将来、予防可能ながんによって夢や人生を脅かされることのないよう、親として贈ることができる最も確実で、最も価値のある健康の贈り物の一つと言えるでしょう。
この記事が、皆様の疑問を解消し、ご家庭での前向きな対話の一助となり、そして最終的に、お子様の未来を守るための自信に満ちた一歩を踏み出すきっかけとなることを、心より願っております。ご不明な点が残る場合は、ぜひ信頼できるかかりつけ医にご相談ください。
免責事項この記事は情報提供のみを目的としており、専門的な医学的助言に代わるものではありません。健康に関する懸念や、ご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- 厚生労働省. HPVワクチンに関するQ&A. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/hpv_qa.html
- 日本小児科学会. 日本小児科学会が推奨する予防接種スケジュール. [インターネット]. 2025年5月23日改訂版. [引用日: 2025年6月30日]. Available from: https://www.jpeds.or.jp/uploads/files/20250523_vaccine_schedule.pdf
- 公益社団法人日本産科婦人科学会. 子宮頸がんとHPVワクチンに関する正しい理解のために. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.jsog.or.jp/citizen/5765/
- World Health Organization. Human papillomavirus vaccines: WHO position paper, December 2022. Weekly Epidemiological Record. 2022;97(50):645-672. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.who.int/publications/i/item/who-wer9750-645-672
- Centers for Disease Control and Prevention. HPV Vaccine Recommendations. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.cdc.gov/hpv/hcp/vaccination-considerations/index.html
- 公益財団法人日本対がん協会. 子宮頸がんの予防のために HPV(ヒトパピローマウイルス)ワクチン. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.jcancer.jp/about_cancer_and_checkup/hpv_vaccine
- 国立がん研究センター. 子宮頸がんの予防・ワクチン. [インターネット]. 2025年3月7日更新. [引用日: 2025年6月30日]. Available from: https://www.ncc.go.jp/jp/topics/2025/20250307170820.html
- 国立がん研究センター. 子宮頸がんとその他のヒトパピローマウイルス (HPV) 関連がんの予防のために. [インターネット]. 2023年6月2日. [引用日: 2025年6月30日]. Available from: https://www.ncc.go.jp/jp/information/pr_release/2023/0602/index.html
- Jit M, Brisson M, Portnoy A, Hutubessy R. Efficacy and safety of human papillomavirus vaccine for primary prevention of cervical cancer: A review of evidence from phase III trials and national programs. Indian J Med Res. 2014;139(2):203-12.
- 宮城悦子. HPVワクチンの接種率向上のために:“副反応”「分子相同性仮説」と「動物モデル」の科学的欠陥. ウイルス. 2024;74(1):17-25.
- 厚生労働省. 子宮頸がん予防ワクチン Q&A. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.mhlw.go.jp/stf/shingi/2r98520000034lcq-att/2r98520000034lzp.pdf
- 厚生労働省. ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou28/index.html
- Bonanni P, et al. HPV vaccine for men: Where to? (Review). Exp Ther Med. 2021;22(5):1276.
- Stanley M. HPV vaccination in boys and men. Hum Vaccin Immunother. 2014;10(11):3129-31.
- 平井みらいこどもクリニック. 【男性もHPVワクチン】自分と大切な人を守る! [インターネット]. [引用日: 2025年6月30日]. Available from: https://hiraimirai-kodomo.com/blog/%E3%80%90%E7%94%B7%E6%80%A7%E3%82%82hpv%E3%83%AF%E3%82%AF%E3%83%81%E3%83%B3%E3%80%91%E8%87%AA%E5%88%86%E3%81%A8%E5%A4%A7%E5%88%87%E3%81%AA%E4%BA%BA%E3%82%92%E5%AE%88%E3%82%8B%EF%BC%81/
- 館山市役所. ヒトパピローマウイルス(HPV)ワクチンについて. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.tateyama.chiba.jp/kenkou/page100010.html
- 国立がん研究センター がん情報サービス. 子宮頸がん 予防・検診. [インターネット]. [引用日: 2025年6月30日]. Available from: https://ganjoho.jp/public/cancer/cervix_uteri/prevention_screening.html
- NPO法人VPDを知って、子どもを守ろうの会. HPVワクチン(子宮頸がんなどの予防ワクチン). [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.know-vpd.jp/children/va_c_cancer.htm
- Garland SM, et al. Impact and Effectiveness of the Quadrivalent Human Papillomavirus Vaccine: A Systematic Review of 10 Years of Real-world Experience. Clin Infect Dis. 2016;63(4):519-27.
- Garland SM, et al. Impact and Effectiveness of the Quadrivalent Human Papillomavirus Vaccine: A Systematic Review of 10 Years of Real-world Experience. PMC. [インターネット]. [引用日: 2025年6月30日]. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC4967609/
- Lei J, et al. Real-World Effectiveness of Human Papillomavirus Vaccination Against Cervical Cancer. N Engl J Med. 2021;385(15):1388-1397.
- 日本婦人科腫瘍学会. 一般の皆さまへHPVワクチン(子宮頸がんワクチン)についてQ&A. [インターネット]. [引用日: 2025年6月30日]. Available from: https://jsgo.or.jp/hpvqa/contents.html
- Kjaer SK, et al. Long-term efficacy and safety of human papillomavirus vaccination. Hum Vaccin Immunother. 2014;10(12):3568-76.
- こどもの城クリニック. 9価ワクチンは2回でも十分だろう. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.kodomoclinic.info/%E5%8C%BB%E7%99%82%E6%83%85%E5%A0%B1/5%E3%83%AF%E3%82%AF%E3%83%81%E3%83%B3/18-%E5%AD%90%E5%AE%AE%E9%A0%9A%E3%82%AC%E3%83%B3/9%E4%BE%A1%E3%83%AF%E3%82%AF%E3%83%81%E3%83%B3%E3%81%AF2%E5%9B%9E%E3%81%A7%E3%82%82%E5%8D%81%E5%88%86%E3%81%A0%E3%82%8D%E3%81%86
- 日本産婦人科医会. (5)HPV ワクチン. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.jaog.or.jp/note/%EF%BC%885%EF%BC%89hpv-%E3%83%AF%E3%82%AF%E3%83%81%E3%83%B3/
- Toh ZQ, et al. Human papillomavirus vaccine effectiveness by age at vaccination: A systematic review. Vaccine. 2023;41(34):4937-4948.
- MSD株式会社. 保護者の方へ:小学校6年生以上の女の子がいる方 | もっと知りたい子宮頸がん予防. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.shikyukeigan-yobo.jp/parents/
- 厚生労働省. 9価ヒトパピローマウイルス(HPV)ワクチン(シルガード9)について. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/hpv_9-valentHPVvaccine.html
- 佐倉市こども園・保育園・学童保育園. HPVワクチン(子宮頸がん予防ワクチン)はいつから打ったらいいですか? [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.cl-sacra.com/archives/13067
- Centers for Disease Control and Prevention. HPV Vaccine Administration. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.cdc.gov/vaccines/vpd/hpv/hcp/administration.html
- 一宮市. 年齢によってシルガード9(9価HPVワクチン)の接種回数が異なるのはなぜか。. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.ichinomiya.aichi.jp/faq/1005664/1044541/1056215.html
- わくちんナビ. HPV(ヒトパピローマウイルス)ワクチン. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.wakuchin.net/vaccine/hpv.html
- 牛久市. HPV ワクチンについての Q&A. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.ushiku.lg.jp/data/doc/1750824475_doc_323_0.pdf
- MSD株式会社. HPV感染 – もっと知りたい子宮頸がん予防. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.shikyukeigan-yobo.jp/qa/
- 政府広報オンライン. 子宮頸がんの予防効果が高い9価HPVワクチンが公費で接種可能に. [インターネット]. 2023年6月27日. [引用日: 2025年6月30日]. Available from: https://www.gov-online.go.jp/useful/article/202306/1.html
- 治験ジャパン. 子宮頸がんワクチンはどのくらいの人が受けている?日本と世界の接種率. [インターネット]. [引用日: 2025年6月30日]. Available from: https://chiken-japan.co.jp/blog/phv-vaccination-rate/
- 公益社団法人日本産科婦人科学会. 「子宮頸がん予防のHPVワクチン接種の勧奨一時中止」に対する声明. [インターネット]. 2013年6月15日. [引用日: 2025年6月30日]. Available from: https://www.jsog.or.jp/medical/592/
- Serrano B, et al. Efficacy of human papillomavirus vaccines in the prevention of male genital diseases: a systematic review. Int Urol Nephrol. 2024;56(1):1-10.
- みうら泌尿器科クリニック. HPVワクチン(子宮頸がんワクチン)男性への接種について. [インターネット]. [引用日: 2025年6月30日]. Available from: https://muc-kobe.jp/hpv%E3%83%AF%E3%82%AF%E3%83%81%E3%83%B3%EF%BC%88%E5%AD%90%E5%AE%AE%E9%A0%B8%E3%81%8C%E3%82%93%E3%83%AF%E3%82%AF%E3%83%81%E3%83%B3%EF%BC%89%E7%94%B7%E6%80%A7%E3%81%B8%E3%81%AE%E6%8E%A5%E7%A8%AE
- 江東区. HPVワクチン男性任意予防接種の助成について(令和6年6月スタート). [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.koto.lg.jp/260312/fukushi/hoken/hpvdannsei.html
- 東京都北区. 【男性向け】HPV(ヒトパピローマウイルス)感染症予防接種. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.kita.lg.jp/children-edu/childcare/1018252/1018253/1018254/1002832.html
- 豊島区. 男性のHPVワクチン任意接種費用全額助成. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.toshima.lg.jp/564/kenko/2404050837.html
- 世田谷区. HPVワクチン男性接種費用助成(任意接種). [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.setagaya.lg.jp/02015/15364.html
- 千代田区. 男子HPV(ヒトパピローマウイルス)ワクチン任意予防接種費用助成. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.chiyoda.lg.jp/koho/kosodate/kosodate/yobosesshu/danshihpv-josei.html
- 旭川医科大学. HPVワクチン. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.asahikawa-med.ac.jp/dept/mc/gyne/hpv.html
- 厚生労働省. ワクチンの「効果」と「副反応」の両方を 十分に理解してからお子様に接種させてください. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou28/pdf/tsuuchi_h26_07_16_1b.pdf
- 北九州市. 子宮頸がん(ヒトパピローマウイルス)ワクチン接種後に起こる可能性のある症状(副反応)について. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.kitakyushu.lg.jp/contents/k334_00078.html
- 名古屋市. 子宮頸がんワクチンの副反応について. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.nagoya.jp/kenkofukushi/page/0000157721.html
- 泉大津市. 子宮頸がん予防ワクチンの安全性と副反応について. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.city.izumiotsu.lg.jp/kakuka/kenko/kosodateouen/tantougyoumu/yobou/9143.html
- 石井保雄. わが国における HPV ワクチン副反応続出の要因に関する研究. 科学技術振興機構. 2017.
- Centers for Disease Control and Prevention. Human Papillomavirus (HPV) Vaccine Safety. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.cdc.gov/vaccine-safety/vaccines/hpv.html
- Moro PL, et al. Safety of Human Papillomavirus 9-Valent Vaccine: A Meta-Analysis of Randomized Trials. Pediatrics. 2017;140(3):e20170425.
- Phillips A, et al. Safety of human papillomavirus vaccines: a review. Expert Opin Drug Saf. 2015;14(11):1677-96.
- Psarris A, et al. The comparative safety of human papillomavirus vaccines: A Bayesian network meta-analysis. Vaccine. 2021;39(39):5479-5489.
- 日本婦人科腫瘍学会. HPVワクチンについて. [インターネット]. [引用日: 2025年6月30日]. Available from: https://jsgo.or.jp/public/hpv_vaccine.html
- 半谷眞七子, 岩田敏. 本邦の中学生女子のHPVワクチン接種率の推移. Keio University Health Center Reports. 2021;42:4.
- MSD株式会社. もっと知りたい子宮頸がん予防. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.shikyukeigan-yobo.jp/
- 日本婦人科腫瘍学会. HPVワクチンQ&A(12/24改訂). [インターネット]. [引用日: 2025年6月30日]. Available from: https://jsgo.or.jp/entry_general/news/20211224/1113/
- Merck Sharp & Dohme Corp. GARDASIL®9 (Human Papillomavirus 9-valent Vaccine, Recombinant) Dosing Schedule. [インターネット]. [引用日: 2025年6月30日]. Available from: https://www.gardasil9.com/patient-pd/what-is-gardasil-9/gardasil9-schedule/
- 日本財団. 男性も推奨? 子宮頸がんを9割予防できるHPVワクチンの正しい知識を知ろう. [インターネット]. 2024年4月11日. [引用日: 2025年6月30日]. Available from: https://www.nippon-foundation.or.jp/journal/2024/101718/intractable_disease
- 大宮駅前婦人科クリニック. 子宮頸がんワクチンは受けるべき?|年齢・副作用・費用を詳しく解説. [インターネット]. [引用日: 2025年6月30日]. Available from: https://omiya-fujinka.jp/treatment/hpv-vaccine/