避妊インプラント(ネクスプラノン)の除去を検討されているあなたは、おそらく「痛みはどのくらい?」「費用はかかるの?」「除去した後の体はどうなるの?」といった多くの疑問や不安を抱えていることでしょう。特に日本ではまだ承認されていない方法であるため、信頼できる情報が少なく、決断に迷うのも無理はありません。この記事は、JAPANESEHEALTH.ORG編集委員会が、そのようなあなたの不安を解消するために作成したものです。世界保健機関(WHO)や英国FSRH(Faculty of Sexual & Reproductive Healthcare)などの国際的な権威ある機関の最新ガイドラインや医学研究に基づき、避妊インプラント除去に関する全ての情報を、専門的かつ分かりやすく、そして徹底的に解説します。この記事を読めば、安心して次のステップに進むための確かな知識を得ることができるはずです。
この記事の科学的根拠
この記事は、入力された研究報告書で明示的に引用されている最高品質の医学的証拠にのみ基づいています。以下は、参照された実際の情報源と、提示された医学的指導との直接的な関連性を示すリストです。
- 英国FSRH(Faculty of Sexual & Reproductive Healthcare): この記事における標準的な除去手技に関する指導は、FSRHが発行したガイドラインに基づいています1。
- 米国疾病予防管理センター(CDC): 除去後のカウンセリングや副作用の管理に関する推奨事項は、CDCのガイドラインに基づいています2。
- Moray KVらによる系統的レビュー: 有効性、副作用プロファイル、および継続率に関する統計データは、医学雑誌『Reproductive Health』に掲載されたこの系統的レビューに基づいています3。
- Organon LLC(ネクスプラノンの製造元): 製品の有効期間、除去後の妊孕性回復、アフターケアに関する具体的な情報は、製造元の公式情報に基づいています4。
- Shlansky-Goldberg Rらによる症例報告: 困難な除去ケースに関する議論は、医学雑誌『Contraception』に掲載されたこの研究に基づいています5。
- 医薬品医療機器総合機構(PMDA): 日本国内での法的地位と医薬品副作用被害救済制度に関する説明は、PMDAの公式情報に基づいています6。
要点まとめ
- 避妊インプラント(ネクスプラノン)の除去は、訓練を受けた専門家が行えば、局所麻酔下で行われる安全で短時間な処置です。
- 有効期間(通常3年)の終了、生活に支障をきたす副作用、妊娠を希望する場合が、主な除去のタイミングです。
- 除去後の妊孕性の回復は非常に早く、1週間以内に排卵が戻る可能性もあるため、継続して避妊が必要な場合は直ちに次の方法を開始する必要があります。
- 日本では未承認のため、除去にかかる費用は全額自己負担(自費診療)となり、公的医療保険は適用されません。
- 合併症のリスクを最小限に抑えるためには、経験豊富で、困難なケースにも対応できる信頼性の高い医療機関を選ぶことが極めて重要です。
避妊インプラントの除去を考えるべき3つのタイミング
避妊インプラントの除去は、有効期間が終了したときだけでなく、ご自身のライフプランや体調の変化に応じて、いつでも選択することが可能です。除去を検討するべき主な3つのタイミングについて解説します。
1.1. 有効期間の終了(通常3年)
日本で主に使用されている避妊インプラント「ネクスプラノン」の有効期間は3年間です4。この期間を過ぎると、インプラントから放出されるホルモン量が徐々に減少し、避妊効果が保証されなくなります。そのため、3年が経過した時点、またはそれ以前に、インプラントを新しいものと交換するか、完全に取り除く必要があります。有効期間を忘れないよう、挿入時に医療機関から渡されるカードやご自身の記録を大切に保管してください。
1.2. 副作用が日常生活に影響する場合
多くの女性にとって、避妊インプラントは非常に効果的で便利な方法ですが、一部の方には副作用が現れることがあります。最も一般的な副作用は、月経パターンの変化、特に不正出血です。ある系統的レビューによると、これがインプラントの使用を早期に中止する最も一般的な理由であることが示されています3。その他、頭痛、気分の変化、体重増加などが日常生活に大きな支障をきたす場合は、我慢せずに医師に相談し、除去を検討するのが賢明な判断です。
1.3. 妊娠を希望するようになった時
避妊インプラントの大きな利点の一つは、その可逆性、つまり妊孕性(妊娠する能力)が速やかに回復することです4。将来的に妊娠を望むようになった場合、インプラントを除去することで、体は自然なホルモンサイクルを取り戻し始めます。製造元の情報によれば、除去後わずか1週間で妊孕性が回復する可能性があるとされています4。したがって、ライフプランが変わり、子供を持つことを考え始めた時が、除去の適切なタイミングとなります。
除去処置の実際:国際標準の手順と流れ
「除去手術」と聞くと不安に感じるかもしれませんが、実際には訓練を受けた専門家が行う、安全な小規模の処置です。ここでは、英国のFSRH(Faculty of Sexual & Reproductive Healthcare)などが推奨する国際標準の除去手順を、ステップごとに詳しく解説します1。
2.1. ステップ1:診察と位置の確認
まず、医師が腕の内側を触診し、皮膚の下にあるインプラントの正確な位置を確認します。ほとんどの場合、インプラントは容易に触知できます。しかし、非常に稀なケースとして、インプラントが深く移動してしまい触知できない場合があります。その際は、超音波検査や磁気共鳴画像法(MRI)などの画像診断を用いて位置を特定する必要があります5。
2.2. ステップ2:局所麻酔(痛みはほとんどない)
インプラントの位置が確認されたら、その周辺の皮膚を消毒し、局所麻酔薬(例:1%リドカイン)を注射します。この処置で感じる痛みは、麻酔薬を注入する際の注射針の痛みだけです。麻酔が効けば、その後の切開や除去の過程で痛みを感じることはほとんどありません1。
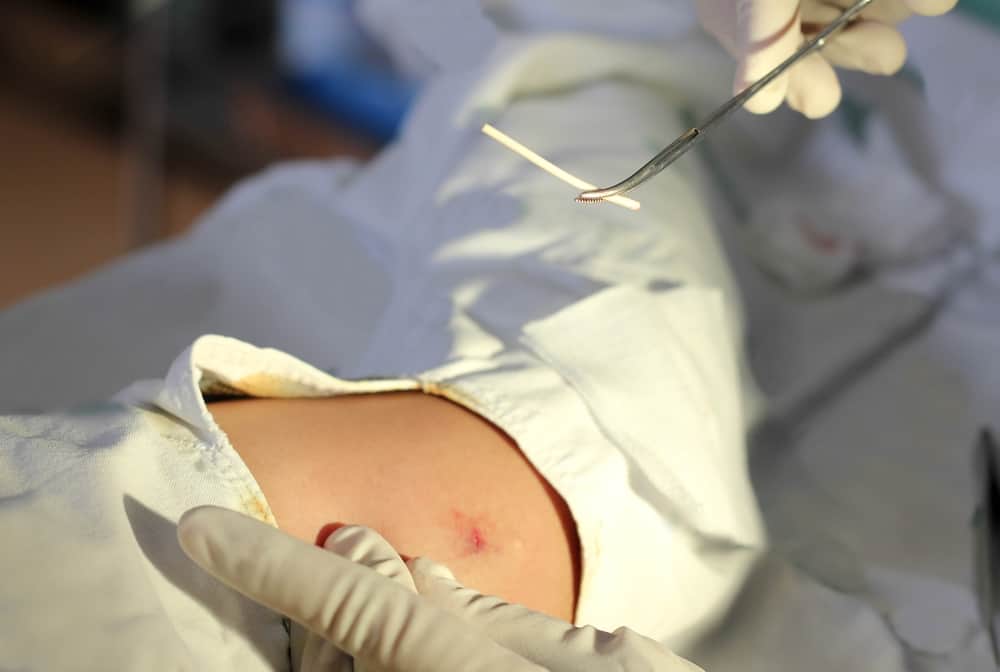
2.3. ステップ3:小さな切開とインプラントの取り出し
麻酔が十分に効いたことを確認した後、医師はインプラントの先端部分の真上に、約2ミリメートルという非常に小さな切開を加えます1。次に、インプラントのもう一方の端を軽く押すことで、切開部から先端が押し出されるようにします(ポップアウト法)。そして、鉗子(かんし)と呼ばれる医療用器具で先端を掴み、ゆっくりと引き抜きます。通常、このプロセスは数分で完了します。
2.4. ステップ4:除去後の処置とアフターケア
インプラントが無事に取り出された後、小さな切開創は縫合する必要はなく、医療用の滅菌テープで閉じられます。その上からガーゼを当て、圧迫包帯を巻いて処置は終了です。正しいアフターケアは、感染を防ぎ、傷跡を最小限に抑えるために重要です。製造元の推奨によれば、圧迫包帯は24時間、滅菌テープは3~5日間貼ったままにしておくことが勧められています41。この間、傷口を清潔に保ち、強く擦らないように注意してください。
除去に伴う副作用とリスク:知っておくべきことの全て
避妊インプラントの除去は非常に安全な処置ですが、どのような医療行為にもリスクがゼロということはありません。安心して処置を受けるために、起こりうる副作用や稀な合併症について、正確に理解しておくことが重要です。
3.1. 一般的な副作用(数日~2週間程度)
処置後に最もよく見られるのは、除去部位の一時的な反応です。これには以下のようなものが含まれます。
- 痛みや圧痛:麻酔が切れた後に軽い痛みを感じることがありますが、通常は市販の鎮痛薬で管理できます。
- 腫れや内出血:除去部位の周りが腫れたり、青あざ(内出血)ができたりすることがあります。これは正常な治癒過程の一部であり、通常は1~2週間で自然に消えます。
- かゆみ:傷が治る過程でかゆみを感じることがあります。
3.2. 稀だが注意すべき合併症
非常に稀ですが、以下のような合併症が起こる可能性があります。これらは、信頼できる医療機関を選ぶことで、その危険性を大幅に下げることができます。
- 感染:処置部位が赤く腫れ上がり、熱を持ったり、膿が出たりする場合は感染の兆候です。速やかに医療機関に連絡する必要があります。
- 傷跡:ほとんどの場合、2mmの小さな傷跡は時間とともにかすかになりますが、体質によってはケロイド状の目立つ傷跡が残る可能性もあります。
- 神経や血管の損傷:インプラントが神経や血管の近くに位置している場合、除去の際にこれらを損傷するごくわずかな可能性があります5。
- 除去困難なケース:インプラントが深い位置に移動したり、硬い瘢痕組織に覆われたりした場合、単純な処置では取り出せないことがあります。このような「除去困難」なケースでは、画像診断ガイド下での処置や、より専門的な技術を持つ医師による外科手術が必要となる場合があります5。
除去後の身体の変化:生理と妊娠可能性
インプラントを除去すると、体はホルモンの供給がなくなった状態に適応し始めます。多くの女性が気になる生理周期の回復と、妊娠の可能性について解説します。
4.1. 生理周期はいつ戻る?
除去後、体が自然なホルモンバランスを取り戻すまでには個人差があります。多くの女性は、除去後1ヶ月以内に最初の自然な月経を経験します。しかし、人によっては数ヶ月かかる場合もあります。インプラント使用中の月経パターンが不規則だった人ほど、安定した周期に戻るまでに時間がかかる傾向があるかもしれません。
4.2. 除去後、いつから妊娠できる?
これは非常に重要な点です。避妊インプラントの避妊効果は、除去後、驚くほど速やかに失われます。米国疾病予防管理センター(CDC)の指針や製造元の情報によれば、除去後すぐに排卵が再開し、早ければ1週間後には妊娠が可能になる可能性があります24。したがって、除去後もまだ妊娠を望まない場合は、除去したその日から、コンドームや低用量ピルなど、別の避妊法を直ちに開始する必要があります。この点については、除去処置を受ける際に必ず医師と相談してください。
日本における費用と保険適用の実情【重要】
避妊インプラントの除去を日本で受ける際に、最も現実的で重要な問題が費用です。ここでは、なぜ費用が自己負担になるのか、そしてその背景にある日本の医療制度について詳しく解説します。
5.1. 費用は全額自己負担(自費診療)
避妊インプラントの除去は、公的医療保険が適用されない「自費診療」となります。2025年5月時点でのJHO編集委員会の調査によると、日本国内のクリニックにおける除去費用は、そのクリニックで挿入した場合で約15,000円から33,000円程度、他のクリニックや海外で挿入したものを除去する場合は約45,000円以上になることもあります。これは、診断料、手技料、麻酔料などが全て含まれた金額ですが、医療機関によって大きく異なるため、事前に必ず確認が必要です。
5.2. 「国内未承認」が意味すること
費用が自己負担となる根本的な理由は、ネクスプラノンが日本の規制当局である医薬品医療機器総合機構(PMDA)によって、避妊目的での使用が「承認」されていない「未承認薬」であるためです6。
「未承認」という言葉は、「安全ではない」という意味ではありません。実際、ネクスプラノンは米国食品医薬品局(FDA)や欧州医薬品庁(EMA)など、世界の多くの主要な規制機関で承認されており、その安全性と有効性は広く認められています7。
しかし、日本で未承認であることには、費用面以外にもう一つ重要な意味があります。それは、万が一、この薬によって重篤な副作用が生じた場合に、国の「医薬品副作用被害救済制度」の対象にならない、ということです6。これは、治療にかかる医療費や障害年金などが公的に補償されないことを意味し、使用者が負うべき潜在的な経済的・法的リスクとなります。この点を十分に理解した上で、インプラントの使用・除去を判断することが求められます。
安全な医療機関を選ぶためのチェックリスト
日本国内で安全にインプラント除去を受けるためには、信頼できる医療機関を選ぶことが何よりも重要です。以下のチェックリストを参考に、カウンセリング時に医師に質問してみてください。
- □ 医師はインプラントの除去経験が豊富ですか?
具体的な症例数などを尋ねてみましょう。 - □ 除去困難なケース(触知できない、深く移動した等)に対応する手順はありますか?
超音波ガイド下での除去が可能か、また、より高度な処置が必要な場合に提携している高次医療機関があるかなどを確認します5。 - □ 処置に伴うリスクや合併症について、詳細な説明を受けましたか?
一般的な副作用だけでなく、稀な合併症についても明確に説明してくれる医師は信頼できます。 - □ 提示された費用には、何が含まれていますか?
初診料、麻酔料、手技料、薬剤費、アフターケアの診察料など、全ての費用が含まれているかを確認しましょう。追加料金が発生する可能性についても尋ねておくと安心です。 - □ 除去後の避妊方法について、相談に乗ってくれますか?
除去後の生活まで見据えた包括的なケアを提供してくれるかは、良いクリニックを見極める重要なポイントです2。
よくある質問
除去した後の傷跡は目立ちますか?
切開創は約2mmと非常に小さいため、ほとんどの場合、傷跡は時間とともに目立たなくなります1。しかし、傷の治り方には個人差があり、体質によってはケロイドのように少し盛り上がった傷跡が残る可能性もゼロではありません。傷跡が心配な場合は、事前に医師に相談してください。
他の病院や海外で入れたインプラントも除去してもらえますか?
はい、多くのクリニックで対応可能です。ただし、自身で挿入したケースよりも費用が高く設定されていることが一般的です。海外で挿入した場合は、製品の種類が異なる可能性も考慮する必要があるため、必ず事前にその旨を伝えてください。
インプラントを除去して、すぐに新しいものを入れることはできますか?
はい、可能です。有効期間が終了し、引き続きインプラントでの避妊を希望する場合は、古いものを除去したのと同じ日に、同じ切開創またはすぐ近くに新しいインプラントを挿入することができます。これにより、避妊効果が途切れることなく継続されます2。
details>
結論
避妊インプラントの除去は、正しい知識を持ち、信頼できる専門家の手で行われれば、決して怖いものではありません。それは、あなたのライフプランや体の声に耳を傾け、自分自身のために最善の選択をする、という主体的なプロセスの一部です。この記事で得た情報を元に、ぜひかかりつけの医師とオープンに話し合い、あなたが最も安心できる形で次のステップへと進んでください。JAPANESEHEALTH.ORGは、科学的根拠に基づいた正確な情報提供を通じて、日本の皆さんの健康的な意思決定をこれからも支援してまいります。
免責事項この記事は情報提供のみを目的としており、専門的な医学的アドバイスを構成するものではありません。健康上の懸念がある場合、またはご自身の健康や治療に関する決定を下す前には、必ず資格のある医療専門家にご相談ください。
参考文献
- Faculty of Sexual & Reproductive Healthcare. Progestogen-only Implant. 2021. Available from: https://srh.bmj.com/content/familyplanning/47/Suppl_1/1/DC3/embed/inline-supplementary-material-3.pdf?download=true
- Centers for Disease Control and Prevention. U.S. Selected Practice Recommendations for Contraceptive Use, 2016 (Updated 2024). Implants. Available from: https://www.cdc.gov/contraception/hcp/usspr/implants.html
- Moray KV, Chaurasiya S, Srivastav A, et al. A systematic review on clinical effectiveness, side-effect profile and meta-analysis on continuation rate of etonogestrel contraceptive implant. Reprod Health. 2021;18(1):4. doi:10.1186/s12978-020-01053-2. Available from: https://pubmed.ncbi.nlm.nih.gov/33407632/
- Organon LLC. NEXPLANON® (etonogestrel implant) – Removal. Updated. Available from: https://www.nexplanon.com/removal/
- Shlansky-Goldberg R, Finnessey K, Wilson M, et al. Surgical extraction of non-palpable and difficult to remove etonogestrel implants. Contraception. 2016;94(2):189-94. doi:10.1016/j.contraception.2016.03.011. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC5555624/
- 医薬品医療機器総合機構. 医薬品副作用被害救済制度. 更新日. [引用日: 2025年7月21日]. Available from: https://www.pmda.go.jp/relief-services/adr-sufferers/0001.html (注:ネクスプラノンは本制度の対象外です。PMDAの医薬品検索で承認状況を確認できます。)
- 世界保健機関(WHO). ファクトシート:家族計画/避妊. 更新日. [引用日: 2025年7月21日]. Available from: https://japan-who.or.jp/factsheets/factsheets_type/family-planning-contraception/